Проблема ранней диагностики папилломавирусной инфекции крайне актуальна. Инфицированность вирусом папилломы человека (ВПЧ) в мире составляет, по разным данным, от 30 до 80%. Доказано, что более 95% неоплазий шейки матки ассоциированы с ВПЧ высокого риска. В России наблюдается ежегодный прирост заболеваемости раком шейки матки (РШМ), который за последние десять лет составил почти 25%; при этом почти в трети случаев РШМ диагностируется на поздних стадиях. У 30% женщин выявляется бессимптомное носительство ВПЧ [1–3].
В группах с плоскоклеточными интраэпителиальными поражениями высокой степени (HSIL) и РШМ наиболее часто встречаются ВПЧ 16, 31, 33, 4, 52, 58-го типов. При этом независимо от наличия или отсутствия клинико-морфологических изменений на шейке матки лидирующую позицию занимает ВПЧ 16-го типа [4].
Проблема организации скрининга ВПЧ и выбор наиболее эффективной методики остаются в центре внимания мирового здравоохранения. Сегодня в большинстве экономически развитых стран обследование на наличие ВПЧ высокого канцерогенного риска (ВКР) включено в программу профилактики РШМ в качестве первичного скрининга [5, 6]. Высокая чувствительность и прогностическая ценность негативного результата определяют целесообразность применения ВПЧ-тестирования в скрининге РШМ, так как отрицательный ВПЧ-тест исключает развитие РШМ на ближайшие 3–5 лет [7, 8].
Современные мировые стратегии скрининга основываются на ко-тестировании (тестирование на ВПЧ + жидкостная цитология (ЖЦ)) либо на ВПЧ-тестировании с последующей цитологической или иммуноцитохимической сортировкой [9–11].
С 1 января 2021 г. в Российской Федерации (РФ) начал действовать новый Порядок оказания медицинской помощи по профилю «акушерство и гинекология», утвержденный Постановлением Правительства РФ от 17.06.2020 № 868 и Приказом Министерства здравоохранения РФ от 20 октября 2020 г. N 1130н «Об утверждении Порядка оказания медицинской помощи по профилю "акушерство и гинекология"». Новый Порядок дополнен положениями, касающимися скрининга женского здоровья, проводимого в рамках профилактического медицинского осмотра или первого этапа диспансеризации. Скрининг для выявления РШМ проводится в возрасте 21–29 лет с применением цитологии/ЖЦ 1 раз в 3 года; в возрасте 30–65 лет – с применением ко-тестирования (цитология/ЖЦ с окраской по Папаниколау и ВПЧ-типирование, в том числе с использованием технологии самозабора) 1 раз в 5 лет и считается выполненным при охвате 80% и более женского населения при профилактических осмотрах.
Цель исследования: оценить инфицированность ВПЧ-ВКР женщин Перми и Пермского края по данным ВПЧ-скрининга.
Материалы и методы
Обследованы 498 женщин в возрасте от 22 до 72 лет на амбулаторно-поликлиническом приеме в Перми и Пермском крае. Проведен ВПЧ-скрининг: комплексное количественное определение ДНК ВПЧ-ВКР 14 генотипов (16, 18, 31, 33, 35, 39, 45, 51, 52, 56, 58, 59, 66, 68-й генотипы), генотипирование 16, 18 и 45-го типов с определением возможности интеграции вируса в геном (клинической значимости) в соскобах с цервикального канала набором реагентов «АмплиСенс ВПЧ-ВКР скрин-титр-14-FL» (ФБУН «ЦНИИ эпидемиологии Роспотребнадзора», Москва) методом полимеразной цепной реакции (ПЦР) с гибридизационно-флуоресцентной детекцией продуктов амплификации на амплификаторе Real-time CFХ-96 (Bio-Rad Laboratories, Inc., США).
Клиническая значимость ВПЧ-ВКР позволяла оценить возможность интеграции вируса в геном и интерпретировалась по трем вариантам: малозначимая, значимая и высокая степень клинической значимости. Цитологический скрининг был проведен методом ЖЦ на системе BD PrepStain для приготовления и окраски цитологических препаратов BD SurePath (TriPath Imaging Inc, США).
Статистический анализ
Статистическую обработку данных проводили с помощью программы STATISTICA 7.0 и пакета электронных таблиц Microsoft Office Excel 2016. Количественные параметры представлены в виде среднего значения (М) и стандартного отклонения (SD). Взаимосвязь количественных признаков оценивалась по коэффициенту корреляции Спирмена (r), Различия между выборками считались значимыми при значении р<0,05.
Результаты и обсуждение
Средний возраст обследованных составил 46,5 (10,4) года. Для выявления геномной ДНК необходимо наличие в соскобе более 500 клеток эпителия. В 34 пробах (7%) количество эпителиальных клеток было менее 500, что является недостаточным для идентификации геномной ДНК и требует решения вопроса о повторном исследовании на усмотрение лечащего врача. При этом в некоторых из этих проб были обнаружены ДНК ВПЧ-ВКР в количестве менее 1 log/100 000 клеток, что является клинически малозначимым, но не исключает наличия инфицирования. По данным ЖЦ заключение по всем пробам было NILM (отсутствуют интраэпителиальные и злокачественные поражения).
Клинический пример
Пациентка К., 05.10.1976 г.р. Результат исследования ДНК ВПЧ (ВПЧ типов 16, 18, 31, 33, 35, 39, 45, 51, 52, 56, 58, 59, 66, 68), суммарное количественное определение с генотипированием ДНК ВПЧ (16, 18, 45) и определением возможности интеграции вируса в геном пациентки П., 1981 г.р.:
- количество клеток – менее 71;
- ДНК ВПЧ-ВКР (14 типов, гены Е1/Е2/Е7) менее 1 log/100 000 клеток;
- ДНК ВПЧ 16 типа (ген Е6) менее 1 log/100 000 клеток;
- СУММ lg ВПЧ/105 клеток – менее 1.
Интерпретация клинической значимости: малозначимая.
Примечания к результату: недостаточное количество геномной ДНК (мало клеточного эпителия). Решение вопроса о повторном исследовании на усмотрение лечащего врача.
Результат исследования жидкостной цитологии: NILM. Цитограмма без особенностей.
По данным статистики, около 10% мазков являются неадекватными, что в основном связано с неправильной техникой забора материала и приготовления препаратов [12, 13].
По результатам скрининга ВПЧ-ВКР был выявлен у 68/498 (13,6%) женщин, среди которых у 14/498 (2,8%) был найден 16-й тип, у 2/498 (0,4%) – 18-й тип, у 7/498 (1,4%) – 45-й тип, на другие типы ВПЧ-ВКР пришлось 45/498 (9%).
Полученные нами результаты соответствуют средним данным по России, хотя по отдельным регионам данные инфицирования ВПЧ-ВКР очень вариабельны, что может быть обусловлено разными возрастными и территориальными контингентами обследуемых. Например, среди женщин Тюменской области инфицирование ВПЧ составило 14,9%, из которых 16-й тип выявлен у 8,1%, 18-й тип – у 6,8% пациентов с ВПЧ-положительной реакцией [14].
По данным Липецкой области, ВПЧ-ВКР обнаружен у 7,7% женщин [15], в Краснодарском крае распространенность ВПЧ составила 21,4%, в Калужской области – 13,1%. По данным Челябинской области, ВПЧ-ВКР идентифицирован у 58,2% женщин [16], в Ингушетии эти цифры были значимо ниже – 10,7% [17]. По данным ранее проведенных исследований, в Перми качественная ПЦР на ВПЧ (16, 18-й типы) показала положительный результат у 16,5% женщин [18]. Цифры инфицированности ВПЧ-ВКР у жительниц Москвы и Московской области варьируют в разных исследованиях от 14 до 24,7%, у 36% ВПЧ-позитивных был выявлен ВПЧ 16 и 18-го типов [19, 20].
Далее нами был проведен анализ частоты встречаемости ВПЧ-ВКР в разных возрастных группах женщин, который показал, что 75% положительных проб с ВПЧ-ВКР приходится на возраст 30–49 лет (табл. 1).
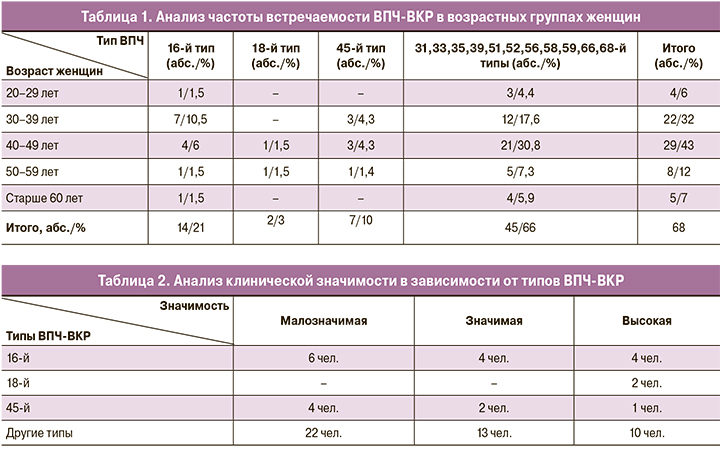
ВПЧ 16-го типа встречался во всех возрастных группах, но чаще в 30–39 лет, 18-й тип регистрировался в группах 40–49 и 50–59 лет, 45-й тип был выявлен почти в половине случаев в возрасте 40–49 лет; другие генотипы ВПЧ-ВКР примерно с одинаковой частотой были обнаружены во всех возрастных группах женщин.
Высокому риску заражения ВПЧ чаще подвержены женщины молодого репродуктивного возраста. По данным ряда авторов, инфицированность среди женщин 18–30 лет составляет 15–35% [19, 21].
Однако в нашем исследовании 75% положительных проб с ВПЧ-ВКР приходится на более зрелый возраст – от 30 до 49 лет, что, возможно, связано с контингентом обследуемых женщин.
Распределение генотипов в структуре ВПЧ-ВКР было следующим: 21% – 16-й тип, 18 и 45-й типы составили 3 и 10% соответственно, 66% – другие типы. По данным других исследований, наиболее часто встречающимися типами ВПЧ были 16, 31, 33, 44, 52, 58 и 68 [4, 22].
Среди положительных ВПЧ-ВКР 47% были клинически малозначимыми, 28% – значимыми и 25% – высокозначимыми. Таким образом, более половины ВПЧ-ВКР (53%) имели значимую и высокую степени клинической значимости, что необходимо учитывать при назначении терапии.
Также следует отметить положительную корреляцию уровня вирусной нагрузки со степенью клинической значимости ВПЧ-ВКР: r=0,56 (0,31–0,73); р=0,003.
Распределение 16-го типа ВПЧ-ВКР по клинической значимости было практически одинаковым, 18-й тип имел высокую степень клинической значимости (табл. 2).
В группе женщин, имеющих 45-й тип ВПЧ, больше встречалось малозначимых вариантов, среди других типов ВПЧ-ВКР данный вариант значимости составил почти половину случаев.
У женщин с положительными результатами ВПЧ-ВКР по данным ПЦР признаков атипии и вирусного поражения по цитологическому скринингу методом ЖЦ не было обнаружено. По данным цитологического исследования 88% женщин имели NILM, 7% – воспалительный тип мазка, 2% – кандидозный кольпит и 1% – бактериальный вагиноз.
Данные литературы достаточно вариабельны. Например, при медосмотре студенток в Перми признаки вирусного поражения по результатам цитологического исследования были найдены в 2,4% образцов [18]. По нашим предыдущим исследованиям, выявляемость РШМ по Пермскому краю по данным цитологического скрининга составила 0,03% [23].
В Ингушетии у 1,5% женщин с положительным ВПЧ-ВКР цитологически выявлялась цервикальная интраэпителиальная неоплазия (CIN) II–III [17]. В Липецкой области у 68,5% женщин, инфицированных ВПЧ-ВКР, имелись ASCUS (клетки плоского эпителия с атипией неясного значения) [13].
Заключение
Таким образом, по результатам скрининга женщин на амбулаторно-поликлиническом приеме ВПЧ-ВКР был выявлен у 68/498 (13,6%) женщин преимущественно в возрасте 30–49 лет. В структуре ВПЧ 16, 18 и 45-й типы составили 34%. При этом инфицирование шейки матки ВПЧ-ВКР не сопровождалось цитологическими признаками вирусного поражения и атипии клеток.
Полученные результаты свидетельствуют о целесообразности применения широкомасштабного ко-тестирования с целью выявления инфицированности ВПЧ-ВКР, профилактики и ранней диагностики РШМ.



