Эндометриоз – патологический процесс, при котором за пределами слизистой оболочки тела матки определяется ткань, напоминающая поверхностный эпителий эндометрия, эндометриальные железы и строму [1–5]. Понятие «распространенный эндометриоз» подразумевает массивное и глубокое расположение эктопического очага, обычно захватывающего область дугласова пространства, ткани передней стенки прямой кишки, задней стенки влагалища, матки, крестцово-маточных связок. Это приводит к облитерации позадиматочного пространства с изменением его анатомии [1, 6]. Следует заметить, что эндометриоз ретроцервикальной клетчатки (инфильтративная форма) крайне редко встречается как самостоятельная локализация, сочетаясь с эндометриозом брюшины малого таза, яичников и/или аденомиозом, вовлекая в процесс кишечник и органы мочевыводящих путей [7].
Первичным звеном в диагностике ретроцервикального эндометриоза (РЦЭ) остается гинекологическое исследование [8]. Ранняя диагностика РЦЭ сложна, так как клиническая картина вариабельна, доступные инструментальные методы исследования, в том числе трансвагинальное ультразвуковое исследование (ТВУЗИ) и магнитно-резонансная томография (МРТ), являются малочувствительными на ранних стадиях заболевания [9–12]. В настоящее время не существует специфических иммуногистохимических, молекулярных и морфологических методов скрининга эндометриоза [9, 13, 14].
Цель исследования – оценить диагностическую информативность инструментальных методов исследования у больных с РЦЭ.
Материалы и методы
В хирургическом отделении (руководитель – к.м.н. В.Д. Чупрынин) ФГБУ «НМИЦ АГП им. В.И. Кулакова» Минздрава России в период с 2016 по 2018 гг. были обследованы и пролечены 120 пациенток репродуктивного возраста, обратившихся для планового оперативного лечения по поводу РЦЭ.
В зависимости от степени распространения РЦЭ и сочетания патологии органов малого таза 120 пациенток разделены на 4 подгруппы: IА подгруппа – больные с РЦЭ (n=30); IБ подгруппа – больные с РЦЭ с вовлечением толстой кишки (n=30); IВ подгруппа – больные с РЦЭ и эндометриоидной кистой яичника (n=30); IГ подгруппа – больные с РЦЭ в сочетании с миомой матки (ММ) (n=30).
Включение пациенток в клиническое исследование проводилось после получения информированного согласия и протоколировалось по стандартам Этического комитета Министерства здравоохранения Российской Федерации. Исследование одобрено экспертной комиссией ФГБУ «НМИЦ АГП им. В.И. Кулакова» Минздрава России по вопросам медицинской этики.
Критерии включения: пациентки в возрасте 18–45 лет, информированное согласие на участие в исследовании, наличие РЦЭ.
Критерии исключения: инфекционные заболевания, злокачественные новообразования, острые воспалительные заболевания органов малого таза, тяжелая экстрагенитальная патология, предшествующая гормональная терапия в течение 6 месяцев по поводу эндометриоза.
Степень распространения РЦЭ устанавливалась по данным гинекологического исследования, ТВУЗИ, МРТ, колоноскопии, лапароскопии и гистологического исследования биоптата.
УЗИ органов малого таза проводили в отделении функциональной диагностики ФГБУ «НМИЦ АГП им. В.И. Кулакова» МЗ РФ (руководитель – д.м.н., профессор Гус А.И.) на аппарате Aloka ProSound Alpha 10 (Япония), Toshiba Xаrio (Япония), с использованием трансабдоминального и трансвагинального датчиков 3,5 и 5,0 МГц.
МРТ проводили в отделении радиорентгенологии ФГБУ «НМИЦ АГП им. В.И. Кулакова» МЗ РФ (руководитель – к.м.н. Быченко В.Г.) по стандартной методике, на МР-томографах «Magnetom Verio» (Simens Medical Systems, Германия) с индукцией магнитного поля 3 Тесла и Signa HDxt (General Electric Medical Sistems, США) с индукцией магнитного поля 1,5 Тесла.
Хирургическое лечение проводили в условиях эндотрахеального наркоза по стандартной методике в положении Тренделенбурга.
Гистероскопию выполняли во всех случаях с лечебно-диагностической целью с использованием жесткого гистероскопа с наружным диаметром 5 мм фирмы Karl Storz (Германия), типа Hamou I (30°) и Hopkins II (30°).
Патоморфологическое исследование проводили в патологоанатомическом отделении ФГБУ «НМИЦ АГП им. В.И. Кулакова» Минздрава России (руководитель – профессор Щеголев А.И.).
Данные вносились в специально разработанную форму на основе электронных таблиц. Обработку данных проводили с использованием статистических пакетов Statistica V10, SPSS Statistics 22 и R v.3.5.
Для количественных показателей данные описательной статистики представлены в виде медианы (Median) и межквартильного интервала (IQR). Для оценки значимости различий при сравнении двух групп применялся тест Манна–Уитни, при сравнении большего числа групп – тест Краскела–Уоллиса, данные о вероятности ошибки первого рода приводятся как p-value. Критическим значением для отклонения нулевой гипотезы принималось значение p-value = 0,05. Для качественных признаков данные представлены в виде абсолютного числа и доли в процентах (n (%)). Для оценки статистической значимости различий долей применялся тест хи-квадрат Пирсона либо, при малом количестве наблюдений, – точный тест Фишера. Критическим для отклонения нулевой гипотезы принималось значение p-value = 0,05. Данные о вероятности ошибки первого рода приводятся как p-value. Расчет операционных характеристик диагностических тестов производился на основе таблицы сопряженности 2 на 2, составленной на основе представленности сочетаний известных значений, описывающих состояние пациента, и результатов диагностических тестов.
Результаты
Возрастная категория пациенток в 4 подгруппах с РЦЭ составила от 21 года до 45 лет, средний возраст в подгруппах достоверно не отличался и составил 33,5 (30,0, 37,0) года (p=0,06). Проведен сравнительный анализ данных ТВУЗИ, МРТ, колоноскопии и лапароскопии в зависимости от распространения РЦЭ, степени вовлечения в инфильтрат органов малого таза и выраженности спаечного процесса.
Ультразвуковое исследование
Следует отметить, что РЦЭ на ранних стадиях довольно сложно оценить при УЗИ, ввиду отсутствия капсул и плотности эндометриоидных гетеротопий.
 Инфильтрация ретроцервикальной клетчатки на сканограммах определялась в виде полулунной или овальной формы эхонегативной зоны от 1,0 до 4,5 см. Наиболее характерными акустическими признаками эндометриоидных очагов были: плотное образование в ректовагинальной клетчатке, расположенное как за шейкой матки, так и эксцентрично по отношению к ней, с локальной болезненностью; неоднородное эхоструктурное образование; неровные и нечеткие контуры границ образования разных размеров (от 0,8 до 4,5 см). Так, гипоэхогенное образование выявлено у 78 (78/115 (67,8%)) пациенток, средней эхогенности– у 31 (31/115 (26,9%)) и повышенной – у 9 (9/115 (7,8%)) пациенток.
Инфильтрация ретроцервикальной клетчатки на сканограммах определялась в виде полулунной или овальной формы эхонегативной зоны от 1,0 до 4,5 см. Наиболее характерными акустическими признаками эндометриоидных очагов были: плотное образование в ректовагинальной клетчатке, расположенное как за шейкой матки, так и эксцентрично по отношению к ней, с локальной болезненностью; неоднородное эхоструктурное образование; неровные и нечеткие контуры границ образования разных размеров (от 0,8 до 4,5 см). Так, гипоэхогенное образование выявлено у 78 (78/115 (67,8%)) пациенток, средней эхогенности– у 31 (31/115 (26,9%)) и повышенной – у 9 (9/115 (7,8%)) пациенток.
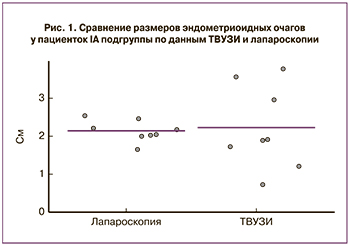
У пациенток IА подгруппы средний диаметр РЦЭ по данным ТВУЗИ составил 2,2 см, по данным лапароскопии – 2,1 см, результаты представлены на рис. 1 (p=0,001).
При изолированной форме РЦЭ (IА подгруппа) чувствительность ТВУЗИ составила 68,75%, специфичность – 91,12%, прогностичность положительного результата – 76,77%, прогностичность отрицательного результата – 87,11%.
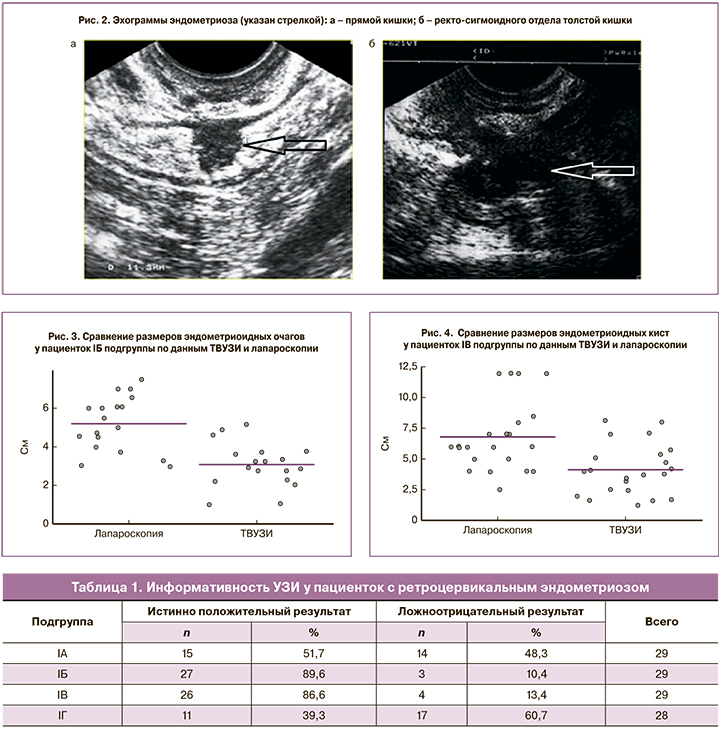
При распространении эндометриоидного инфильтрата на стенку кишки эндометриоз определялся в виде эхонегативной зоны овальной формы диаметром от 0,5до 3,0 см и протяженностью от 0,6 см до 3,0 см (рис. 2, а, б).
Во время проведения ТВУЗИ в области ретроцервикальной клетчатки отмечали болезненность при надавливании влагалищным датчиком 21 пациентка (21/29 (72,4%) IБ подгруппы.
Чувствительность ТВУЗИ у пациенток IБ подгруппы составила 87,3%, специфичность – 74,6%, прогностичность положительного результата – 77,8%, прогностичность отрицательного результата – 56,8%.
Несоответствие ТВУЗИ и хирургического диагноза имело место у 3 (10,4%) пациенток. Ложноотрицательный результат был выявлен в случаях спаечной облитерации дугласова пространства и фиксации передней стенки прямой кишки.
У пациенток IБ подгруппы средний диаметр эндометриоидного инфильтрата по данным ТВУЗИ составил 3,0 см, по данным лапароскопии – 5,1 см, результаты представлены на рис. 3 (p=0,001).
Эхографические признаки эндометриоидных кист у обследованных пациенток (IВ подгруппа) были представлены: расположением опухолевидных образований кзади или по ребру матки, наличием утолщенной капсулы и мелкодисперсной взвеси.
Следует отметить, что эхографические данные у 26 (26/29 (86,6%)) пациенток с эндометриоидными кистами были подтверждены при лапароскопии. Однако отмечено расхождение предоперационных эхографических данных и хирургического диагноза у 4 (4/29 (13,4%)) пациенток с ложноотрицательным результатом. У этих пациенток эндометриоидная киста яичника была интерпретирована как функциональная киста, и размеры образования составляли меньше 2,0 см.
Как представлено на рис. 4, при сравнении результатов ТВУЗИ и лапароскопии средний диаметр эндометриоидных кист составил 4,1 см, по данным лапароскопии – 6,8 см (p=0,001).
 При подсчете прогностической значимости ТВУЗИ у пациенток с РЦЭ в сочетании с эндометриоидными кистами яичников (IВ подгруппа) получены следующие данные: чувствительность теста – 95%, специфичность – 93,18%, прогностичность положительного результата – 89,13%, прогностичность отрицательного результата – 78,57%.
При подсчете прогностической значимости ТВУЗИ у пациенток с РЦЭ в сочетании с эндометриоидными кистами яичников (IВ подгруппа) получены следующие данные: чувствительность теста – 95%, специфичность – 93,18%, прогностичность положительного результата – 89,13%, прогностичность отрицательного результата – 78,57%.
У пациенток с РЦЭ в сочетании с ММ (IГ подгруппа) несоответствие ТВУЗИ и хирургического диагноза имело место у большинства пациенток (17/28 (60,7%)). Ложноотрицательный результат был выявлен в случаях множественной ММ, что, вероятно, затрудняло визуализацию очагов РЦЭ.
У пациенток IГ подгруппы средний диаметр эндометриоидных очагов по данным ТВУЗИ составил 2,6 см, по данным лапароскопии – 3,3 см (p=0,001), результаты представлены на рис. 5.
Чувствительность ТВУЗИ для выявления РЦЭ у пациенток IГ подгруппы составляла 36,6%, специфичность – 67,82%, прогностичность положительного результата – 77,16%, прогностичность отрицательного результата – 66,72%.
Результаты ТВУЗИ по всем (IA–IГ) подгруппам представлены в табл. 1.
Информативность УЗИ у пациенток была различной, зависела от локализации эндометриоидного очага. Так, при эндометриоидных кистах яичников и поражении кишки информативность ТВУЗИ выше, чем при изолированной форме РЦЭ.
Как известно, эндометриоз вызывает воспаление окружающих тканей, что приводит к формированию рубцов, как тонких, так и плотных и множественных. В нашем исследовании спаечный процесс брюшной полости у пациенток мы классифицировали согласно системе, разработанной Д.Н. Блаценко в 1956 г.
Анализ информативности УЗИ при спайках органов брюшной полости у пациенток с РЦЭ представлен в табл. 2.
Чувствительность ТВУЗИ для выявления спаечного процесса у больных с ретроцервикальным эндометриозом составляла 29,13%, специфичность – 60,0%, прогностичность положительного результата – 91,67%, прогностичность отрицательного результата – 3,12%.
Метод ТВУЗИ в нашем исследовании обладал достаточной прогностической значимостью для выявления РЦЭ с вовлечением толстой кишки (IБ подгруппа) и в сочетании с эндометриоидными кистами яичников (IB подгруппа). Однако сканирование изолированного РЦЭ (IA подгруппа) и в сочетании с ММ (IГ подгруппа) оказалось наиболее затруднительным. Для выявления спаечного процесса органов малого таза ТВУЗИ является малоинформативным методом исследования.
Вышеизложенное подтверждает необходимость применения дополнительных методов исследования для планирования адекватного объема хирургического вмешательства.
Магнитно-резонансная томография
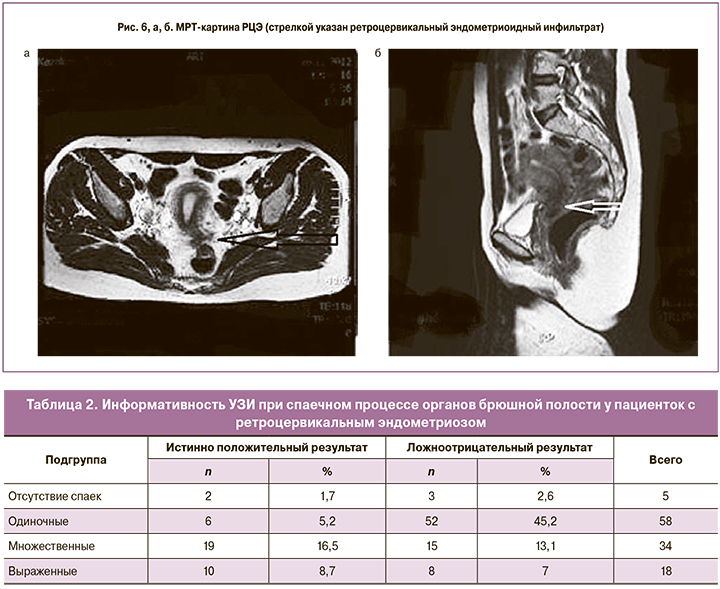
При РЦЭ у пациенток диагностирован эндометриоидный инфильтрат в позадиматочном пространстве с вовлечением шейки матки (рис. 6, а и б).
 В нашем исследовании МРТ проведена 110 (91,7%) пациенткам c РЦЭ. Очаг РЦЭ был представлен в разных вариациях: в виде объемного образования с инфильтрацией задней стенки матки, широких связок матки, маточно-крестцовых связок, брюшины дугласова пространства с фиксацией кишки и заднего свода влагалища, распространением на стенку кишки с или без признаков прорастания.
В нашем исследовании МРТ проведена 110 (91,7%) пациенткам c РЦЭ. Очаг РЦЭ был представлен в разных вариациях: в виде объемного образования с инфильтрацией задней стенки матки, широких связок матки, маточно-крестцовых связок, брюшины дугласова пространства с фиксацией кишки и заднего свода влагалища, распространением на стенку кишки с или без признаков прорастания.
Проведен сравнительный анализ данных МРТ и лапароскопии в зависимости от распространения РЦЭ, степени вовлечения в инфильтрат органов малого таза и выраженности спаечного процесса.
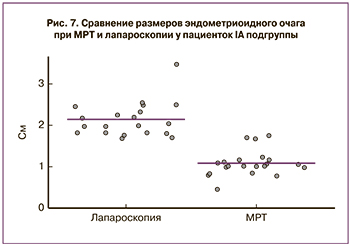
У пациенток IА подгруппы средний диаметр РЦЭ, по данным МРТ, составил 1,1 см, по данным лапароскопии – 2,1 см, результаты представлены на рис. 7 (p=0,001).
 При изолированной форме РЦЭ (IА подгруппа) чувствительность МРТ составила 94,8%, специфичность – 92,3%, прогностичность положительного результата – 85,7%, прогностичность отрицательного результата – 77,2%.
При изолированной форме РЦЭ (IА подгруппа) чувствительность МРТ составила 94,8%, специфичность – 92,3%, прогностичность положительного результата – 85,7%, прогностичность отрицательного результата – 77,2%.
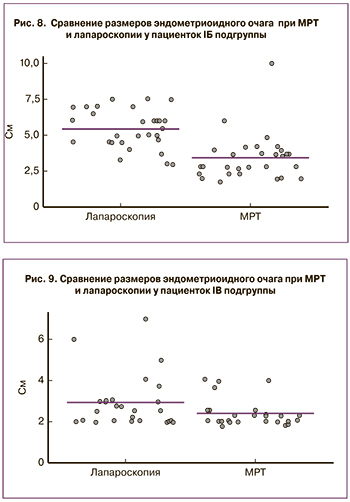
При распространении эндометриоидного инфильтрата на стенку кишки (IБ подгруппа) эндометриоз определялся в виде образования неправильной формы диаметром от 1,0 до 4,8 см. Вовлеченность кишки в инфильтративный процесс до слизистого слоя выявлена у 6 пациенток, до подслизистого слоя – у 8, до мышечного слоя – у 11. Средний размер эндометриоидного инфильтрата составил 3,4 см, на лапароскопии – 5,4 см, данные представлены на рис. 8 (p=0,001).
Чувствительность МРТ у данной подгруппы составила 98,6%, специфичность – 89,4%, прогностичность положительного результата – 100,0%, прогностичность отрицательного результата – 89,3%.
У пациенток с эндометриоидными кистами яичников (IВ подгруппа) МРТ-картина была представлена кистозным образованием/ями с плотной капсулой и МР-сигналом от содержимого, характерным для продуктов биодеградации гемоглобина.
Как представлено на рис. 9, средний размер эндометриоидного очага у пациенток (IВ подгруппа), по данным МРТ, составил 3,4 см, по данным лапароскопии – 5,4 см, что указывает на то, что МРТ является точным методом для выявления патологических образований, однако степень распространенности патологического процесса и его точные размеры можно определить только интраоперационно.
Следует отметить, что данные МРТ у всех пациенток с эндометриоидными кистами были подтверждены при лапароскопии.
При подсчете диагностической значимости МРТ у пациенток с РЦЭ в сочетании с эндометриоидными кистами яичников (IВ подгруппа) получены следующие данные: чувствительность теста – 97,4%, специфичность – 83,8%, прогностичность положительного результата – 98,8%, прогностичность отрицательного результата – 91,4%.
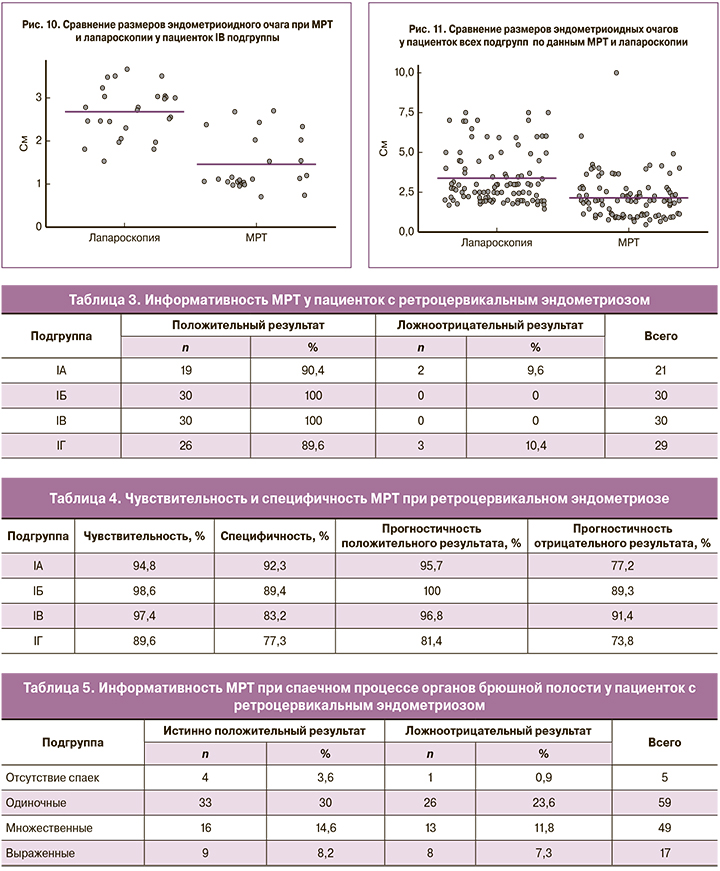
У пациенток с РЦЭ в сочетании с ММ (IГ подгруппа) несоответствие МРТ и хирургического диагноза имело место у 3/29 (10,4%) пациенток. Средний диаметр эндометриоидных очагов, по данным МРТ, составил 1,4 см, по данным лапароскопии – 2,6 см (p=0,001), результаты представлены на рис. 10.
Чувствительность МРТ для выявления РЦЭ у пациенток IГ подгруппы составляла – 89,6%, специфичность – 77,3%, прогностичность положительного результата – 81,4%, прогностичность отрицательного результата – 73,8 %.
Однако, согласно нашим результатам, у пациенток с РЦЭ в сочетании с ММ, а также у пациенток с изолированной формой РЦЭ ложноотрицательный результат МРТ составил 10,4% (у 3/29 пациенток) и 9,6% (2/21) соответственно. Анализ полученных результатов представлен в табл. 3, 4.
Как представлено на рис. 11, средний размер ретроцервикальных очагов у пациенток всех подгрупп по данным МРТ составил 2,1 см, лапароскопии – 3,4 см (p=0,001).
Нами проведен анализ информативности МРТ при спайках органов брюшной полости у пациенток с РЦЭ, данные представлены в табл. 5
Чувствительность МРТ для выявления спаечного процесса у больных с РЦЭ составляла 59,23%, специфичность –20%, прогностичность положительного результата – 94,44%, прогностичность отрицательного результата – 2,08%.
В результате проведенного исследования нами выявлено совпадение интраоперационного диагноза с результатами МРТ у пациенток IБ и IВ подгрупп. Наибольшую диагностическую ценность МРТ имеет при выявлении эндометриоидных инфильтратов с распространением на стенку кишки или с поражением яичников, при которых точность диагностического теста составила 100%. Неоспоримыми преимуществами МРТ являются точность и высокая разрешающая способность, что позволяет определить характер патологического образования, локализацию, распространенность патологического процесса. С помощью МРТ органов малого таза можно диагностировать вовлеченность в инфильтрат серозной/мышечной стенки кишки. Это позволяет вовремя провести менее травматичную операцию и избежать таких осложнений, как стеноз кишки.
Таким образом, наиболее информативным из неинвазивных методов диагностики является МРТ, обеспечивающая, благодаря высокой разрешающей способности, отличную визуализацию органов малого таза и их структуры. Однако при одиночных спайках органов малого таза как ТВУЗИ, так и МРТ являются малоинформативными. Большую диагностическую ценность приобретает метод при множественных и выраженных спайках малого таза. Это имеет важное значение, так как общеизвестно: спаечный процесс органов малого таза является косвенным признаком наличия эндометриоза в малом тазу.
Колоноскопия
Всем пациенткам IБ подгруппы (n=30) с учетом клинических проявлений, данных ТВУЗИ и МРТ органов малого таза проведена диагностическая колоноскопия. Во всех случаях колоноскопию проводили впервые и сочетали с пункционной биопсией подозрительных очагов.
При характеристике эндоскопической картины внимание уделяли наличию инфильтрата, пролабирующего в просвет кишки, сужению просвета или ригидности толстой кишки в области поражения.
Анализируя уровень поражения кишки по данным колоноскопии, у 7 (23,3%) пациенток патологический очаг локализовался в верхнеампулярном отделе прямой кишки, у 9 (30%) – в ректосигмоидном отделе прямой кишки, у 8 (26,7%) – в сигмовидной кишке, у 6 (20%) пациенток колоноскопия оказалась малоинформативной в диагностике эндометриоза.
По данным колоноскопии, вовлечение в эндометриоидный инфильтрат мышечно-серозного слоя толстой кишки отмечено у 6 (20%) пациенток, также у 6 (20,0%) – до подслизистой оболочки, у 11 (36,7%) – до слизистой оболочки. Расхождение интраоперационных данных с результатами колоноскопии отмечено преимущественно при поражении мышечно-серозного слоя и подслизистой оболочки толстой кишки, результаты сравнений представлены в табл. 6.
Также проанализированы результаты достоверных и косвенных признаков по данным колоноскопии в зависимости от локализации и глубины поражения эндометриозом толстой кишки. К достоверным признакам были отнесены: полиповидные разрастания в области эндометриоидного очага, очаговое втяжение с синюшным дном на слизистой оболочке толстой кишки. Достоверные признаки были подтверждены морфологическим исследованием биопсийного материала. К косвенным признакам были отнесены: подслизистое образование в стенке кишки и/или со стенозированием просвета, изменение подвижности слизистой оболочки над образованием и обеднение сосудистого рисунка.
Как представлено в табл. 7, колоноскопия позволила с равной степенью точности определить как достоверные, так и косвенные признаки эндометриоза толстой кишки (до 100%) при поражении слизистой оболочки верхнеампулярного и ректосигмоидного отделов прямой кишки, однако в 14,29% выявлен ложноотрицательный результат в случае поражения слизистой оболочки сигмовидной кишки.
При поражении подслизистой оболочки отмечена высокая эффективность обнаружения достоверных признаков (100%). Однако установлено, что колоноскопия не представляет высокой эффективности по обнаружению признаков эндометриоза при поражении мышечно-серозной оболочки толстой кишки.
Чувствительность колоноскопии для выявления эндометриоза кишки составила 80%, специфичность – 95%, прогностичность положительного результата – 45,76%, прогностичность отрицательного результата – 16,37%.
Несмотря на инвазивный характер исследования, во всех случаях была получена информация о степени инвазии эндометриоза и его распространении, повлиявшая на выбор адекватного объема планируемого оперативного вмешательства.
Лапароскопическая диагностика РЦЭ и ММ не представляет трудностей визуализации и характеризуется менее разнообразными признаками. Обнаруживали участки РЦЭ от 1,0 см до 3,0 см, окруженные склерозированной тканью плотной консистенции, в пределах ректовагинальной перегородки.
Не вызывает сомнений важность и точность лапароскопической диагностики РЦЭ. Однако окончательный диагноз должен быть подтвержден гистологическим исследованием операционного материала.
Обсуждение
При выполнении исследования мы использовали известные методы диагностики данного заболевания – ТВУЗИ и МРТ органов малого таза, колоноскопию. Более детальное обследование пациенток предпринималось для уточнения глубины инвазии РЦЭ и топографо-анатомических взаимоотношений органов малого таза. Мы провели анализ диагностической ценности каждого из методов в сравнении между собой и с интраоперационными данными. Во всех случаях диагноз подтвержден гистологическим исследованием операционного материала.
Полученные акустические характеристики эндометриоидных кист и ретроцервикальных инфильтратов хорошо известны и описаны в литературе [15–17]. Однако нельзя не отметить, что ТВУЗИ имеет ряд ограничений в оценке тяжести эндометриоза и спаечного процесса органов малого таза. Наши данные подтвердили, что информативность УЗИ у пациенток была различной, зависела от размеров и локализации эндометриоидного очага. Так, при эндометриоидных кистах яичников (95%) и поражении кишки (87,3%) информативность ТВУЗИ выше, чем при изолированной форме РЦЭ – 68,75%. Чувствительность ТВУЗИ для выявления спаечного процесса у больных с РЦЭ составляла 29,13%, специфичность – 60,0%, прогностичность положительного результата – 91,67%, прогностичность отрицательного результата – 3,12%.
Метод ТВУЗИ в нашем исследовании обладал достаточной прогностической значимостью для выявления РЦЭ с вовлечением толстой кишки (IБ подгруппа) и в сочетании с эндометриоидными кистами яичников (IB подгруппа). Однако сканирование изолированного РЦЭ (IA подгруппа) и в сочетании с миомой матки (IГ подгруппа) оказалось наиболее затруднительным. Для выявления спаечного процесса органов малого таза ТВУЗИ является малоинформативным методом исследования.
В настоящее время известно, что МРТ органов малого таза позволяет выявить не только объемные эндометриодные инфильтраты, но и единичные гетеротопии на тазовой брюшине или серозном покрове органов малого таза, диагностировать степень прорастания стенки толстой кишки и спаечный процесс органов малого таза различной степени выраженности [18–21].
В результате проведенного исследования выявлено совпадение интраоперационного диагноза с результатами МРТ у пациенток IБ и IВ подгрупп. Наибольшую диагностическую ценность МРТ имеет при выявлении эндометриоидных инфильтратов с распространением на стенку кишки – 98,6% или поражением яичников – 97,4%. С помощью МРТ органов малого таза можно диагностировать вовлеченность в инфильтрат серозно-мышечной стенки кишки, что является недостатком для колоноскопии. Однако ТВУЗИ и МРТ обладают меньшей чувствительностью при смежных патологиях репродуктивных органов: ММ и РЦЭ. Чувствительность составила 36,6% и 89,6% соответственно.
Таким образом, наиболее информативным из неинвазивных методов является магнитный резонанс. Наиболее значимыми преимуществами являются высокий тканевой контраст, отсутствие «невидимых» зон и операторонезависимость метода.
Однако при невыраженных спайках органов малого таза как ТВУЗИ, так и МРТ являются малоинформативными – 29,13% и 59,23% соответственно. Большую диагностическую ценность приобретает метод при множественных и выраженных спайках малого таза [22].
У пациенток IБ подгруппы с поражением толстой кишки проводили колоноскопию с прицельной биопсией подозрительного очага. Следует отметить, что у 17 женщин была подтверждена инфильтрация кишки до слизистой оболочки, в то время как только 8/30 (26,6%) пациенток отмечали кровянистые выделения из прямой кишки во время менструации. На вздутие живота до и во время менструации указывали 18/30 (60%) женщин, послабление стула – 12/30 (40%) пациенток. Полученные данные согласуются с данными других исследователей [23–25].
Наиболее точным методом диагностики наружного генитального эндометриоза в настоящее время остается лапароскопия. Современная эндоскопическая аппаратура позволяет визуализировать, в том числе, изолированные эндометриоидные гетеротопии за счет многократного увеличения изображения на мониторе, что подтверждается мнением известных исследователей [26–27].
Заключение
Отличительной особенностью РЦЭ является способность к инфильтрации подлежащих органов, заднего свода влагалища, крестцово-маточных связок, при более запущенных процессах – поражению кишки и боковых стенок малого таза. Однако полная визуализация патологического очага и доступ позволяет только лапароскопия, поскольку РЦЭ не имеет границ, капсул и способен к инфильтрированному росту. При этом не следует преуменьшать роль предоперационного обследования, включающего ТВУЗИ, МРТ и колоноскопию. Каждый из методов имеет свою диагностическую ценность и не заменяет, а предоставляет дополнительную информацию. Для правильной диагностики и выполнения оптимального объема хирургического лечения необходимо последовательное применение УЗИ органов малого таза, МРТ, колоноскопии и лапароскопии с гистологической верификацией операционного материала.



