Семейная средиземноморская лихорадка (CCЛ) – наследственное, этнически детерминированное аутовоспалительное заболевание с характерной клинической картиной в виде периодических приступов лихорадки и серозитов [1–7]. Идентификация гена MEFV в 1997 г. двумя независимыми консорциумами улучшила понимание молекулярной и генетической основы ССЛ [1]. Ген MEFV расположен на коротком плече хромосомы 16 (16р 13,3) и состоит из 10 экзонов. Большинство связанных с ССЛ миссенс-мутаций находятся в экзонах 2, 3, 5 и 10. Наиболее частыми являются M694V, M680I, V726A, M694I в экзоне 10 и E148Q в экзоне 2. В публикациях, посвященных исследованию проблем фертильности при ССЛ, было показано, что периодические эпизоды перитонита могут привести к спайкам в брюшной полости и фиброзу и тем самым стать причиной непроходимости кишечника, блокирования маточных труб и дисовуляции [1, 7–9]. Накопление сывороточного амилоида A1 (СAA1), Serum amyloid A1 (SAA1), происходит преимущественно в печени, почках и кишечнике, но может затрагивать и мочеполовую систему [1, 10, 11]. Исследований, систематически тестирующих репродуктивную систему у пациентов с ССЛ, очень мало [1, 4–9, 12]. Лапароскопия является наиболее часто используемым методом визуализации при обследовании бесплодия [13–17]. По данным различных авторов, чувствительность и специфичность ее в диагностике патологий матки и маточных труб варьирует в широких пределах [13, 14]. Взаимосвязь между ССЛ и бесплодием изучена недостаточно; исследований, посвященных значению лапароскопии в диагностике бесплодия у пациенток с ССЛ, в доступной литературе нам не встретилось. Поэтому мы решили изучить этот вопрос в когорте пациенток с высоким уровнем распространения ССЛ.
Цель: изучить распространенность лапароскопических находок при бесплодии у пациенток с ССЛ, женским генитальным туберкулезом (ЖГТБ) и без ССЛ и ЖГТБ.
Материалы и методы
Проведено одномоментное (поперечное, cross-sectional) исследование 204 пациенток с бесплодием. Сформированы 3 группы исследования: 1) основная группа – 50 женщин с ССЛ (медианный возраст – 29 лет (26; 31,8)); 2) группа сравнения – 44 женщины с ЖГТБ (медианный возраст – 29 лет (25; 33)); 3) группа контроля – 110 пациенток без ССЛ и ЖГТБ (медианный возраст – 32 года (28; 36)). Начальный процесс консультирования пациентов включал полное клиническое обследование с заполнением общепринятой, специально разработанной анкеты, в которую включены характеристика симптомов болезни (лихорадка, перитонит, плеврит, артрит и артралгии, кожные высыпания в виде псевдоэризипелоидной сыпи, протеинурия, амилоидоз почек и т.д.), демографические параметры (пол, возраст, этническое происхождение), семейные случаи.
Критерии Tel-Hashomer как метод клинической диагностики ССЛ. Диагноз ССЛ был подтвержден с использованием международных критериев Tel-Hashomer и молекулярно-генетическим анализом 12 наиболее распространенных MEFV-мутаций в армянской популяции [18].
Молекулярно-генетические методы диагностики ССЛ. Молекулярно-генетическое исследование выполнено под руководством заведующей лабораторией генетики аутовоспалительных заболеваний Центра медицинской генетики, д.б.н., проф. А.С. Айрапетян. Материалом для определения мутаций генов MEFV и SAA1 служила цельная периферическая кровь. Забор крови проводили из локтевой вены в специальные пробирки с EDTA для предотвращения свертывания крови и деградации ДНК. Для выделения ДНК использовались специальные наборы MOBIO laboratories (UltraCleanBlood DNA IsolationKit, USA). Мутации определялись методом мультиплексной амплификации участка ДНК, содержащего исследуемый ген, с реверс-гибридизацией полученных ампликонов, контролем в параллельном исследовании и визуализацией мутаций с помощью ферментативной реакции (ViennaLab FMF&SAA1 Assay).
Гибридизация продуктов амплификации с тестовой полоской, содержащей аллель-специфичные пробы олигонуклеотидов, иммобилизированных как тест параллельных линий. Анализ охватывал следующие 12 мутаций MEFV: E148Q, P369S, F479L, M680I (G/C), M680I (G/A), I692del, M694V, M694I, K695R, V726A, A744S, R761H.
Гинекологическое обследование включало данные общего и акушерско-гинекологического анамнеза, характеристику жалоб, особенностей менструальной и репродуктивной функций. Всем пациенткам проводилось бимануальное, общеклиническое, ультразвуковое исследование органов брюшной полости и малого таза.
Лапароскопия с хромосальпингоскопией выполнялась по стандартной методике.
Другие методы обследования. С целью выявления микобактерий туберкулеза в Национальной референс-лаборатории диагностики туберкулеза выполнялись следующие исследования: окраска мазков по Цилю–Нильсену и флюоресцентная микроскопия, посевы на среду Левенштейна–Йенсена или BACTEC 460 или mycobacteria growth inhibitor tube (MGIT). Объектом исследования служил операционный материал – образцы тканей яичников, маточных труб, брюшины, сальника, спаек. Патоморфологическое исследование выполнялось в Армяно-Германском научно-практическом Центре патологии «Гистоджен» под руководством к.м.н., доцента, врача-патолога, заведующего лабораторией «Фонд Армяно-Американский Центр здоровья» А.Г. Мхитаряна в соответствии с общепринятыми критериями [19–21]. При подозрении на амилоидоз использовалось гистологическое исследование образцов тканей яичников, маточных труб, брюшины, сальника, паренхиматозных органов, спаек [10, 11]. Окраска производилась конго-красным, оценка препаратов осуществлялась световой и поляризационной микроскопией. Под морфологическими признаками хронического неспецифического продуктивного воспаления маточных труб мы понимали диффузную или периваскулярную лимфо-плазмоклеточную инфильтрацию, распространяющуюся на наружные отделы стенки маточной трубы или в сочетании с воспалением в строме складок эндосальпинкса, неравномерное распределение волокон в мышечном слое трубы; диффузную или крупно-
очаговую лимфо-плазмоклеточную инфильтрацию в серозном слое трубы и фиброзно-жировой ткани мезосальпинкса; укорочение и утолщение складок фимбриальных отделов трубы, фиброз, склероз их стромы; признаки хронического перисальпингита с изменением всех слоев стенки или в сочетании с хроническим воспалением в серозном слое трубы, или в изолированном варианте. Гистопатологическому признаку туберкулезного воспаления соответствовало обнаружение эпителиоидных гранулем [22–24].
Критерии включения: данные комплексного обследования репродуктивной системы, лапароскопия, репродуктивный период, согласие на вовлечение в исследование, подтверждение диагноза ССЛ с помощью международных критериев Tel-Hashomer и молекулярно-генетическим тестированием, верификация диагноза ЖГТБ патоморфологическим и/или культуральным методом. Критерии исключения: злокачественные новообразования, сердечно-сосудистые, аутоиммунные заболевания.
Статистический анализ
Статистический анализ и визуализация полученных данных проводились с использованием среды для статистических вычислений R 4.3.1 (R Foundation for Statistical Computing, Вена, Австрия). Описательные статистики для категориальных переменных представлены в виде абсолютной и относительной частот (n (%)), для количественных переменных – в виде медианы, 1-го и 3-го квартилей (Me (Q1; Q3)). Для сравнения групп в отношении количественных переменных использовался тест Краскела–Уоллиса, в качестве post hoc метода для попарных сравнений использовался тест Данна с поправкой Холма. Для сравнения групп в отношении категориальных переменных использовался тест χ2 Пирсона с поправкой Йейтса, в качестве post hoc метода для попарных сравнений применялись тест χ2 и точный тест Фишера (при количестве наблюдений в ячейке таблицы сопряженности менее 5 хотя бы в одной из ячеек), для контроля инфляции частоты ошибок I рода использовалась процедура Холма, в качестве оценки силы ассоциации использовался относительный риск (ОР) с соответствующим 95% доверительным интервалом (95% ДИ). Различия считали статистически значимыми при p<0,05.
Результаты
В исследование включены 204 пациентки с бесплодием. В таблице 1 представлена сравнительная демографическая и анамнестическая характеристика участниц исследования. У пациенток с бесплодием, ассоциированным с ССЛ и ЖГТБ, медианный репродуктивный возраст был сопоставим – 29 (26; 31,8) и 29 лет (25; 33) (p=0,097) соответственно. Пациентки в контроле были старше – 32 года (28; 36). При изучении особенностей становления менструальной функции было установлено, что медианный возраст наступления менархе в контрольной группе составлял 12 лет (12; 13), что было статистически значимо меньше по сравнению с медианным возрастом менархе у пациенток с ССЛ – 13 лет (12; 14) (p=0,006) и ЖГТБ – 14 лет (12; 15) (p<0,001). Анализ репродуктивной функции показал, что беременность наступала реже в группах ССЛ и ЖГТБ: у 22/50 (44,0%) и у 21/44 (47,7%) пациентки по сравнению с контрольной группой – у 74/110 (67,3%) (p=0,027 и 0,077 соответственно). Наличие в анамнезе родов установлено у 9/50 (18%) женщин в группе ССЛ, что статистически значимо ниже по сравнению с контролем – у 46/110 (41,8%) (p=0,017). Различий между группами в отношении частоты самопроизвольных выкидышей (p=0,417), неразвивающейся (p=0,987) и внематочной беременности (p=0,747) выявлено не было. Первичное бесплодие среди пациенток с ССЛ – у 28/50 (56,0%) и ЖГТБ – у 23/44 (52,3%) статистически значимо выявлялось чаще, чем в контроле – у 26/110 (23,6%) (p<0,001 и 0,002 соответственно). Пациентки с ЖГТБ характеризовались большей продолжительностью бесплодия – 8 лет (3; 10) по сравнению с пациентками с ССЛ – 2 года (1; 7,5) (p<0,001) и в контрольной группе – 5 лет (3; 6), (p=0,014). При сравнительном анализе выявлена статистически значимо меньшая длительность бесплодия среди пациенток с ССЛ по сравнению с контрольной группой (p=0,028). Медианный возраст установления диагноза среди пациенток с ССЛ был наименьшим – 26 лет (21; 30) по сравнению с ЖГТБ – 29 лет (25; 32,5) (p=0,027) и контролем – 30 лет (26,5; 33) (p<0,001). До проведения лапароскопии женщины наблюдались в общей лечебной сети, центрах планирования семьи и репродукции по поводу бесплодия, а также в Центре медицинской генетики по поводу ССЛ. Возраст манифестации ССЛ у 35/50 (70,0%) женщин был <20 лет, у 15/50 (30,0%) – >20 лет. Возраст манифестации ЖГТБ совпал с началом половой жизни у 31/44 (70,5%), у 10/44 (22,7%) – с самопроизвольным прерыванием беременности или после родов и у 4/44 (9,1%) – с возрастом менархе; в контрольной группе у большинства – с началом половой жизни. Медианная продолжительность задержки диагноза ССЛ и ЖГТБ составила 6 (3; 10,5) и 8,5 (3,5; 12) лет, что отличалось от продолжительности задержки диагноза основного заболевания в контрольной группе – 3 года (2; 5), (p<0,001). Обнаружена повышенная частота перенесенных повторных оперативных вмешательств на органах малого таза: в группе ССЛ – у 49/50 (98,0%), в группе ЖГТБ – у 18/44 (40,9%), что было статистически значимо выше по сравнению с группами ЖГТБ (p<0,001) и контролем (p<0,001); в группе ЖГТБ она была также выше по сравнению с контрольной группой (p=0,006).
В таблице 2 представлена частота лапароскопических находок в группах пациентов. При сравнительном анализе у пациенток с ССЛ и ЖГТБ нами была установлена статистически значимо более высокая частота выявления спаек таза, перитубарных и периовариальных спаек (отношение рисков (ОР)=2,83 [95% ДИ: 1,97; 4,07]; p<0,001 и 3,3 [95% ДИ: 2,34; 4,66]; p<0,001 соответственно), свободной жидкости в малом тазу (ОР=3,3 [95% ДИ: 1,93; 5,65]; p<0,001 и 3,12 [95% ДИ: 1,79; 5,45]; p<0,001 соответственно), высыпаний на брюшине (p<0,001) и статистически значимо меньшая частота выявления генитального эндометриоза (ОР=0,46 [95% ДИ: 0,27; 0,78]; p=0,002 и 0,22 [95% ДИ: 0,09; 0,51]; p<0,001 соответственно). Кроме того, у пациенток с ССЛ частота выявления трубной внематочной беременности была несколько выше по сравнению с контрольной группой (p=0,065). Пациентки с ЖГТБ по сравнению с пациентками контрольной группы и ССЛ характеризовались более высокой частотой выявления хронического сальпингоофорита (ОР=1,89 [95% ДИ: 1,34; 2,67]; p=0,004 и 1,77 [95% ДИ: 1,15; 2,72]; p=0,027 соответственно), пио- или казеосальпинкса (ОР=3,33 [95% ДИ: 1,23; 9,05]; p=0,05 и 9,09 [95% ДИ: 1,18; 70]; p=0,034 соответственно) и синдрома Хью–Фитц–Кертиса (ОР=2,5 [95% ДИ: 1,44; 4,34]; p=0,005 и 4,09 [95% ДИ: 1,66; 10,1]4 p=0,004 соответственно). Также в данной группе пациенток отмечена тенденция к более высокой частоте выявления истмического нодозного сальпингита по сравнению с контрольной группой (p=0,066).
В результате проведенной лапароскопической диагностики (табл. 3) окклюзия маточных труб чаще устанавливалась у пациенток с ЖГТБ, по сравнению с контрольной группой и пациентками с ССЛ (ОР=5,63 [95% ДИ: 3,5; 9,04]; p<0,001 и 2,41 [95% ДИ: 1,6; 3,63]; p<0,001 соответственно) и у пациенток с ССЛ по сравнению с контрольной группой (ОР=2,34 [95% ДИ: 1,29; 4,24]; p=0,009). Свободная жидкость в малом тазу и трубно-перитонеальное бесплодие чаще диагностировались в группах пациенток с ССЛ (ОР=3,3 [95% ДИ: 1,93; 5,65]; p<0,001 и 2,59 [95% ДИ: 1,99; 3,38]; p<0,001 соответственно) и ЖГТБ (ОР=3,12 [95% ДИ: 1,79; 5,45]; p<0,001 и 2,76 [95% ДИ: 2,13; 3,56]; p<0,001 соответственно) по сравнению с контрольной группой.
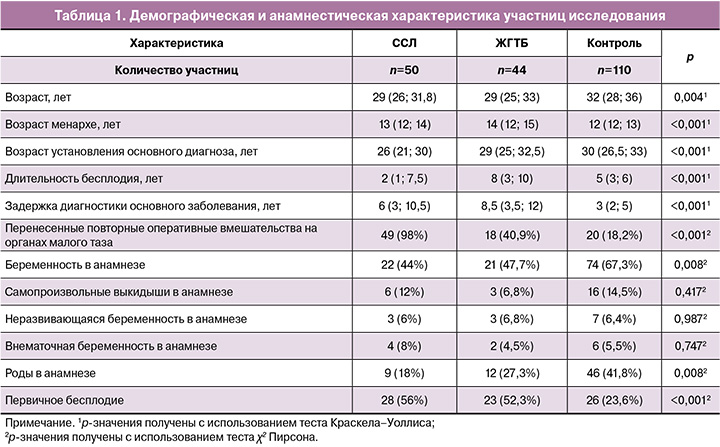
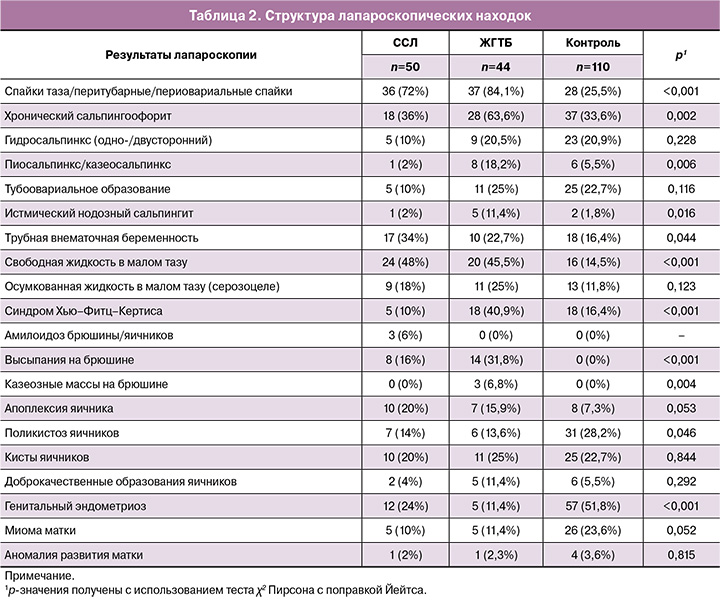
Амилоидоз яичников и брюшины был обнаружен у 3/50 (6,0%) женщин (рис. 1а). В стенках сосудов маточных труб, сальника и брюшины наблюдались выраженные утолщения, связанные со скоплением аморфных амилоидных масс (рис. 1б, г). У 5/50 (10,0%) пациенток обнаружены следующие изменения на серозном покрове матки, труб, яичнике и между петлями кишечника: кистоподобные прозрачные высыпания, содержащие серозную жидкость, размерами от 0,5 см до 0,9 см в диаметре (рис. 2). Мы сопоставили лапароскопическую картину с патоморфологической, полученной при биопсии стенки матки, маточной трубы, яичника и серозного покрова кишечника. Высыпания на матке микроскопически соответствовали гранулемам с гиперплазией мезотелия и очаговыми инвагинациями мезотелия в серозный слой с формированием инклюзионных кист.
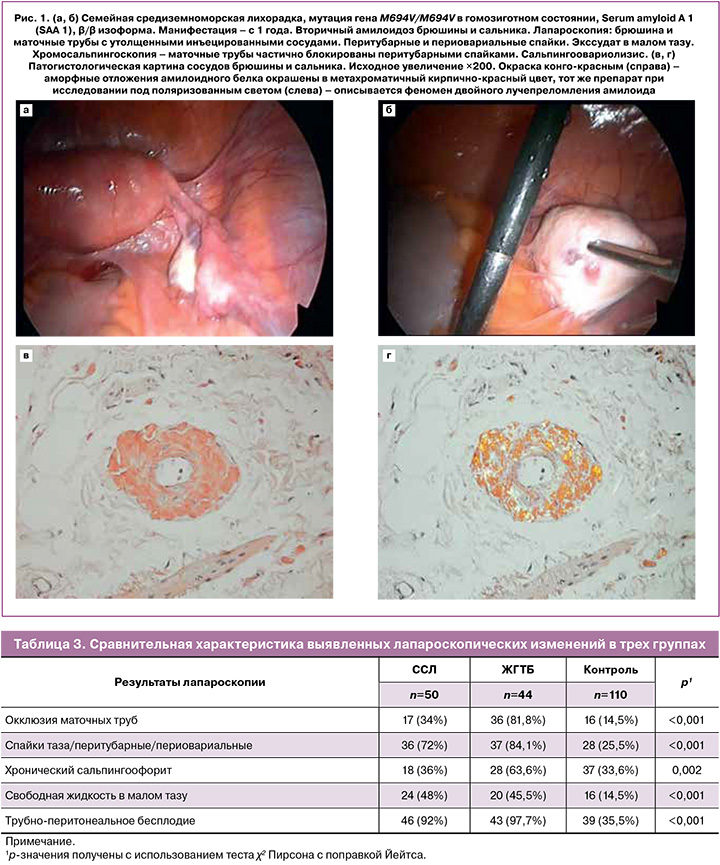
В таблице 4 представлен спектр лапароскопических оперативных вмешательств в группах пациенток. Реконструктивно-пластические операции на маточных трубах статистически значимо чаще проводились пациентам с ЖГТБ по сравнению с контрольной группой и группой пациенток с ССЛ (p=0,004 и 0,027 соответственно). Одно- или двусторонняя тубэктомия статистически значимо чаще проводилась пациенткам с ЖГТБ по сравнению с контролем и с пациентками с ССЛ (p<0,001 и 0,044 соответственно); при этом частота проведения тубэктомии среди последних была также статистически значимо выше по сравнению с контрольной группой (p=0,034). Лапароскопия при трубной беременности (тубэктомия, выдавливание плодного яйца, сальпинготомия) несколько чаще проводилась у пациенток с ССЛ по сравнению с контрольной группой (p=0,065). Пациенткам с ССЛ и ЖГТБ по сравнению с контрольной группой статистически значимо чаще проводились коагуляция или каутеризация поликистозных яичников (p=0,009 и <0,001 соответственно) (рис. 3) и резекция яичников (p<0,001) и реже – коагуляция очагов эндометриоза (p<0,001).
Обсуждение
Лапароскопия играет важную роль в диагностике причин бесплодного брака [13–17, 22–24]. С позиции доказательной медицины лапароскопия является золотым стандартом диагностики трубно-перитонеального бесплодия (чувствительность – 95,7%, специфичность – 100%) (IA) и диагностики бесплодия, ассоциированного с эндометриозом (IA) [13]. Общим недостатком большинства исследований следует считать явное или скрытое представление о лапароскопии как золотом стандарте обследования бесплодия, которым она не является [13]. В гинекологической практике ССЛ распознать трудно, если врач не знает о существовании данного заболевания. Пациенты часто подвергаются исчерпывающим обследованиям, но диагноз не проясняется на протяжении многих лет [1, 3–6]. При повторных лапароскопиях диагностируются трубно-перитонеальное бесплодие и спаечный процесс в малом тазу. Отсутствие основного диагноза и лечения, как правило, приводит к рецидивированию заболевания и неэффективности реконструктивно-пластических операций. Недостаточное использование патоморфологического и микробиологического метода исследования маточных труб и брюшины у пациенток с трубно-перитонеальным бесплодием и ЖГТБ приводит к запоздалой диагностике, генерализации туберкулезного процесса [23, 25, 26]. Амилоидоз был серьезным осложнением ССЛ до начала эры лечения колхицином [10, 11]. Заболевание может сопровождаться развитием массивного асцита без кишечной непроходимости [10]. Чтобы выявить амилоидоз, необходимо провести целенаправленное патоморфологическое обследование. Другие осложнения включают перитонеальные спайки из-за рецидивирующего перитонита, приводящие к тонкокишечной непроходимости, бесплодию, перитонеальному фиброзу, инкапсулирующему перитониту. Как уже упоминалось авторами Ehrenfeld E.N. et al., причинами бесплодия у пациенток с ССЛ были овуляторная дисфункция (46%), перитонеальная адгезия (31%) и необъяснимое (23%) бесплодие [7]. Zayed A. et al. сообщили, что 24,3% бесплодных женщин с ССЛ имели ановуляторные циклы. У большинства (56,67%) пациенток было скопление чрезмерного количества прозрачной перитонеальной жидкости в малом тазу из-за локального воспаления [8]. Тем не менее Nabil H. et al. утверждали, что причины бесплодия у пациентов с ССЛ не отличаются от ожидаемых в общей популяции [9]. По всей вероятности, это наблюдение верно для пациенток с ССЛ, которых лечат колхицином, способным предотвращать осложнения, приводящие к бесплодию.
Для диагностики ЖГТБ лапароскопия и хромосальпингоскопия являются наиболее надежным инструментом [22–26]. Несмотря на очевидное сходство пациенток с ССЛ и ЖГТБ по частоте вовлеченности в процесс брюшины, имеются существенные различия в отношении степени повреждения маточных труб – от поверхностного воспаления серозных оболочек при ССЛ до воспаления всех слоев труб с окклюзией их при ЖГТБ. Инкапсулированные межспаечные кисты – сероцеле наиболее часто встречаются у пациентов с ЖГТБ и ССЛ как признак поражения брюшины. Инкапсулирующий перитонит описан в литературе под названиями: хронический фиброзный инкапсулятный перитонит, склерозирующий перитонит, склерозирующий инкапсулирующий перитонит [27]. Таким образом, наши результаты сопоставимы с большинством вышеупомянутых исследований. Тем не менее оставшиеся различия могут быть объяснены неодинаковыми размерами исследуемых групп, дизайном исследования и режимом лечения.
Заключение
ССЛ и ЖГТБ ассоциируются с повышением риска выявления спаечного процесса в малом тазу, окклюзии маточных труб, жидкости, высыпаний на брюшине и трубно-перитонеального бесплодия. При ССЛ и ЖГТБ наблюдается повышенная частота повторных операций на органах малого таза, коагуляции/каутеризации поликистозных яичников, резекции яичников.



