Материнская смертность является интегрирующим показателем репродуктивного здоровья, отражает популяционный итог воздействия на здоровье экономических, культурных, социально-гигиенических и медико-организационных факторов.
Уровень материнской смертности в мире за последние 25 лет снизился на 44%. Сокращение за четверть века риска смерти женщин, связанной с беременностью, можно оценить как реальный прогресс, считает помощник Генерального директора ВОЗ по вопросам здоровья семьи, женщин и детей – доктор Флавиа Бустрео. Следующей целью медиков, по ее мнению, является полное сокращение материнской смертности к 2030 г. Однако это нелегкая задача – предотвратить смерть женщин в период беременности, во время родов и в течение 6 недель (42 дней) после рождения ребенка [1].
В 2015 г. коэффициент материнской смертности в мире составил 216 на 100 000 живорожденных (303 000 случаев): в развитых странах – 12,0, в развивающихся (Гана) – 319,0 на 100 000 живорожденных [1].
Достижение показателя материнской смертности менее 70 на 100 000 живорожденных (за период с 1990 по 2015 гг.) стало возможным при ежегодном сокращении ее уровня на 2,3%. С 2016 г. эта цифра должна возрасти до 7,5% [1].
По данным Минздрава России в 2014 г. умерли 232 женщины (11,9 на 100 000 живорожденных), в 2015 г. – 207 (10,7 на 100 00 живорожденных) [2, 3].
Данные Росстата отражают потери в условиях стационара, данные Минздрава России – с учетом умерших вне стационара.
Материнская смертность по федеральным округам в 2014 и 2015 гг. существенно различалась (табл. 1).
Наименьшие показатели материнской смертности в 2014 г. зарегистрированы: в Крымском (3,4 на 100 000 родившихся живыми), Приволжском (7,6), Южном (7,8), наибольшие – в Северо-Кавказском (18,0), Дальневосточном (17,2) федеральных округах [2].
В 2014 г. в 17 субъектах Российской Федерации не зарегистрировано случаев материнской смерти (по данным Росстата – в 18). В 22 регионах (по Росстату – в 23) показатель материнской смертности составил менее 10,0 на 100 000 родившихся живыми, то есть был близок к показателям экономически развитых стран. В 2015 г. случаев материнской смерти не зарегистрировано в 20 субъектах.
Целевые значения показателей материнской смертности, утвержденные «дорожными картами», в 2014 г. не были достигнуты в 30 субъектах Российской Федерации.
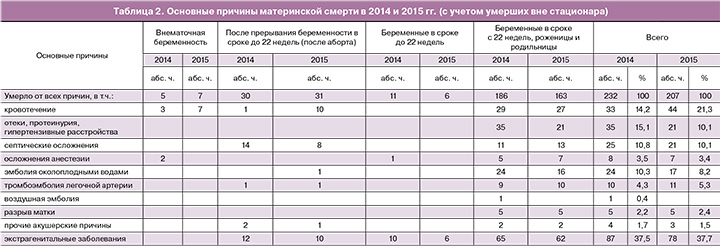
Основные причины материнской смерти за 2014–2015 гг. представлены в табл. 2.
В 2014 г. основными причинами материнской смерти были экстрагенитальные заболевания (87 случаев – 37,5% умерших). Основная часть женщин погибла в родах и после родов (65 из 87 – 74,5%); 12 женщин (13,8%) – после прерывания беременности в сроке до 22 недель; 10 женщин (11,5%) – во время беременности до 22 недель.
Второе место по числу умерших приходилось на отеки, протеинурию, гипертензивные расстройства (35 случаев – 15,1%); от кровотечений погибло 33 (14,2%) женщин. Кровотечения стали причиной смерти у 3 женщин, поступивших в стационар с внематочной беременностью, у 29 рожениц и родильниц и у 1 – после прерывания беременности.
От септических осложнений погибли 25 женщин – 10,8%, причем 14 – после прерывания беременности до 22 недель и 11 рожениц и родильниц. Эмболия околоплодными водами стала причиной смерти у 24 рожениц и родильниц (10,3%). Тромбоэмболия легочной артерии стала причиной смерти у 10 женщин – 4,3%, у 9 – в родах и после родов, у 1 – после аборта.
От разрыва матки в родах и после родов умерли 5 женщин (2,2%).

В 2015 г. структура причин материнской смерти несколько изменилась. Из 207 умерших женщин 163 (79,2%) умерли во время родов и после родов; 31 (15,0%) – после абортов, 7 (3,4%) – при внематочной беременности, 6 – во время беременности до 22 недель [3].
Ведущее место среди причин занимали экстрагенитальные заболевания (78 случаев – 37,7%). Женщины так же, как и в 2014 г., погибли в родах и после родов – 62 (81,8%), после аборта – 10 (11,7%) и 6 (6,5%) – во время беременности до 22 недель.
Увеличилось число умерших от кровотечения (44 – 21,4%), из них 27 (61,4%) в родах и после родов, 10 (22,7%) после аборта и 7 (14,9%) при внематочной беременности.
Снизилось число умерших от отеков, протеинурии и гипертензивных расстройств и септических осложнений – по 21 случаю (по 10,2%).
Сократилось также число умерших от эмболии околоплодными водами – до 17. Основная часть женщин (16 из 17) умерли во время родов и после родов. Не изменилось число умерших от разрыва матки. Незначительно сократилось число умерших от осложнений анестезии – с 8 до 7.
Анализ предотвратимости материнских потерь имеет значение при разработке мер их профилактики. При экспертной оценке причин случаев материнской смерти в субъектах Российской Федерации определяется предотвратимость каждого случая.
Ниже представлен анализ предотвратимых причин материнской смерти. Анализ проводился по данным карт донесений о случаях материнской смерти (учетная форма № 003/у-МС).
В 2014 г., по данным Минздрава России, к предотвратимым причинам были отнесены 12,9%, к условно предотвратимым – 44,0% и к непредотвратимым – 43,1% случаев. Среди отдельных причин наибольший процент приходился на условно предотвратимые причины – в целом 44,0% (66,7% – внематочная беременность; 68,6% – отеки, протеинурия, гипертензивные расстройства; 62,5% – осложнения анестезии; 60% – разрывы матки; 50% – акушерские кровотечения). Предотвратимые причины (12,9% общего числа) составили: внематочная беременность – 33,3%; прочие причины – 50%; осложнения анестезии – 25,0%; акушерские кровотечения 23,3%; сепсис и разрыв матки – 20,2%. К непредотвратимым причинам в 100% случаев была отнесена воздушная эмболия, в 90% – тромбоэмболия легочной артерии, в 87,5% – эмболия околоплодными водами, в 56,3% – экстрагенитальные заболевания, в 26,7% – акушерские кровотечения.
В 2015 г. материнская смертность сократилась: общее число умерших составило 207 (показатель 10,7 на 100 000 живорожденных).
Изменилась предотвратимость материнских потерь. К предотвратимым экспертные комиссии регионов отнесли 31 случай (15,0%), к условно предотвратимым – 86 (41,8%), к непредотвратимым – 89 (43,2%). По сравнению с 2014 г. несколько возросло число предотвратимых причин, снизилось – условно предотвратимых. Доля непредотвратимых причин практически не изменилась. Среди предотвратимых причин наибольший процент (60%) приходится на разрыв матки; по 57,1% – на внематочную беременность и осложнения анестезии. Прочие причины составили 33,3%, акушерские кровотечения – 27,0%, отеки, протеинурия, гипертензивные расстройства – 28,6%.
Перечень предотвратимых причин практически не изменился (не зарегистрирован сепсис).
Среди условно предотвратимых причин наибольший удельный вес пришелся на сепсис – 66%, прочие причины – 66,7%, отеки, протеинурия, гипертензивные расстройства – 57,1%, акушерские кровотечения – 46,0%, внематочная беременность – 42,9%, экстрагенитальные заболевания – 41,6%.
Непредотвратимые причины с высоким уровнем оценки остались прежними: тромбоэмболия легочной артерии – 81,8%, эмболия околоплодными водами – 94,1%, экстрагенитальные заболевания – 55,8%.
Относительно низкий процент непредотвратимости имели следующие причины: сепсис (28,6%), акушерские кровотечения (27%), разрыв матки – 20,0%.
Из приведенных данных видно, что анализ предотвратимости причин материнской смерти позволяет оценить динамику повышения качества медицинской помощи при основных видах акушерской и экстрагенитальной патологии, а также необходимость внедрения новых профилактических, диагностических и лечебных технологий, позволяющих снизить материнские потери.
Таким образом, проблема снижения материнской смертности решаема. Об этом свидетельствуют данные статистики. Однако система мер по дальнейшему снижению материнских потерь должна учитывать уровень социально-экономического развития страны и регионов, а также уровень, качество и доступность медицинской помощи.



