В последние годы современные ультразвуковые технологии существенно усовершенствовались и занимают основополагающее место в диагностике тромбозов. С их помощью можно диагностировать тромботические осложнения на ранних этапах развития, оценивать эффективность проводимого лечения [1–3]. C. Kearon и соавт. приводят данные о том, что среди пациентов с острыми тромбозами эффективность ультразвукoвого ангиосканирования составляет 94–97% [4]. На основании исследований Е.Б. Ольховой, Н.С. Игнатьевой и соавт. [5, 6] было также подтверждено, что тромбозы крупных сосудов у новорожденных могут быть достоверно визуализированы ультразвуковыми методами исследования, с помощью которых можно проследить как местную гемодинамику, так и сочетанные сосудистые нарушения. Основной задачей диагностики тромботических осложнений является выделение совокупности факторов риска, позволяющих определить возможную локализацию тромбоза и начать лечение на максимально ранних сроках, еще до клинических проявлений. Как отмечают Н.С. Игнатьева и соавт. [6], реканализация тромба зависит от продолжительности исходного тромботического осложнения: при диагностике тромбоза в течение месяца от начала его формирования реканализация достигается у 84–90% пациентов, а если прошло более 3 месяцев, то только в 5–15% случаев. Авторы утверждают, что в определении продолжительности терапии тромботических осложнений ультразвуковые показатели должны быть решающими [6].
Вместе с тем взаимосвязь между продолжительностью тромбозов в периоде новорожденности и исходами до конца неизвестна. Необходимо обратить внимание, что нарушения в системе гемостаза у новорожденных могут быть отражением патологических состояний у матери, переданных пассивно или генетически, поэтому нужно воспринимать новорожденного не как изолированный организм, а как целостную систему, сформировавшуюся внутриутробно под влиянием различных факторов.
Риск развития тромботических осложнений у новорожденного резко возрастает, если у женщины во время беременности отмечалось предлежание плаценты, отслойка плаценты, преэклампсия и эклампсия, плацентарная хориоангиома и др. [7]. Вышеперечисленные факторы риска со стороны матери нашли подтверждение в других исследованиях [8–11]. M.V. da Costa Peixoto и соавт. [9] указывают, что гестационный сахарный диабет, преэклампсия, эклампсия, материнский дефицит протеина S, системная красная волчанка могут быть отнесены к факторам риска тромботических осложнений у новорожденного. P. Saracco и соавт. в ретроспективном исследовании [10] впервые акцентировали внимание на материнских факторах риска, к которым были отнесены сахарный диабет, синдром антифосфолипидных антител, инфекционные заболевания у матери, отслойка плаценты, плацентарная недостаточность, тромбофилии, артериальная гипертензия, преэклампсия, эклампсия, дислипидемия, кесарево сечение, преждевременное излитие околоплодных вод, хронический хориоамнионит, фетальная тромботическая васкулопатия.
 В разных исследованиях [8, 9, 12–20] к наиболее значимым врожденным и перинатальным факторам риска тромботических осложнений у новорожденных были отнесены: полицитемия, диабетическая фетопатия, искусственная вентиляция легких, сепсис, злокачественные опухоли, операции, врожденные пороки сердца, тромбофилии (дефицит антитромбинна III, протеина С, протеина S, мутация фактора V и фактора II), наличие центрального венозного катетера. В отношении длительности пребывания в отделении реанимации и интенсивной терапии однозначного мнения нет: одни считают [12–17], что достоверной значимостью можно считать 5 дней и более, а другие [21] определяют 15 дней и более. Вышеописанные врожденные и перинатальные факторы риска со стороны новорожденного нашли свое подтверждение в ретроспективном исследовании [21], проведенном в штате Флорида за период с января 2006 по апрель 2013 года, где к факторам риска венозного тромбоза у новорожденных были отнесены: гестационный возраст, искусственная вентиляция легких, недоношенность, наличие центрального венозного катетера, сложные операции, врожденный порок сердца, обезвоживание, опухоли, инфекции (менингит, абсцесс, пневмония, остеомиелит, гематогенная грибковая инфекция, пиелонефрит) и некротический энтероколит [7]. В отношении катетер-ассоциированных тромбозов результаты были одинаково статистически значимыми как при непродолжительном, так и при длительном стоянии центрального венозного катетера, также не наблюдалось статически значимых различий в зависимости от локализации катетера (пупочный катетер, глубокая линия, бедренный катетер и подключичный катетер). Однако следует отметить, что при постановке многоканального центрального венозного катетера тромбозы встречались достоверно чаще. Количество попыток при постановке центрального венозного катетера не имеет достоверного влияния на развитие тромботических осложнений.
В разных исследованиях [8, 9, 12–20] к наиболее значимым врожденным и перинатальным факторам риска тромботических осложнений у новорожденных были отнесены: полицитемия, диабетическая фетопатия, искусственная вентиляция легких, сепсис, злокачественные опухоли, операции, врожденные пороки сердца, тромбофилии (дефицит антитромбинна III, протеина С, протеина S, мутация фактора V и фактора II), наличие центрального венозного катетера. В отношении длительности пребывания в отделении реанимации и интенсивной терапии однозначного мнения нет: одни считают [12–17], что достоверной значимостью можно считать 5 дней и более, а другие [21] определяют 15 дней и более. Вышеописанные врожденные и перинатальные факторы риска со стороны новорожденного нашли свое подтверждение в ретроспективном исследовании [21], проведенном в штате Флорида за период с января 2006 по апрель 2013 года, где к факторам риска венозного тромбоза у новорожденных были отнесены: гестационный возраст, искусственная вентиляция легких, недоношенность, наличие центрального венозного катетера, сложные операции, врожденный порок сердца, обезвоживание, опухоли, инфекции (менингит, абсцесс, пневмония, остеомиелит, гематогенная грибковая инфекция, пиелонефрит) и некротический энтероколит [7]. В отношении катетер-ассоциированных тромбозов результаты были одинаково статистически значимыми как при непродолжительном, так и при длительном стоянии центрального венозного катетера, также не наблюдалось статически значимых различий в зависимости от локализации катетера (пупочный катетер, глубокая линия, бедренный катетер и подключичный катетер). Однако следует отметить, что при постановке многоканального центрального венозного катетера тромбозы встречались достоверно чаще. Количество попыток при постановке центрального венозного катетера не имеет достоверного влияния на развитие тромботических осложнений.
 Большой интерес представляет ретроспективное исследование P. Saracco и соавт. [10] за период с января 2007 по июль 2013 года из 24 центров в Италии, объединившее как материнские факторы риска, так и врожденные и перинатальные факторы риска со стороны новорожденного и оценившее их влияние на развитие тромботических осложнений венозной, артериальной и интракардиальной локализации. Было отмечено преимущество встречаемости тромботических осложнений у мальчиков. 70% всех тромботических осложнений встречались у детей, рожденных преждевременно (медиана срока гестации составила 34 недели), оценка по шкале Апгар достоверных различий не получила. В 25% (19/75) тромбоэмболических осложнений диагноз был поставлен в первый день жизни. В этой группе с «ранним началом» были выделены пренатальные факторы риска (материнские/плацентарные заболевания) в 70% и наследственные тромбофилии в 33% случаев. К перинатальным факторам со стороны новорожденного были отнесены: неонатальный сепсис, искусственная вентиляция легких, гипотензия, центральный венозный катетер, болезни сердца (врожденные кардиопатии, открытый артериальный проток, открытое овальное окно, кардиомиопатия, аритмии) и операции. Диагноз тромботического осложнения был установлен в первые 2 недели жизни. Сосудистые катетеры являются одним из наиболее значимых приобретенных факторов риска тромбоэмболии у новорожденных.
Большой интерес представляет ретроспективное исследование P. Saracco и соавт. [10] за период с января 2007 по июль 2013 года из 24 центров в Италии, объединившее как материнские факторы риска, так и врожденные и перинатальные факторы риска со стороны новорожденного и оценившее их влияние на развитие тромботических осложнений венозной, артериальной и интракардиальной локализации. Было отмечено преимущество встречаемости тромботических осложнений у мальчиков. 70% всех тромботических осложнений встречались у детей, рожденных преждевременно (медиана срока гестации составила 34 недели), оценка по шкале Апгар достоверных различий не получила. В 25% (19/75) тромбоэмболических осложнений диагноз был поставлен в первый день жизни. В этой группе с «ранним началом» были выделены пренатальные факторы риска (материнские/плацентарные заболевания) в 70% и наследственные тромбофилии в 33% случаев. К перинатальным факторам со стороны новорожденного были отнесены: неонатальный сепсис, искусственная вентиляция легких, гипотензия, центральный венозный катетер, болезни сердца (врожденные кардиопатии, открытый артериальный проток, открытое овальное окно, кардиомиопатия, аритмии) и операции. Диагноз тромботического осложнения был установлен в первые 2 недели жизни. Сосудистые катетеры являются одним из наиболее значимых приобретенных факторов риска тромбоэмболии у новорожденных.
Достоверным методом диагностики венозных 36/41 (83%) и артериальных тромбозов 19/22 (86%) является ультразвуковая допплерометрия, для интракардиальных тромбозов 12/12 (100%) – эхокардиография, в наиболее сложных случаях редко применялась компьютерная томография для артериальных тромбозов 5/22 (22%) и магнитно-резонансная томография для венозных тромбозов 4/41 (10%). По мнению авторов, ультразвуковой мониторинг следует регулярно проводить у всех новорожденных с наличием центрального венозного катетера даже при отсутствии симптомов тромбоэмболии, особенно при присоединении дополнительных факторов риска.
Целью исследования было оценить роль ультразвукового метода диагностики тромбозов у новорожденных, имеющих перинатальные и хирургические факторы риска реализации тромботических осложнений.
Материал и методы исследования
В отделении хирургии новорожденных отдела неонатологии и педиатрии ФГБУ НЦАГиП им. В.И. Кулакова Минздрава России с 2010 по 2015 гг. был прооперирован 971 новорожденный ребенок с врожденными пороками развития, потребовавшими проведения раннего хирургического вмешательства, из 1112 поступивших пациентов. Новорожденные с тромбозами в послеоперационном периоде наблюдались по поводу следующих врожденных пороков развития: врожденная диафрагмальная грыжа, гастрошизис, врожденная патология желудочно-кишечного тракта. Тромботические осложнения развивались у новорожденных, находившихся в крайне тяжелом и тяжелом состоянии, потребовавшем проведения дополнительных инвазивных манипуляций. Тромбозы были диагностированы на ультразвуковом аппарате экспертного класса SIEMENS ACUSON S2000 в В-режиме и режиме ЦДК, линейными датчиками с частотой 7–14 МГц и 16–20 МГц. Все случаи тромботических осложнений были диагностированы ультразвуковыми методами исследования, за исключением 3/14 случаев, когда тромбоз был подтвержден интраоперационно.
Результаты исследования и обсуждение
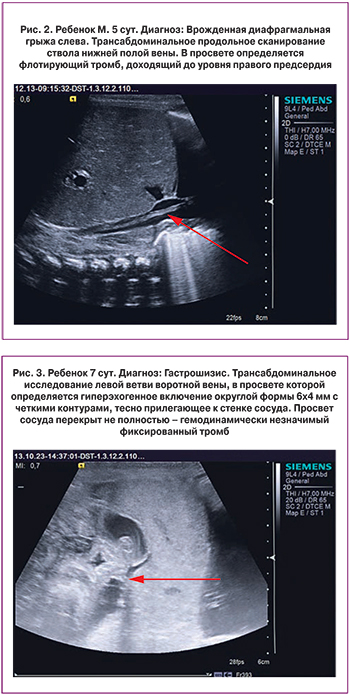
Тромбозы были диагностированы в 14 случаях. Таким образом, частота тромботических осложнений составила 1,4% (14/971), что может быть объяснено сочетанием у новорожденных пациентов перинатальных и хирургических факторов риска для реализации тромботических осложнений. Чаще тромботические осложнения развивались у лиц кавказской национальности; у мальчиков чаще, чем у девочек. Тромботические осложнения во всех случаях были комбинированными. Катетер-ассоциированные тромбозы составили 9/14 случаев тромботических осложнений. Следует отметить, что локализация центрального венозного катетера не влияла на частоту развития тромботического осложнения. Диагноз тромбоза во всех случаях был установлен методом ультразвуковой диагностики (11/14 случаев), в редких случаях тромботические осложнения первоначально имели клинические проявления (2/11 случаев) в виде отечности, изменения цвета и понижения температуры тела пораженного участка ниже тромбоза. Чаще такие случаи сопровождались наличием тромбозов другой локализации. Постановка диагноза тромбоза как находки ультразвукового исследования имела место в 9 из 11 случаев – рис. 1, рис. 2, рис. 3. Интраоперационно диагноз тромбоза был установлен в 3/14 случаев.
У послеоперационных пациентов тромботические осложнения были выявлены на 7–8-е сутки жизни и 2–3-и послеоперационные сутки. У половины новорожденных пациентов, потребовавших проведения повторного оперативного лечения, развились тромботические осложнения. К наиболее значимым факторам риска со стороны матери следует отнести: выкидыши на ранних и поздних сроках беременности (5/14), кесарево сечение (8/14), многоводие или маловодие во время беременности (5/14), угроза прерывания беременности (11/14). К наиболее значимым перинатальным факторам риска следует отнести: наличие центрального венозного катетера (14/14), сепсис (8/14), искусственную вентиляцию легких (14/14), геморрагический синдром (10/14), тромбофилические мутации (8/14). Наличие тромбофилической мутации у новорожденного в сочетании с другими факторами риска связано с ранними проявлениями тромботических осложнений в первые 7 дней жизни. В редких случаях (3/14) встречались отсроченные тромбозы, которые были диагностированы на 6–10-е послеоперационные сутки.
К послеоперационным факторам риска следует отнести: лапаротомию (10/14), лапароскопию продолжительностью более 2 часов (4/14); необходимость проведения повторного оперативного лечения является дополнительным фактором риска (6/14).
Несмотря на то, что лечение неонатальных тромбозов проводилось на основании международного протокола [22], летальность при этом составила 71% (10/14), что подтверждает необходимость совершенствования методов профилактики и лечения тромботических осложнений у пациентов с перинатальными и хирургическими факторами риска.
Заключение
Новорожденные, поступающие в отделении хирургии новорожденных, наиболее подвержены развитию тромботических осложнений. Наш опыт демонстрирует, что после постановки центрального венозного катетера, необходимо проведение ультразвукового скрининга полых вен выше и в месте локализации катетера с целью исключения катетер-ассоциированного тромбоза в наиболее острый период по развитию тромботического осложнения. Дети с врожденными пороками развития, требующие проведения хирургического вмешательства в неонатальном периоде, нуждаются в более пристальной ультразвуковой диагностике в течение первых 10 суток после операции; наиболее угрожаемые по развитию тромбозов – в первые 72 часа от момента завершения операции. Учет перинатальных и хирургических факторов риска позволит выделить категорию пациентов, наиболее подверженную развитию тромбозов и диагностировать у них такие грозные осложнения на ранних стадиях путем ультразвукового скрининга в постоперационном периоде.
Так как клинические проявления тромботических осложнений появляются отсрочено, когда у новорожденного пациента уже сформировалась системная генерализация тромботического осложнения на фоне смещения гемостатического баланса в сторону гиперкоагуляции, необходимо использовать целенаправленный ультразвуковой скрининг с целью выявления и начала лечения тромбозов на ранних (доклинических) стадиях их развития. Такой подход будет способствовать повышению эффективности антикоагулянтной терапии, предупреждению генерализации тромботических осложнений и снижению летальности новорожденных.



