По данным ряда популяционных исследований, ожирение является фактором риска перинатальной заболеваемости и смертности [1–4]. В экспериментальных и клинических исследованиях последних лет указывается на возможную связь осложненных исходов беременности, родов, перинатальной патологии и внутрибрюшного давления (ВБД) у беременных [5–9]. Поскольку внутрибрюшная гипертензия является постоянным спутником ожирения [10–13], логично предположить наличие казуальной связи высокой частоты перинатальных осложнений у пациенток с ожирением и уровнем ВБД.
Цель исследования: изучить зависимость показателей кислотно-основного состояния (КОС) крови артерии пуповины и ВБД в родах у пациенток с ожирением.
Материал и методы исследования
Было проведено открытое проспективное рандомизированное исследование, включающее 135 пациенток, роды которых произошли через естественные родовые пути в родильном отделении ГУЗ Саратовская городская клиническая больница № 1 им. Ю.Я. Гордеева в период с 01.08.2011 по 01.01.2013 гг. На проведение исследования получено разрешение этического комитета Саратовского государственного медицинского университета им. В.И. Разумовского. Обязательным условием являлось информированное согласие пациенток на участие в заявленном исследовании. Критериями включения в исследование были: доношенная одноплодная беременность, головное предлежание плода, неосложненные самопроизвольные роды. Критериями исключения являлись: наличие экстрагенитальной патологией в стадии суб- и декомпенсации, преждевременные, индуцированные роды, врожденные пороки развития плода, хориоамнионит или подозрение на внутриутробное инфицирование плода, наличие абсолютных или относительных показаний к оперативному родоразрешению, наличие «0» или отрицательного кровотока в артерии пуповины у плода по данным антенатальной допплерометрии до начала родов. В исследование не включались пациентки с обвитием плода пуповиной, наличием узлов пуповины.
Все пациентки в зависимости от индекса массы тела (ИМТ), регистрируемого до 6 недель беременности, были разделены на 4 группы: контрольная группа состояла из 38 пациенток, у которых исходный ИМТ находился в диапазоне от 18,5 до 24,9 кг/м2; пациентки с ожирением I степени (n=36) вошли во II группу; III группа – пациентки с ожирением II степени (n=40); IV группа – пациентки с ожирением III степени (n=21). Степень тяжести ожирения у пациенток определялась согласно критериям ВОЗ (1997).
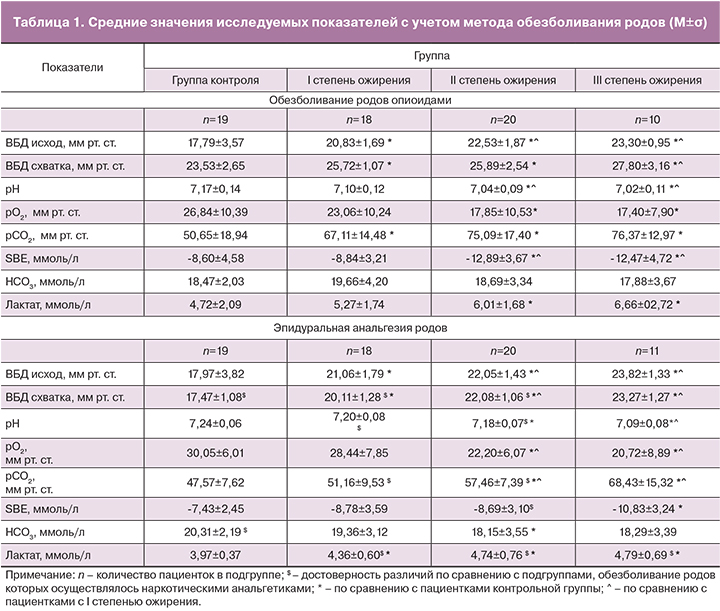
В связи с тем, что уровень ВБД в родах зависит от метода обезболивания [14], все пациентки, соответствовавшие критериям включения, были разделены на подгруппы в зависимости от метода обезболивания: в первую подгруппу вошли пациентки, обезболивание которых осуществлялось с применением опиоидов, вторую подгруппу составили пациентки, роды у которых велись в условиях эпидуральной анальгезии (ЭА).
Все подгруппы были сопоставимы по возрасту, массо-ростовым показателям, интергенетическому интервалу, количеству беременностей и родов. Во всех случаях использовался стандартный мониторинг с проведением неинвазивного измерения артериального давления, сатурации кислорода, уровня ВБД.
Исследование ВБД осуществляли непрямым методом при помощи закрытой системы для измерения внутрипузырного давления Unometr Abdo-Pressure (Unomedical) по методу M.L. Cheatham (1999) [15]. В положении лежа на спине проводили катетеризацию мочевого пузыря мочевым катетером Фолея, к которому подсоединяли коннектор Unometr Abdo-Pressure, после чего через безигольный порт Kombi Kon в мочевой пузырь вводили 20 мл теплого, стерильного изотонического раствора натрия хлорида. После того как система заполнялась раствором, переводили измерительную часть прибора в вертикальное положение. Устанавливали нулевое значение шкалы у симфиза и измеряли ВБД.
Степень асфиксии новорожденного оценивали по шкале Апгар. C целью исключения влияния на степень асфиксии новорожденного наркотической депрессии в анализ включались результаты, полученные только на 5-й минуте после рождения.
Исследование проводилось с включением результатов измерения ВБД непосредственно до родоразрешения (начало I периода родов до обезболивания) и в период схватки.
Показатели газового состава крови и КОС артерии пуповины: pH, парциальное напряжение кислорода (РО2), углекислого газа (РСО2), стандартный дефицит буферных оснований (Dbase (ecf), SBE), стандартный бикарбонат (cHCO3 st) и лактат определяли с помощью портативного экспресс-анализатора газов крови ECOP (Epocol inc, Канада). Кровь забирали строго в течение первой минуты после рождения в гепаринизированный капилляр из фрагмента пуповины, расположенной между двумя зажимами.
При статистической обработке использовали пакет программ Statistica 10.0 (StatSoft Inc., США). Поскольку эмпирические распределение не показали статистически значимого отличия от нормального закона распределения, результаты описания количественных признаков представлены в виде М±σ, где М – выборочная средняя величина, σ – выборочное стандартное отклонение. Связь между количественными показателями оценивали с помощью рангового коэффициента корреляции Спирмана (rs). Уровень значимости для проверки статистических гипотез на достоверность различия был принят равным 0,05.
Результаты исследования и обсуждение
Средние значения ВБД пациенток с ожирением были достоверно выше по сравнению с показателями рожениц контрольной группы на обоих этапах исследования (табл. 1). Следует отметить, что динамика ВБД в родах зависела от метода обезболивания и имела разнонаправленный тренд. В подгруппах с применением ЭА в родах уровень ВБД в период схватки имел тенденцию к снижению, хотя различия оказались статистически недостоверными по сравнению с исходом. При обезболивании родов опиоидами уровень ВБД в динамике, напротив, достоверно повышался (p<0,000). Прирост ВБД в разных подгруппах составил от 17 до 24% исходных значений.
Показатели газового состава, КОС и концентрация лактата пуповинной крови плода также имели достоверные межподгрупповые различия. При увеличении тяжести ожирения все исследуемые показатели имели однонаправленную тенденцию изменений независимо от метода обезболивания. При применении ЭА средние значения лактата оказались достоверно ниже (р<0,05), а pH и рО2 выше (р<0,05) по сравнению с подгруппами, обезболивание в которых осуществлялось наркотическими анальгетиками. Как видно из табл. 1, при выраженном ожирении средние значения pH и лактата пуповинной крови плода в условиях опиоидной анальгезии соответствовали критериям тяжелой гипоксии. Было отмечено, что наиболее выраженные сдвиги КОС крови плода были у пациенток, у которых ВБД в родах превышало 27 мм рт. ст. независимо от исходного ИМТ.
Анализ исходов родов показал, что частота асфиксии новорожденных у пациенток с исходно нормальным весом составила 5,5%, при ожирении I степени – 5,7%, при II степени – 14,3% и III степени – 16,7%. Достоверной межгрупповой разницы не выявлено.
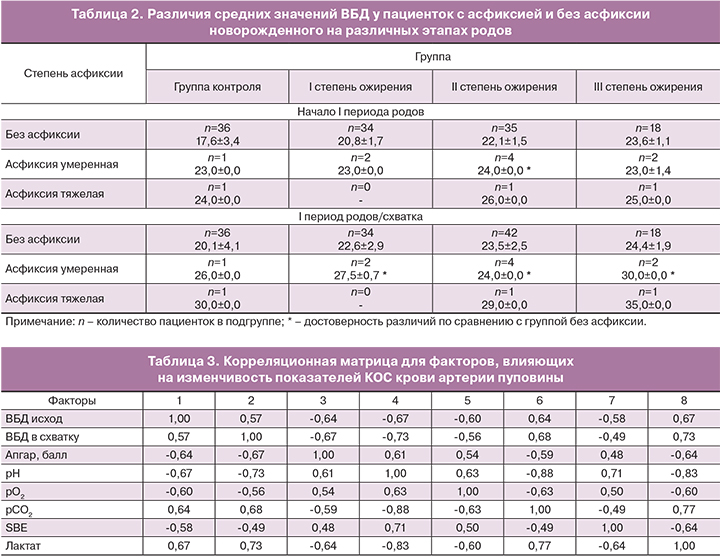
Исследуя влияние уровня ВБД на развитие асфиксии у новорожденных пациенток с ожирением, проводили расчет средних значений ВБД у пациенток с асфиксией новорожденного и без таковой на различных этапах родов. Желание детализировать результаты исследования в зависимости от степени ожирения предопределило малое количество наблюдений асфиксии новорожденных в каждой подгруппе, что повлекло статистическую недостоверность различий (табл. 2).
Тем не менее, данные таблицы можно признать показательными – абсолютные средние значения ВБД в подгруппах с осложненными исходами значительно превышали таковые при рождении детей без асфиксии. Достоверными различия среднего уровня ВБД оказались только во время схватки. Между подгруппами пациенток с I степенью ожирения различия средних значений ВБД были менее выражены (р=0,027), но средний балл по шкале Апгар в подгруппах различался более чем в 2 раза (4,00±0,0 против 8,6±0,6 балла). У рожениц с ожирением II и III степени межподгрупповые различия ВБД были более статистически значимыми (р<0,000), а разница по шкале Апгар сократилась (6,3±1,7 против 8,0±0,0 и 6,5±0,7 против 8,0±0,0 балла в группах соответственно).
Проведение корреляционного анализа зависимости степени асфиксии новорожденного, показателей газового состава крови, КОС, лактата пуповинной крови плода и ВБД пациенток в родах показало наличие средней силы связи (табл. 3). При этом связь уровня ВБД в схватку с показателями pH и лактата оказалась сильной.
Проведенное исследование показало зависимость показателей газового состава, КОС и лактата крови артерии пуповины от уровня ВБД непосредственно перед и во время родоразрешения.
Влияние ВБД на перинатальные осложнения можно объяснить индуцированием хронической и острой (во время схватки) маточно-плацентарной ишемии вследствие компрессии материнской аорты и маточных артерий, приводящей к эффекту «RUPP» (reduced uterine perfusion pressure) – понижение перфузионного давления матки [16]. Закон Darcy’s, описывающий зависимость кровотока от радиуса сосуда, позволяет утверждать, что даже небольшое уменьшение диаметра кровеносного сосуда приведет к значительному росту сосудистого сопротивления и снижению кровотока [17]. В наших работах, опубликованных ранее, подтверждена связь уровня ВБД с нарушениями центральной гемодинамики [18] и маточно-фето-плацентарного кровотока у беременных с ожирением [19]. В эксперименте на животных было выявлено не только уменьшение притока крови к матке при росте ВБД, но и линейная зависимость внутриамниотического давления от ВБД, что также может способствовать редуцированию пуповинного кровотока во время схватки [7, 8].
Наиболее выраженными нарушения КОС пуповиной крови плода наблюдались у пациенток, ВБД которых в родах превышало 27 мм рт. ст., независимо от исходного ИМТ. Уменьшение выраженности гипоксии плода на фоне ЭА родов по сравнению с данными рожениц, обезболенных опиоидами, при исходно сопоставимых показателях ВБД можно объяснить снижением уровня ВБД в родах за счет значимого увеличения комплайнса передней брюшной стенки [14].
Заключение
Таким образом, уровень ВБД в родах влияет на тяжесть гипоксии плода. Высокие показатели ВБД во время беременности и родоразрешения являются одной из вероятных этиопатогенетических причин высокой частоты перинатальной заболеваемости и смертности у пациенток с ожирением по сравнению с женщинами, имеющими нормальный вес. При исходно высоком ВБД у рожениц методом выбора обезболивания родов является ЭА.



