Офисная гистероскопия (ОГ) является безопасным методом исследования полости матки. Одним из осложнений, специфическим для ОГ, является вазовагальная реакция (ВВР), которую могут испытывать до 20% пациенток [1]. Возникновение ВВР традиционно связывают со стимуляцией парасимпатических нервных путей и дисфункцией вегетативной нервной системы, возникающей при раскрытии шейки матки и прохождении гистероскопа через цервикальный канал, растяжении и манипуляции в полости матки, использовании холодного раствора. Стимулом для возникновения данных осложнений могут быть тревога и стресс, испытываемые до процедуры. Клиническая картина выражается головокружением, брадикардией, бледностью, обильным потоотделением, а также возможна потеря сознания. Типичная картина развития ВВР характеризуется постепенным развитием симптоматики, наличием продромы; атипичная картина – отсутствием продромы, неожиданной потерей сознания. Возникновение ВВР во время операции приводит к приостановке или отмене ОГ до уточнения причины развития осложнения, а при возникновении до или после операции – к падению и травмам пациентки. Предупреждение развития подобных осложнений, а также правильная тактика действий требует точной и своевременной диагностики ВВР, а также обеспечения эффективной неотложной терапевтической помощи. В доступной отечественной научно-профессиональной медицинской литературе мы не встретили описания ВВР, как осложнения гистероскопии [2–5], в то время как иностранные авторы уделяют этому осложнению значительное внимание [6–9].
Распространенность вазовагальной реакции
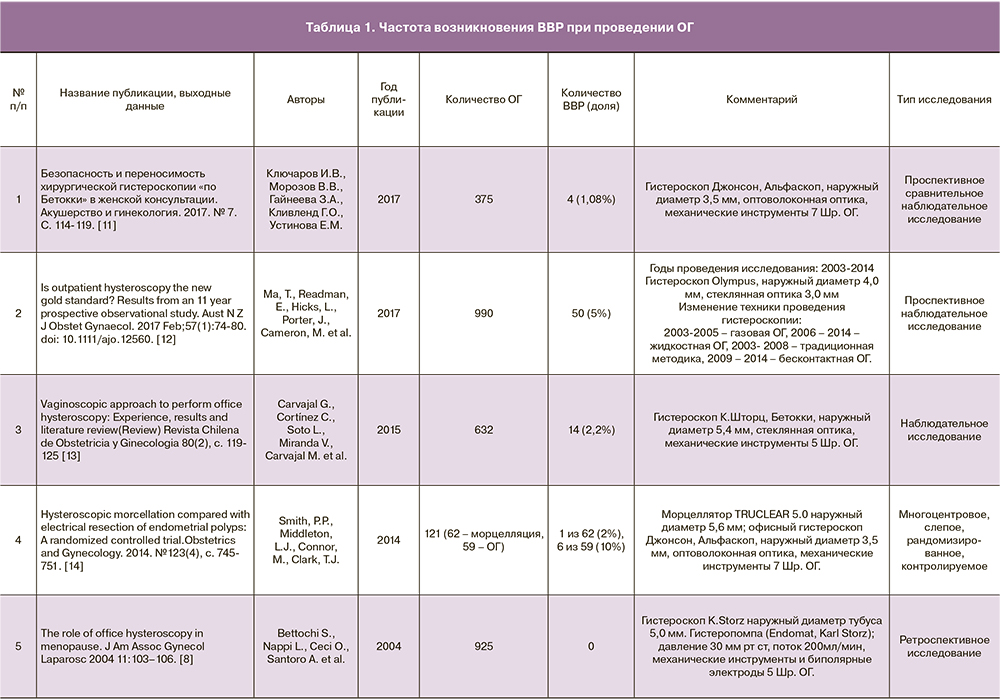
По данным W. Weiling и соавт. [10], изучавших распространенность ВВР в разных возрастных группах, рецидивирующими ВВР страдают 12–48% молодых здоровых женщин и приблизительно 6% пожилых, а 50% девушек в течение жизни хотя бы один раз испытывали синкопе. Частота возникновения ВВР до внедрения бесконтактной вагиноскопической методики гистероскопии достигала 20% [1, 7]. С началом проведения ОГ по бесконтактной методике, минитюаризации оборудования, уменьшения рекомендуемого давления в полости матки частота возникновения ВВР значительно снизилась (табл. 1).

Патогенез вазовагальных реакций
ВВР (вазовагальные синкопы, вазовагальные приступы, вазовагальные обмороки) относятся к группе рефлекторных осложнений, в патогенезе которых лежит рефлекторный (нервно-медиаторный) механизм нарушения функционирования органов и систем [18–21]. Это неоднородная группа состояний, при которых временно нарушаются сердечно-сосудистые рефлексы, в норме контролирующие ответ системы циркуляции на различные триггеры. В результате развиваются вазодилатация или брадикардия, которые приводят к падению системного артериального давления (АД) и ухудшению перфузии головного мозга [10, 22]. Ваготония может провоцироваться психологическим или физиологическим напряжением, а также часто является проявлением общего вегетативного невроза, при котором одновременно с повышением возбудимости парасимпатического отдела вегетативной нервной системы увеличивается возбудимость и ее симпатического отдела. Это выражается в расстройствах частоты и ритма деятельности сердца, нарушениях тонуса кровеносных сосудов («сосудистая дистония», «сосудистые кризы»), усиленном потоотделении или, наоборот, сухости кожи, явлениях белого или красного дермографизма, нарушениях пищеварения (диспепсия, поносы, запоры) и др. В большинстве случаев симптоматика транзиторна и исчезает самостоятельно по мере восстановления баланса между симпатической и парасимпатической нервной системой.
В качестве предрасполагающих факторов рассматриваются наследственная семейная предрасположенность, артериальные гипотензии, наследуемые по законам Менделя генетические нарушения обмена катехоламинов, нарушения вегетативной нервной системы, вызванные лекарственными средствами или первичной / вторичной вегетативной недостаточностью [18, 19].
Классификация вазовагальных реакций
Клиническая классификация ВВР – VASIS (vasovagal syncope international study) делит реакции на три класса (табл. 2), причем I и II класс ВВР, кроме расстройств гемодинамики, могут сопровождаться внезапной потерей сознания, судорогами [23].

ВВР в виде обмороков обычно классифицируют на основании преобладающего поражения эфферентных волокон — симпатических или парасимпатических. Термин «вазопрессорный обморок» обычно используют, если основной причиной обморока является гипотония, связанная с утратой сосудосуживающего тонуса в вертикальном положении. «Кардиоингибирующими» называют обмороки, развивающиеся на фоне брадикардии или асистолии. Кроме того, выделяют «смешанные» обмороки, в основе которых лежат оба механизма. По клиническому течению обмороки делят на типичный (доброкачественный, с продромой) и атипичный (злокачественный, без продромальных симптомов).
Клиника вазовагальных реакций
Наиболее частыми причинами, которые могут спровоцировать развитие ВВР, являются: сильные эмоции (страх, вид крови), боль, взятие крови из вены или пальца, длительное нахождение в вертикальном положении (особенно в душном помещении), умеренная физическая нагрузка (например, подъем по лестнице, занятия на велотренажере) с резкой остановкой, ношение тугих воротничков и галстуков, посещение врача (страх перед процедурами, боль). Обследование больных в межприступном периоде нередко выявляет астено-невротический синдром, артериальную гипотонию, лабильность пульса [24]. В качестве одной из причин ВВР может стать психоэмоциональный стресс, который переживают пациенты в связи с операцией. У женщин страх перед операцией и неизвестность предстоящих событий способны легко спровоцировать эти состояния. В условиях больницы они могут возникать только от одного ощущения касания кожи или слизистой, введения в полости тела диагностических инструментов или прокола кожи иглой. Чаще ВВР подвержены женщины молодого и среднего возраста с низкой массой тела.
По характеру развития, ВВР делится на типичную и атипичную [18, 19, 25]. Для типичного варианта, который встречается чаще, характерен продромальный период, характеризующийся появлением опустошенности в голове, кратковременным ухудшением зрения, ощущением отдаленности голосов, замедленностью реакции на словесные стимулы, сонливостью, тошнотой, рвотой и частичной потерей постурального тонуса. Длительность продромального периода: от нескольких секунд до нескольких минут. При типичном течение вазовагального обморока пациент никогда не получает травм при падении; со стороны синкоп выглядит как «сползание вниз» или «человек обмяк». Атипичный ВВР не имеет продромального периода, поэтому пациент не в состоянии его предотвратить («внезапно оказался на полу»). Раз синкоп невозможно предвидеть, то существует высокий риск травматизации при падении – именно из-за данного факта (а не из-за угрозы внезапной смерти) атипичный ВВР называют «злокачественным». Атипичный вариант течения больше характерен для лиц средних и старших возрастных групп [19]. ВВР могут приводить к падениям и развитию разнообразных травм во время падения, а также к ухудшению качества жизни при частых обмороках (более 3 в год), при тяжелых формах – к летальным исходам.
Диагностика вазовагальных реакций
Чаще всего вазовагальное происхождение синкопов не вызывает диагностических сложностей, диагноз ставится на основании типичной клинической картины: если пациент сообщал о недомогании или сильном дискомфорте, которое потребовало прекращения процедуры, если у пациента была гипотензия с брадикардией (систолическое АД <80 мм рт. ст. и частота пульса <60 ударов в минуту), которая исчезала спонтанно после того, как процедура была остановлена [6, 17, 19]. Однако когда возникает подозрение на иное происхождение обмороков, но вазовагальный генез по-прежнему нельзя исключить, рекомендуется провести уточняющее диагностическое обследование: тилт-тест. Клинический смысл тилт-теста состоит в том, что врач искусственно пытается спровоцировать типичный для больного обморок на специальном тренажере; в момент диагностики мониторируется частота сердечных сокращений и АД [18, 19].
Терапия вазовагальных реакций
В сведениях, приведенных группами исследователей-гинекологов [6, 8, 9, 11], симптомы, развившиеся во время операции, после приостановки процедуры самостоятельно исчезли без какого-либо ущерба для здоровья пациенток и оперативных планов гинекологов, приведя только к увеличению длительности вмешательства. Некоторые исследователи [6, 11] классифицировали реакцию как типичную. В указанных ранее исследованиях не указывалось, носили ли приступы единичный или повторяющийся характер.
Если ВВР повторяется неоднократно, по мнению Л.А. Бокерия и соавт. [18], то могут быть использованы нелекарственный, лекарственные и хирургические методы терапии.
Нефармакалогические методы лечения включают следующие меры:
- Регулярная, умеренная по интенсивности аэробная физическая нагрузка: ходьба, бег трусцой, велопрогулки, лыжные прогулки (уменьшение объема депонированной крови в нижних конечностях). Если тренировки в вертикальном положении переносятся плохо, то разумным будет подобрать индивидуальную программу тренировок в положении сидя;
- Увеличение потребления соли (приводит к возрастанию объема циркулирующей крови и повышению АД);
- Употребление не менее 2 литров жидкости в день (помимо приема пищи);
- Тренировка ортостатических реакций: неподвижное стояние возле стены по 20–30 минут 2 раза в день;
- Ношение компрессионных чулок.
Если немедикаментозные меры лечения неэффективны или вазовагальные обмороки носят «злокачественный» характер, то показано назначение лекарственных препаратов, которые задерживают жидкость в организме и повышают тонус сосудов, и, как следствие, АД (α-адреномиметиков, β-блокаторов).
Хирургическое лечение. Необходимость в имплантации кардиостимулятора при вазовагальных синкопах возникает редко. Проводится при сочетании таких факторов, как возраст пациента старше 40 лет, частое возникновение вазовагальных обмороков, атипичное течение ВВР, зафиксирована остановка сердца [18, 19].
Предотвращение возникновения вазовагальных реакций при офисной гистероскопии
Стратегия предотвращения ВВР базируется на выявлении факторов и групп риска по развитию синкопе. При предоперационном обследовании пациента необходимо провести изучение данных о предшествующих синкопе и проведённых в связи с ВВР обследованиях. При указании на частое возникновение ВВР – дополнительное мультидисциплинарное обследование и, при необходимости, лечение [18]. При проведении ОГ следует использовать методику S. Betocchi, гистероскопы минимального диаметра, минимальное давление в полости матки [6, 8, 16].
Алгоритм действий при возникновении вазовагальных реакций
Учитывая собственный опыт проведения ОГ [11], имеющуюся информацию о причинах и патогенезе ВВР, авторы статьи сформулировали алгоритм помощи при возникновении синкопа:
Заранее, до операции уточнить анамнез, связанный с обмороками у пациентки, предупредить ее о возможности ВВР [26].
Убрать триггер – остановить хирургическое вмешательство.
Обеспечить улучшение кровоснабжение головного мозга – перевести головной конец в горизонтальное положение, обеспечить циркуляцию воздуха в помещении.
Дать пациентке выпить стакан теплой воды или чая (приводит к вазопрессорному эффекту и подъему АД в течении 5 минут, достигая максимума через 30–40 минут) [18].
Вопрос о продолжении процедуры решается после восстановления состояния пациентки.
ВВР представляют собой практически единственный тип осложнений, который может возникать при проведении ОГ. Частота возникновения данного осложнения зависит от способа регистрации, методики проведения гистероскопии и диаметра используемого инструмента. Изменение методики проведения гистероскопии с традиционной на бесконтактную снизило частоту ВВР с 20 до 11% [16, 27]. При регистрации только клинических проявлений наибольшая частота ВВР составила 6%, а при использовании аппаратной регистрации падения АД – 11%. Уменьшение наружного диаметра гистероскопа с 5,0 до 3,5 мм привело к снижению ВВР с 11% до 1%. Результаты собственного исследования авторов [11] подтвердили высокий уровень безопасности и прекрасную переносимость ОГ аналогично результатам зарубежных исследований, посвященных проблеме ВВР при проведении ОГ.
Заключение
Таким образом, изменение методики проведения гистероскопии снижает риск развития ВВР, повышает безопасность и переносимость гистероскопии. Знание клинической картины ВВР позволяет предотвратить развитие данного осложнения, а в случае возникновения – способствовать оказанию адекватной помощи, поэтому основным инструментом в борьбе с неблагоприятными последствиями рефлекторных реакций должна стать осведомленность и клиническая настороженность врачей, формированию которой и посвящен данный обзор.



