SARS-CoV-2 (severe acute respiratory syndrome coronavirus 2) - новый штамм коронавирусов, выявленный в конце 2019 г., индуцирующий опасное инфекционное заболевание - Corona Virus Disease 2019 (COVID-19). Начавшись с единичного случая заболевания на рынке морепродуктов в Ухани (КНР), инфекция стремительно распространилась по миру, охватив практически все государства. После глобального распространения SARS- CoV-2, ВОЗ объявила COVID-19 чрезвычайной ситуацией в области здравоохранения, имеющей международное значение. По мере развития инфекционного процесса по всему миру накапливается и систематизируется опыт ведения пациентов различных возрастных и социальных групп. Одним из наиболее актуальных и неоднозначных вопросов в контексте проблемы COVID-19 остаются особенности течения заболевания у беременных.
Беременные женщины с наличием хронических заболеваний более подвержены вирусным и бак-териальным инфекциям, что во многом обусловлено нарушением физиологической толерантности их организма, направленной на вынашивание аллоантигенного плода [1]. Несмотря на то что эпидемия COVID-19 продолжается, данные отно-сительно большей подверженности беременных COVID-19, по сравнению с общей популяцией противоречивы. По результатам ряда отечественных и зарубежных исследований [2], клинические характеристики течения заболевания, выявленные у беременных женщин с подтвержденной инфекцией SARS-CoV-2, аналогичны таковым в общей популяции. Согласно другим публикациям, у беременных достоверно чаще наблюдается более тяжелое течение заболевания [3].
ВОЗ, RCOG и RANZCOG не выделяют беременных в группу высокого риска инфицирования SARS- CoV-2 [4-6]. При этом характерные для беременности адаптационные изменения, такие как имму-нологическая перестройка организма, повышение объема циркулирующей крови, увеличение потреб-ности в кислороде, могут способствовать высокой восприимчивости к инфекциям и увеличению риска развития осложнений. Имеющиеся на сегодняшний день данные относительно большей подверженности беременных женщин коронавирусной инфекции COVID-19 имеют противоречивый характер [3, 7-9]. Также у беременных с COVID-19 описывается возможность молниеносного развития критического состояния на фоне довольно стабильного течения заболевания; при этом наиболее высокий риск возникает у беременных, имеющих сопутствующую коморбидную патологию [10]. В ряде ранее выпол-ненных исследований [11-13] продемонстрировано отсутствие вертикального пути передачи инфекции SARS-CoV-2 от матери к плоду.
Опыт предыдущих эпидемий SARS и MERS про-демонстрировал, что инфекционный процесс у беременных повышает риски материнской и пери-натальной смертности, задержки внутриутробного развития плода и преждевременных родов [14,15]. С учетом полученных ранее данных, вполне зако-номерна постановка вопроса о возможном небла-гоприятном влиянии инфекции SARS-CoV-2 на течение и исход беременности [16].
На текущий момент четкие доказательства вер-тикальной передачи SARS-CoV-2 отсутствуют [11, 12], хотя имеются единичные сведения об идентификации вируса в грудном молоке методом полимеразной цепной реакции (ПЦР) [17].
Цель настоящего исследования: изучение осложне-ний и исходов беременности у женщин с COVID-19.
Материалы и методы
Проведен ретроспективный анализ 34 случаев забо-левания COVID-19 беременных (средний возраст - 30,1 [26,5;32,1] лет), находившихся на стационарном лечении в больницах, работающих в системе обяза-тельного медицинского страхования г. Симферополя и соответствующих критериям включения.
Критерии включения беременных в исследование: возраст от 16 до 40 лет; положительный результат ПЦР на РНК вируса SARS-CoV-2; срок гестации на момент инфицирования - III триместр; письменное информированное согласие беременной на участие в исследовании.
Первородящие составили 16 (48,4%), повторно-родящие - 18 (51,6%). Аборты в анамнезе имели 9 (27,5%) женщин, выкидыши - 3 (9,8%).
Диагноз COVID-19 у всех женщин был подтвержден с помощью ПЦР на вирус SARS-CoV-2; материал получен с помощью мазка из носоглотки и ротоглотки. Диагностика и степень тяжести COVID-19, распространенность пневмонии по результатам компьютерной томографии (КТ) оценивались в соответствии с Временными методическими рекомендациями Минздрава РФ по профилактике, диагностике и лечению новой коронавирусной инфекции COVID-19 (версии 6-9).
Статистический анализ
Статистическая обработка полученных данных была выполнена с помощью пакета прикладных программ STATISTICA 8.0 (StatSoft.Inc., USA). Качественные признаки описывали с помощью абсолютных и относительных (в%) показателей. Проверка соответствия распределения значений признака характеристикам нормального распре-деления проводилась с использованием метода Колмогорова-Смирнова. Поскольку большинство количественных признаков не отвечало законам нормального распределения, их описывали посред-ством медианы (Ме) и квартилей (Ме [25%;75%]). Сравнение количественных признаков определяли с использованием критерия Манна-Уитни, качественных — на основании критерия х2• Различия считали значимыми при значениях р<0,05. Оценку взаимосвязей между признаками проводили методом ранговой корреляции Спирмена.
Результаты
Характеристика беременных с COVID-19, вклю-ченных в исследование, представлена в таблице 1. Средний гестационный возраст на момент инфи-цирования SARS-CoV-2 составил 33,4 [29,8; 35,2] недель. У 3/34 (8,8%) беременных с COVID-19 забо-левание протекало бессимптомно. Большинство - 18/34 (52,9%) пациенток имели легкие симптомы, 7/34 (20,7%) - среднетяжелые и 6/34 (17,6%) - тяжелые. Наиболее частыми симптомами заболевания были: лихорадка (в диапазоне от 37,3 до 39,1°С) - в 27/34 (79,4%) случаев, астения - в 25/34 (73,5%), боль в горле - в 21/34 (61,8%), кашель — в 19/34 (55,9%); одышка отмечалась в 13/34 (38,2%) случаев. Уровень C-реактивного белка (СРБ) был в 2,8 раза выше нормативных значений при норме показателя свертываемости крови (Д-димер). Пневмония диагностирована у 23/34 (67,1%) беременных. Все беременные с COVID-19 получали стандартную терапию, 2/34 (5,9%) пациенток нуждались в лечении в отделении интенсивной терапии, среди которых 1/34 (2,9%) женщине потребовалось проведение инвазивной искусственной вентиляции легких (ИВЛ).
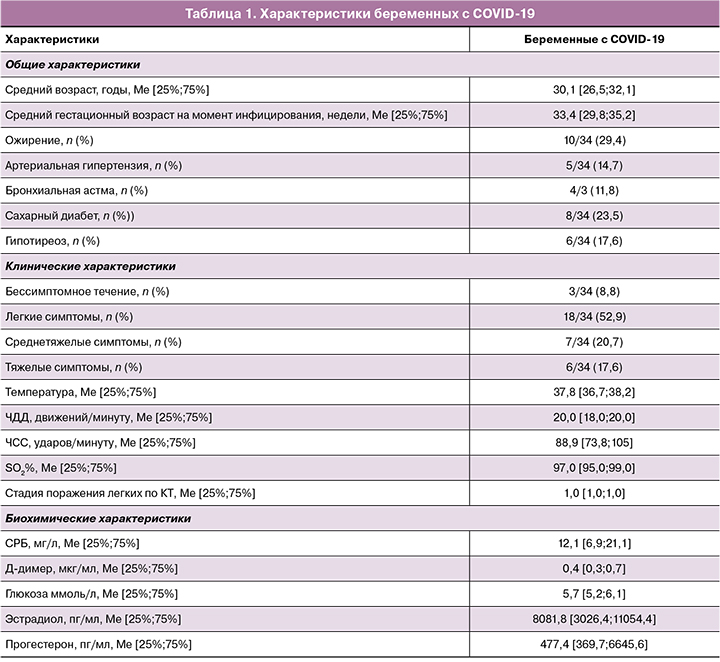
26/34 (76,5%) беременных с COVID-19 имели экс- трагенитальную патологию в анамнезе, среди которой наиболее часто встречалось ожирение (средний индекс массы тела 34,2 [30,3; 38,1] кг/м2) - у 15/34 (44,1%). Ожирение 1-й степени имели 5/34 (23,5%) женщин, 2-й степени - 3/34 (11,8%) и 3-й степени - 2/34 (8,8%). При этом среди беременных с тяжелым течением COVID-19 доля женщин с ожирением составила 6/10 (60,0%). Выявлена значимая корреляционная связь развития тяжелого течения COVID-19 с ожирением различной степени тяжести до беременности (r=0,55; p=0,001; 95% ДИ 0,26-0,81).
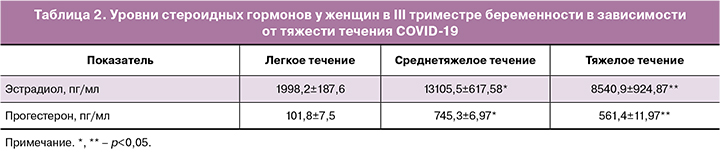
При рассмотрении у беременных с COVID-19 уровней гормонов в плазме крови было обнаружено, что у всех женщин значения эстрадиола и прогестерона находились в пределах нормативных значений. Однако у беременных с тяжелым течением заболевания уровень эстрадиола и прогестерона был статистически значимо ниже, по сравнению с беременными с легким и среднетяжелым течением - 1998,2 [1880,9;3047,2], 101,8 [92,7;106,2] пг/мл против 13105,5 [11806,1;13866,9] (p=0,001), 745,3 [739,1;763,2] пг/мл (p<0,001) и 8540,9 [7990,6;9678,2] (p=0,004), 561,4 [549,2;578,9] пг/мл (p=0,034) соответственно (табл. 2). Установлена статистически значимая обратная корреляционная связь между уровнем эстрадиола, прогестерона и степенью тяжести течения COVID-19 (r=-0,58; p=0,012; 95% ДИ 0,32-0,77 и r=-0,51; p=0,001; 95% ДИ 0,27-0,82) соответственно).
Осложнения течения беременности при COVID- 19 наблюдались у 26 (76,5%) женщин. Наиболее частым осложнением течения беременности являлась железодефицитная анемия легкой и средней степени - в 15 (44,2%) случаев, средний уровень гемоглобина составил 105,5 [86,7;124,3] г/л. При этом у беременных с тяжелым течением COVID- 19 концентрация гемоглобина в крови была статистически значимо ниже показателя у беременных с легким течением - 81,2 [74,5;84,7] против 109,4 [96,7;116,1] г/л (p=0,034). Выявлена взаимосвязь между уровнем гемоглобина и степенью тяжести течения COVID-19 (r=-0,44; p=0,006; ДИ 0,42-0,88). Преэклампсия осложнила течение бере-менности в 13/34 (38,2%) случаев: умеренная преэ-клампсия установлена у 9/34 (26,8%), тяжелая - у 4/34 (11,8%) женщин. При этом в 3/34 (8,8%) случаев наблюдались осложнения преэклампсии, среди которых Hellp-синдром — 2/34 (5,9%), пре-ждевременная отслойка плаценты - 1/34 (2,9%). Угроза преждевременных родов отмечалась в 12/34 (35,3%) случаев. Преждевременный разрыв плодных оболочек осложнил течение беременности в 8/34 (23,5%) случаев. Ухудшение функционального состояния плода по данным кардиотокографии (брадикардия, появление мекониальной окраски околоплодных вод) регистрировалось в 7/34 (20,5%) случаев. Плацентарная недостаточность наблюдалась в 7/34 (20,5%) случаев. Клинические критерии были следующими: степень несоответствия данных ультразвуковой фетометрии гестационному возрасту плода; оценка по балльной диагностической шкале хронической плацентарной недостаточности — ультразвуковое и лабораторное тестирование; степень нарушения кровотоков в маточных и пуповинной артериях; интегральный показатель состояния плода; реакция сердечно-сосудистой системы плода.
Хронический пиелонефрит отмечался в 7/34 (20,5%) случаев. Средний уровень протеинурии в общем анализе мочи у этих беременных составил 0,05 [0,01;0,06] г/л, суточной протеинурии — 0,16 [0,12;0,30] г/л. Гестационный сахарный диабет осложнил течение беременности в 5/34 (14,7%) случаях: легкая степень тяжести — 3/34 (8,8%), средняя степень тяжести — 2/34 (5,9%). Все бере-менные были компенсированы на фоне терапии (среднесуточный уровень глюкозы плазмы крови составил 5,7 [5,4;6,0] ммоль/л). Холестаз осложнил течение беременности в 2/34 (5,9%) случаев.
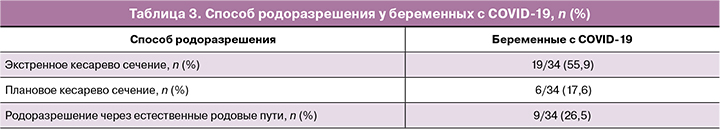
Средний срок родоразрешения составил 38,7 [36,2;39,4] недель. Беременность закончилась преждевременными родами у 13 (36,8%) женщин. Роды в срок наступили у 21 (63,2%) беременной (табл. 3). В нашем исследовании экстренное кесарево сечение было выполнено в 55,9% случаев, плановое кесарево сечение — в 17,6% и родоразрешение через естественные родовые пути — в 26,5%.
Масса тела новорожденных варьировала от 2400 до 4450 г, средняя масса тела составила 3139,3 [2589,1;3689,4] г, средний рост — 52,4 [50,8;54,0] см. В структуре осложнений у новорожденных наблюдалась асфиксия среднетяжелой степени — в 2/34 (5,9%) случаев, бактериальная пневмония — в 1/34 (2,9%) и церебральная ишемия среднетяжелой степени — в 1/34 (2,9%). В отделение реанимации новорожденных были направлены 3/34 (8,8%) новорожденных.
При взятии мазков из носа и ротоглотки новоро-жденных на SARS-CoV-2 все пробы были отрица-тельными.
Обсуждение
Настоящее исследование уточняет влияние C0VID-19 на осложнения и исходы беременности в III триместре.
Как показали результаты настоящего исследования, большинство — 54,1% беременных женщин имели легкую форму COVID-19 и 19,1% - тяжелую. Полученные нами данные согласуются с результатами ранее проведенного исследования Antoun L. et al. [18] и статистически схожи с данными по общей популяции [19]. Основными симптомами заболевания были лихорадка, астения, боль в горле; реже - кашель и одышка. Практически все беременные женщины имели четкий эпидемиологический анамнез.
Среди обследованных нами беременных пневмония диагностирована у 67,1% женщин. Доказано, что своевременная диагностика пневмонии, ассо-циированной с COVID-19, чрезвычайно важна для беременных, поскольку данное осложнение может протекать клинически малосимптомно, но во всех случаях повышает риск неблагоприятных исходов у матери и плода. Vallejo V. et al. [20] указывают, что у беременных с COVID-19 возможно внезапное развитие критического состояния на фоне стабильного течения заболевания. Согласно данным исследователей КНР, 3% беременных умирают от пневмонии, вызванной COVID-19. В настоящем исследовании госпитализация в отделение реанимации и интенсивной терапии (ОРИТ) потребовалась 5,9% женщин, среди которых в 2,9% случаев потребовалось проведение ИВЛ. Все вышеописанные случаи госпитализации в ОРИТ закончились улучшением состояния и выпиской. Летальных исходов не было.
В ряде исследований указывается, что группу наиболее высокого риска развития тяжелых форм COVID-19 составляют беременные с ожирением [21, 22]. Известно, что при ожирении содержание лептина, интерлейкина-6 и фактора некроза опухоли-а повышено, а уровень адипонектина снижен, что обусловливает дисрегуляцию иммунного ответа [23]. Как показали результаты нашего исследования, среди беременных с тяжелым течением COVID-19 доля женщин с ожирением составила 61,1%. Установлена значимая корреляционная связь развития тяжелого течения COVID-19 с ожирением различной степени тяжести до беременности. Полученные нами результаты согласуются с данными ранее проведенных исследований. Так, в работе Lokken E.M. et al. [21] показано, что у 45 беременных с тяжелым течением COVID-19 ожирение занимало лидирующую позицию среди комор- бидной соматической патологии.
Несмотря на существующее сегодня мнение, что на поздних сроках гестации вирус SARS-CoV-2 способен оказывать влияние на формирование гормональной функции фетоплацентарной системы женщины и состояние здоровья плода, до настоящего времени нет четких представлений об изменениях уровня стероидных гормонов у пациенток с различным течением COVID-19 в III триместре беременности. Несмотря на то что у всех женщин значения эстрадиола и прогестерона находились в пределах нормативных значений, отмеченное в нашем иссле-довании статистически значимое снижение стеро-идных гормонов у беременных с тяжелым течением COVID-19, по сравнению с беременными с легким и среднетяжелым течением, позволяет предположить, что стероидные гормоны обладают протективным действием в отношении вирусного инфекционного процесса [24]. Так, в публикации Pinna G. [25] из Иллинойского университета высказано мнение, что женские эстроген и прогестерон, а также его метаболит аллопрегнанолон способны обеспечивать противовоспалительные функции, стимулировать выработку антител и восстанавливать эпителиальные клетки дыхательных путей, подавляя рецептор ACE2, с которым взаимодействует коронавирус.
Согласно данным Koumoutsea E.V. et al. [26], COVID-19 существенно обостряет патологии бере-менности. И, наоборот, патологии беременности могут утяжелять течение COVID-19. Как показали результаты нашего исследования, среди осложнений течения беременности при COVID-19 наиболее частым являлась железодефицитная анемия - у 44,2% женщин. Bao J. et al. [27] указывают, что COVID-19 и анемия предполагают сложные, двунаправленные отношения. В то же время, согласно данным Poon L.C. et al. [10], сочетание беременности с COVID-19, особенно на фоне железодефицитной анемии, приводит к более тяжелому течению заболевания (преимущественно в III триместре, когда процессы воспаления максимально активизируются). Действительно, в нашей работе у беременных с тяжелым течением COVID-19 концентрация гемоглобина в крови была статистически значимо ниже показателя у беременных с легким течением.
По данным Chen H. et al. [12], у 2% новорожденных диагностируется внутриутробная пневмония и у 20% - церебральная ишемия. Другие работы, напротив, свидетельствуют об отсутствии ближайших негативных последствий COVID-19 для ново-рожденного. Так, в исследовании Liu D. et al. [28] показано, что все дети, рожденные при сроке гестации от 38 до 41 недель, были с хорошей оценкой по шкале Апгар.
В ряде ранее выполненных исследований отме-чается, что респираторные инфекции способны оказывать как непосредственно эмбриотоксическое воздействие, так и приводить к нарушению маточно-плацентарного кровотока на фоне интоксикации и гипертермии [29]. В настоящем исследовании у 38,2% беременных развилась преэклампсия, из них в 11,8% случаев - тяжелая, в то время как риск развития тяжелой преэклампсии в общей популяции составляет 1-2% [19]. Преждевременный разрыв плодных оболочек осложнил течение беременности в 23,5% случаев. Отмеченная в исследовании Di Mascio D. et al. [30] высокая частота (41,1%) преждевременных родов у беременных с COVID-19 подтвердилась в настоящей работе. У 35,4% наших женщин беременность закончилась преждевременными родами, что значительно превышает общепопуляционный показатель (4,4%, p<0,001) [19]. Кроме того, частота кесарева сечения у наших беременных с COVID-19 была в 2,4 раза выше по сравнению с показателем частоты кесарева сечения в России (73,3% против 30%, p=0,034) [20].
Заключение
В настоящее время ведется активная дискуссия по поводу влияния COVID-19 на новорожденного. В нашем исследовании у 5,9% новорожденных диагностирована асфиксия среднетяжелой степени, у 2,9% - бактериальная пневмония и у 2,9% - церебральная ишемия среднетяжелой степени. Случаев перинатальной смертности зафиксировано не было.
Полученные нами результаты показывают, что у всех детей, рожденных от матерей с COVID-19, РНК вируса SARS-CoV-2 не была обнаружена в мазках из носа и ротоглотки методом ПЦР.
В результате проведенного исследования уста-новлено отсутствие вертикального пути передачи SARS-CoV-2 от матери к плоду. Установлено, что большинство беременных женщин имели легкую форму COVID-19. У беременных с COVID-19 наблюдается более высокая частота преэклампсии, преждевременных родов и кесарева сечения по сравнению с беременными без COVID-19. Было установлено, что снижение стероидных гормонов происходит у беременных с тяжелой формой SARS-CoV-2, что проявлялось в виде снижения эстрадиола и прогестерона в зависимости от тяжести течения COVID-19. В нашем исследовании экстренное кесарево сечение было выполнено в 55,9% случаев, плановое кесарево сечение - в 17,6% и родо- разрешение через естественные родовые пути - в 26,5%.



