Своевременное начало родов является важным фактором, определяющим перинатальный исход. Актуальность изучения переношенной беременности обусловлена ростом частоты данного состояния, которая составляет от 1,5 до 10% всех беременностей [1], при этом отсутствуют объективные и достоверные методы антенатальной диагностики данного состояния, что способствует увеличению частоты материнских и неонатальных осложнений [2].
Тактика ведения пролонгированной и переношенной беременности по-прежнему остается акушерской дилеммой и предметом горячей дискуссии. В настоящее время существуют две основные тактики ведения женщин с пролонгированной и переношенной беременностью: первая – использование индукции родов, вторая – выжидательная тактика с периодическим мониторингом состояния плода. Вопрос о том, какая из этих тактик является наиболее правильной, по сей день остается открытым.
Сторонники выжидательной тактики выступают против индукции родов, связывая ее с увеличением частоты осложнений и частоты кесарева сечения [3, 4]. Данные Голландского перинатального реестра указывают на значительное увеличение частоты кесарева сечения после индукции родов на сроке 41 неделя и более по сравнению со спонтанным началом родовой деятельности [5].
Сторонники индукции родов отстаивают мнение, что индукция родов в сравнении с выжидательной тактикой снижает частоту осложнений для беременной и новорожденного без повышения частоты кесарева сечения [6], в то время как использование выжидательной тактики неоправданно, так как с увеличением срока беременности возрастает частота материнских и неонатальных осложнений [7]. Кокрановский обзор, включивший 22 исследования и 9383 женщин, показал, что индукция родов в сроке более 41 недели по сравнению с выжидательной тактикой связана со снижением частоты кесарева сечения и перинатальной смертности (необходимо произвести 410 индукций, чтобы предотвратить одну перинатальную смертность) [8]. Несмотря на это, отсутствует консенсус относительно оптимального срока для начала индукции родов. Так, одни работы рекомендуют начинать индукцию при достижении срока 41 неделя [9], в то время как другие разрешают выжидать до 42 недель [2, 6].
Цель исследования: сравнить особенности течения родов и перинатальные исходы у женщин с тенденцией к перенашиванию беременности в зависимости от тактики ведения.
Материал и методы исследования
В исследование были включены 272 здоровые первородящие женщины, которые были родоразрешены в ФГБУ НЦАГиП им. В.И. Кулакова в период 2014–2015 гг. Критериями включения в исследование были: возраст от 18 до 40 лет, самопроизвольно наступившая, одноплодная беременность, головное предлежание плода, первые предстоящие роды, срок гестации 284–285 дней, спонтанное начало родовой деятельности, информированное согласие пациентки. Критериями исключения служили тяжелая соматическая патология, осложненное течение беременности, аномалии развития матки, пороки развития плода, наличие противопоказаний к применению медикаментозных методов преиндукции родов, противопоказания для родоразрешения через естественные родовые пути. Контроль состояния плода осуществляли с помощью функциональных методов исследования (кардиотокография, допплерометрия). Для оценки состояния шейки матки была использована шкала Bishop. Обследованные женщины были разделены на 3 группы. В 1-ю (контрольную) группу вошли 74 пациентки со спонтанным началом родовой деятельности в сроке беременности 284–285 дней. Во 2-ю группу (с выжидательной тактикой) вошли 90 беременных в сроке беременности 284–285 дней, у которых при наличии признаков готовности к родам (оценка шейки матки по шкале Bishop 7 баллов и более) продолжено ожидание спонтанного начала родов. В 3-ю группу (преиндукция родов) вошли 108 пациенток со сроком беременности 284–285 дней, у которых в связи с не готовностью родовых путей (оценка по шкале Bishop менее 8 баллов) была проведена подготовка шейки матки к родам мифепристоном в соответствии с инструкцией. Если после применения мифепристона родовая деятельность не развивалась, но степень созревания шейки матки соответствовала 6–7 баллам по Bishop, то дальнейшая подготовка была продолжена простагландин содержащим гелем (динопростон 0,5 мг).
Статистическую обработку полученных результатов проводили с помощью статистической программы MedCalc Statistical Version 12.1. Сравнение количественных показателей в разных группах проводили при помощи критерия Манна–Уитни. Для сравнения качественных показателей использовали критерий χ2. Различия между сравниваемыми величинами признавали достоверными при p<0,05 (95% уровень достоверности).
Результаты исследования
При сравнении исследуемых групп не было обнаружено статистически значимых различий в средних значениях следующих показателей: возраста пациенток, исходной массы тела, роста (p>0,05). Экстрагенитальная патология (миопия, хронический пиелонефрит в стадии ремиссии, железодефицитная анемия, пролапс митрального клапана, хронические заболевания желудочно-кишечного тракта) была представлена во всех группах с одинаковой частотой. Отсутствовали также различия в среднем возрасте наступления менархе и частоте гинекологических заболеваний.
В табл. 1 представлены особенности течения беременности у женщин в исследуемых группах. Из данной таблицы следует, что анемия беременных статистически значимо чаще встречалась в исследуемых группах по сравнению с контрольной, а отеки беременных – в группе с выжидательной тактикой.
На момент включения в исследования оценка состояния шейки матки по шкале Bishop в группе с выжидательной тактикой варьировала от 7 до 9 баллов, в среднем составив 8,0±0,5 балла. В группе с преиндукцией родов, средняя оценка зрелости шейки матки составила 5,2±1,5 балла (р=0,0002).
У всех женщин в исследуемых группах имело место спонтанное развитие родовой деятельности. Следует отметить, что в группе с преиндукцией после подготовки к родам мифепристоном у 63% женщин началась родовая деятельность. Остальным пациенткам, учитывая недостаточную зрелость шейки матки (средняя оценка по шкале Bishop 6,4±1,1 балла), преиндукция была продолжена динопростоном. При этом количество применяемых доз простагландин содержащего геля варьировало от одной до трех (в 70% наблюдений – 1 доза, в 20% – 2 дозы, в 10% – 3 дозы).
В табл. 2 представлены особенности течения родов у женщин в исследуемых группах.

Как следует из табл. 2, срок беременности на момент родоразрешения достоверно отличался в исследуемых группах и при сравнении их с контрольной группой (p<0,0001). Продолжительность родов была значительно больше в контрольной группе пациенток, тогда как у женщин с выжидательной тактикой ведения и преиндукцией родов отмечено более быстрое течение родового процесса как в первом, так и втором периоде.
Осложнения родов статистически значимо чаще встречались в группе с выжидательной тактикой ведения. Наиболее частыми из них являлись: маловодие (р=0,05), мекониальное окрашивание околоплодных вод (р=0,004).
Особого внимания заслуживает различная частота аномалий родовой деятельности в изучаемых группах пациенток. Полученные результаты свидетельствуют о том, что первичная, вторичная слабость и дискординация родовой деятельности являются характерными осложнениями родов при выжидательной тактике ведения в сроке более 284–285 дней (p=0,0005). В то же время в группе с преиндукцией родов их частота была минимальной и составила 16,6% против 40%. Риск развития аномалий родовой деятельности был в 2,1 раз выше (RR=2,1; 95% CI; 1,2–3,6; р=0,006) при использовании выжидательной тактики по сравнению с группой контроля. Расчет показателя NNT (Number Needed to Treat) показал, что необходимо произвести преиндукцию родов у 4 женщин, чтобы предотвратить развитие одной аномалии родовой деятельности NNT=4,2 (RR=2,4; 95% CI 1,4–3,9; р=0,0005). Потребность в проведении родостимуляции окситоцином в 1-ом и 2-м периодах родов была достоверно выше в группе с выжидательной тактикой по сравнению с контрольной группой – 30% против 16,2% (p<0,05). После преиндукции мифепристоном или мифепристоном с динопростоном частота родостимуляции окситоцином была минимальной среди изучаемых групп пациенток и составила 7,4%.
При оценке продолжительности родов с учетом аномалий родовой деятельности было обнаружено, что на фоне слабости родовой деятельности продолжительность родов была достоверно выше и составила 677,8±157,5 минут против 471,5±83,5 минут в группе с выжидательной тактикой и 638,3±9,7 минут против 545,9±134,8 минут в группе с преиндукцией родов (p<0,05).
Следует отметить, что частота кесарева сечения статистически не отличалась в группах и колебалась в диапазоне от 24,3 до 33,3%.
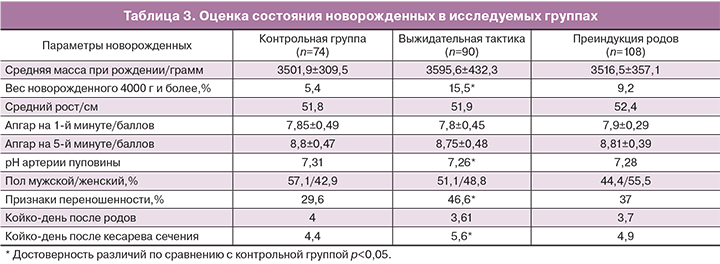
Все дети родились живыми, оценка состояния по шкале Апгар составила от 6 до 9 баллов. При этом показатели оценки по шкале Апгар на 1-й и 5-й минутах, масса и длина тела новорожденных не отличались в исследуемых группах. Однако, при проведении детального анализа данных массы тела новорожденных, было обнаружено, что рождение крупных плодов встречалось чаще в группе с выжидательной тактикой ведения в сравнении с контрольной. Кроме того, в данной группе пациенток средние значения pH пуповинной крови (из артерии пуповины) были достоверно ниже, чем в контрольной группе (p<0,05) (табл. 3).
Следует отметить, что, несмотря на срок беременности менее 41 недели на момент родоразрешения, у каждого третьего ребенка в контрольной и группе с преиндукцией родов, родились новорожденные с признаками переношенности (синдром Беллентайна–Рунге). Однако достоверно чаще признаки переношенности встречались в группе с выжидательной тактикой (p<0,05).
Средний койко-день у новорожденных при родах через естественные родовые пути не различался, однако при родах путем операции кесарева сечения был достоверно выше в группе с выжидательной тактикой и составил 5±0,6 дня против 4±0,4 дня в контрольной группе (р=0,02).
Обсуждение
Полученные результаты показали, что при выжидательной тактике у женщин с тенденцией к перенашиванию беременности роды происходили в среднем на 2,5 дня позже, чем у женщин, которым проведена подготовка к родам. При этом в родах чаще встречалось маловодие, плоский плодный пузырь и мекониальная примесь в водах. Это согласуется с данными литературы, так как частота маловодия увеличивается в сроке более 38-39 недель беременности и после 40 недель достигает 11%, при этом маловодие сочетается с увеличением частоты кесарева сечения, что обусловлено осложненным течением родов и страданием плода [10, 11].
Другой отличительной особенностью родов при переношенной беременности является высокая частота аномалий родовой деятельности [12]. Как было обнаружено в нашем исследовании, при ожидании спонтанного развития родовой деятельности в сроке беременности более 284–285 дней, больше чем в 2 раза увеличивается вероятность осложнения родов слабостью родовой деятельности, что сопровождается пропорциональным увеличением частоты родостимуляции окситоцином.
В современном акушерстве широкое распространение для подготовки шейки матки к родам и родовозбуждения получают медикаментозные методы, при этом одним из эффективных препаратов является антипрогестаген мифепристон [13]. D. Gallot и соавт. продемонстрировали, что у 50% пациенток при сроке беременности 41 неделя и более препарат успешно способствовал наступлению родов [14]. Похожие результаты приводит J. McGill и соавт., по данным которых в течение 48 часов от момента приема мифепристона у 66% пациенток шейка матки стала «зрелой» или началась спонтанная родовая деятельность [15]. В нашем исследовании использование подготовки к родам мифепристоном способствовало развитию родовой деятельности в среднем в течение 30,2 часов у 63% женщин.
Другим широко используемым методом подготовки к родам является применение простагландина Е2. [16, 17]. Показано, что при недостаточной эффективности мифепристона вторым этапом подготовки к родам может быть применение простагландина Е2 интрацервикально [18]. В нашей работе у оставшихся 37% женщин была продолжена подготовка к родам динопростоном, что способствовало развитию родов. При этом у большинства (70%) достаточным было применение одной дозы.
Нами было обнаружено, что подготовка к родам в сроке 284–285 дней позволяет снизить частоту аномалий родовой деятельности (NNT=4,2), родов крупным плодом и низких значений pH крови артерии пуповины, которые достоверно чаще встречаются при выжидательной тактике. При этом снижение частоты осложнений не сопровождалось увеличением частоты кесарева сечения.
Следует отметить, что при использовании выжидательной тактики, достоверно чаще рождались новорожденные с признаками переношенности, что сочеталось с более длительным периодом наблюдения до выписки.
Наши данные показывают, что мифепристон, а также его комбинация с динопростоном является эффективными в преиндукции родов при пролонгированной беременности, что соответствует данным литературы [19–21].
Заключение
Использование преиндукции родов у женщин с тенденцией к перенашиванию беременности в сроке 284–285 дней является достаточно эффективным и безопасным методом профилактики осложнений, позволяет снизить частоту рождения переношенных детей, при этом не способствует увеличению частоты кесарева сечения и неблагоприятным перинатальным исходам.



