В настоящее время частота индуцированных родов растет, составляя около 20% всех беременностей. Основными показаниями являются: пролонгированная беременность, преждевременный разрыв плодных оболочек, артериальная гипертензия и преэклампсия, диабет [1]. Описаны различные методы, способствующие созреванию шейки матки и началу родовой деятельности. Среди наиболее часто используемых – применение простагландинов, окситоцина, баллонных расширителей цервикального канала и осмотических дилататоров [2].
В 1980 г. в лаборатории Russel Uclaf был разработан и лицензирован мифепристон (RU486) – первый препарат с антиглюкокортикоидным и антипрогестивным действиями. Мифепристон – стероидное соединение, которое является антагонистом прогестерона на уровне рецепторов, увеличивает сократительную активность миометрия и способствует созреванию шейки матки [3]. Сначала его применяли с целью медикаментозного прерывания беременности, позднее появились исследования по использованию для созревания шейки матки перед индукцией родов в доношенном сроке беременности [4]. Известно, что мифепристон увеличивает чувствительность миометрия к простагландинам, что в ряде случаев способствует началу родовой деятельности без дополнительного применения стимулирующих методов. В ходе исследований было продемонстрировано увеличение баллов по шкале Бишоп, снижение частоты кесарева сечения, родостимуляции окситоцином, поступления новорожденных в отделение реанимации и интенсивной терапии после применения мифепристона для индукции родов [5–7].
Альтернативой традиционной индукции родов в стационаре является возможность пациентки находиться в домашних условиях после начала подготовки родовых путей. Как было продемонстрировано при сравнении механических методов индукции родов в стационарных и амбулаторных условиях, пациентки предпочитали амбулаторное применение, что не сопровождалось повышением уровня тревожности [8, 9]. Экономические затраты на индукцию родов были ниже в амбулаторной группе.
В Кокрановском обзоре указано, что недостаточно доказательных данных для однозначного определения, какие именно методы индукции родов наиболее эффективны и безопасны при амбулаторном использовании [10]. Данный обзор включал исследования применения мифепристона в сравнении с плацебо (Elliott, 1998; Frydman, 1992; Giacalone, 1998; Lelaidier, 1994; Stenlund, 1999) [10]. Однако отсутствовала информация относительно влагалищных родов в течение 24 ч с момента начала индукции родов, продолжительности госпитализации, необходимости оказания экстренной помощи, а также тяжелой материнской заболеваемости и смертности, данных об интервале с момента рандомизации до родоразрешения [10]. Кроме того, имеются лишь ограниченные сведения относительно влияния мифепристона на состояние здоровья матери и новорожденного [10–12]. Следовательно, необходимо дальнейшее изучение применения мифепристона в амбулаторных условиях. Более того, нами не найдено сравнительных исследований применения мифепристона в амбулаторных и стационарных условиях для подготовки шейки матки к родам.
Проверяемая гипотеза.
Является ли применение мифепристона для созревания шейки матки в амбулаторных условиях таким же эффективным, как в стационарных? (Не менее эффективно.)
Является ли применение мифепристона для созревания шейки матки в амбулаторных условиях таким же безопасным, как в стационарных? (Не менее безопасно.)
Является ли применение мифепристона для созревания шейки матки в амбулаторных условиях экономически более выгодным, чем в стационарных? (Превосходит по выгодности.)
Материалы и методы
Дизайн исследования
Данное исследование является открытым рандомизированным контролируемым испытанием.
Расчет выборки
Объем выборки исследования был определен на основании данных предыдущих исследований, указывающих, что ожидаемый результат успеха индукции (количество женщин со спонтанным началом родов или достижение 8 баллов по шкале Бишоп в течение 48 ч) был достигнут в 50% случаев плацебо и 75% мифепристона. Исходя из этих данных, при доверительной вероятности 0,05 с интервалом 95% требовалось по 135 пациентов в каждой группе для установления различий в группах. Учитывая возможную потерю данных, принято решение включить в каждую группу исследования по 150 человек, таким образом, объем выборки составил 300 пациентов.
Исследуемые группы. Набор пациентов
Беременные женщины включены в данное исследование в крупном медицинском центре города Москвы – ФГБУ «Национальный медицинский исследовательский центр акушерства, гинекологии и перинатологии имени академика В.И. Кулакова» Министерства здравоохранения Российской Федерации в промежутке январь 2020 г. – август 2021 г.
Исследование прошло рецензирование и одобрено Комиссией по этике биомедицинских исследований ФГБУ «Национальный медицинский исследовательский центр акушерства, гинекологии и перинатологии имени академика В.И. Кулакова» Минздрава России 12.04.2018 г.
Решение о включении в исследование базируется на сборе анамнестических данных, результатах осмотра с определением степени зрелости шейки матки по шкале Бишоп. Используется модифицированная шкала Бишоп, представленная Королевским обществом акушеров и гинекологов [13]. Также все пациентки пройдут лабораторное и инструментальное обследование перед включением в исследование.
Критерии включения: возраст 18–45 лет, срок беременности 39–41+6 недель, одноплодная беременность, головное предлежание плода, оценка по шкале Бишоп 6 и менее баллов, наличие показаний для индукции родов (при которых проведение индукции может быть отложено на 24–48 ч), удовлетворительные данные кардиотокографии плода (КТГ). Для подтверждения срока беременности используются результаты УЗИ I триместра беременности (1-й скрининг).
Критерии невключения: поперечное положение плода или предлежание, отличающееся от головного, предполагаемая масса плода по данным УЗИ более 4500 г или наличие других данных относительно несоответствия размеров плода родовым путям матери, предлежание плаценты, кесарево сечение или другие оперативные вмешательства на матке в анамнезе, тяжелая преэклампсия, подтвержденный хориоамнионит, тяжелые формы различных заболеваний в анамнезе.
Первородящим и повторнородящим женщинам с одноплодной беременностью, головным предлежанием плода, в сроке беременности 39–41+6 недель, оценкой шейки матки по шкале Бишоп 6 и менее баллов, наличием показаний для индукции родов (при которых индукция родов может быть отложена на 24–48 ч), соответствующим критериям включения в исследование, с отсутствием критериев невключения предложено участие в данном исследовании и представлена вся необходимая информация в устной и письменной форме. Они информированы, что будут в случайном порядке включены в группы исследования, каждой пациентке будет предложено принять мифепристон и что целью исследования является определение эффективности и безопасности амбулаторного применения мифепристона для индукции родов. При желании участвовать в исследовании пациентка подписывает информированное согласие.
Рандомизация
Список последовательных номеров (количеством 300) сгенерирован до включения пациентов в исследование с помощью программы Excel, и каждый из номеров будет случайным образом присвоен пациентке одной из исследуемых групп – стационарной или амбулаторной с использованием непрозрачных запечатанных конвертов.
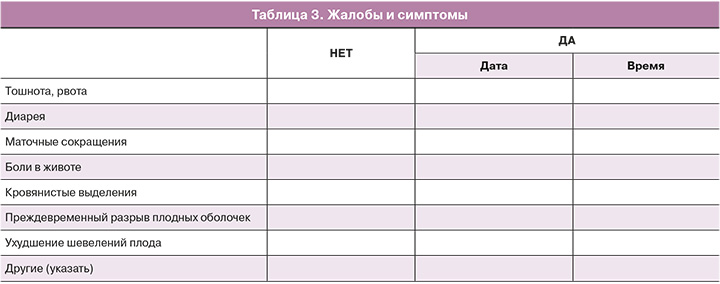
Перед принятием препарата врач-исследователь оценивает состояние плода по данным КТГ. При удовлетворительных данных КТГ пациентка принимает таблетку мифепристона и возвращается домой. Пациентку информируют относительно того, что при развитии схваток, возникновении болей в животе, кровянистых выделений, преждевременном излитии околоплодных вод или ухудшении шевелений плода необходимо обратиться в стационар. При отсутствии вышеописанных симптомов следует явиться на осмотр с целью оценки состояния плода и шейки матки через 24 ч. При достижении степени зрелости шейки матки 8 баллов и более по шкале Бишоп пациентку госпитализируют в родильное отделение с целью дальнейшей индукции родов: амниотомии, при отсутствии регулярных схваток в течение 4 ч – инфузии окситоцина. Если оценка шейки матки по шкале Бишоп составит менее 8 баллов, состояние плода будет удовлетворительным, пациентка получает вторую таблетку мифепристона амбулаторно с указанными выше рекомендациями. Через 24 ч беременную госпитализируют в родильное отделение. Дальнейший план индукции родов врач в стационаре определяет на основании оценки шейки матки по шкале Бишоп, согласно действующим клиническим рекомендациям по индукции родов. Если оценка по шкале Бишоп составляет 7 и менее баллов применяют осмотические расширители цервикального канала и/или простагландиновый гель Е2 интрацервикально (максимум 3 раза с интервалами в 6 ч). Если оценка по шкале Бишоп составляет 8 и более баллов – амниотомия и, при отсутствии регулярных схваток в течение 4 ч, инфузия окситоцина. До и после вмешательств проводят оценку состояния плода. Для пациенток стационарной группы план индукции родов мифепристоном и дальнейшее ведение аналогичны амбулаторной группе.
Изучаемые данные
Следующие данные будут зафиксированы в начале исследования при сборе анамнеза: возраст матери, рост, масса тела, индекс массы тела (ИМТ), раса, данные гинекологического и акушерского анамнеза. В таблице 1 указаны основные условия, которые будут служить показанием для индукции родов.
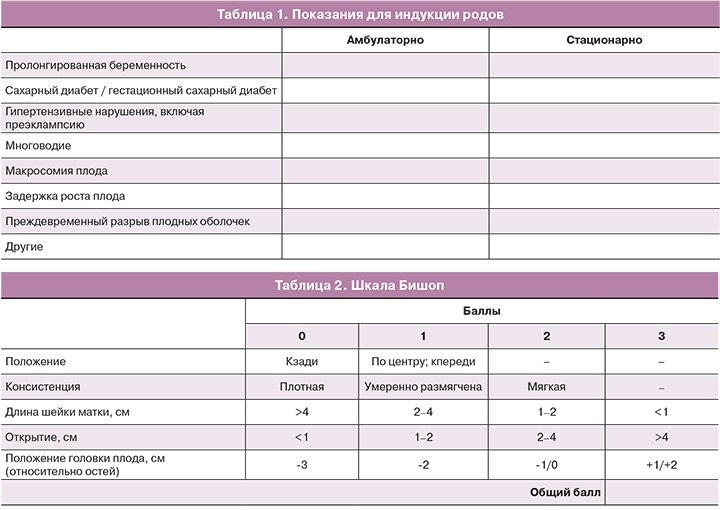
В таблице 2 представлены компоненты, включенные в шкалу Бишоп для подсчета баллов. Оценка шейки матки по шкале Бишоп будет проводиться одним акушером-гинекологом.
После приема мифепристона будут оценены жалобы и различные симптомы (табл. 3).
Первичные исходы, которые будут изучены: изменение оценки по шкале Бишоп (увеличение баллов) спустя 24 и 48 ч после приема мифепристона, дополнительное использование простагландина Е2 и/или механических методов подготовки шейки матки к родам, окситоцина, частота оперативных родов.
Вторичные исходы, которые будут изучены: интервал с момента начала индукции родов до родов (от приема первой таблетки мифепристона до родов), частота побочных эффектов, перинатальные исходы.
Вмешательство
Перед индукцией будет проведена оценка шейки матки по шкале Бишоп одним акушером-гинекологом (доктор медицинских наук, профессор, руководитель родильного отделения), который является единственным человеком, имеющим доступ к рандомизации. Пациенткам из исследуемых групп будет проведена индукция родов согласно действующим клиническим рекомендациям – прием мифепристона (1 или 2 таблетки) – амбулаторно или в стационаре.
Статистический анализ
Статистический анализ будет проводиться после полного набора данных у всех пациенток, с применением программы SPSS Statistics 21. Значимость различий данных будет установлена при 0,05.
Обсуждение
Частота индукции родов растет в последние десятилетия и значительно различается между странами и лечебными учреждениями. Целью проведения индукции родов является снижение материнской и/или перинатальной заболеваемости и смертности.
В настоящее время доступные методы индукции родов не считаются специфическими, поскольку ни один из них не гарантирует успеха и не считается абсолютно безопасным. Среди различных медикаментозных методов индукции родов окситоцин и простагландины остаются наиболее популярными и распространенными в современном акушерстве. Мифепристон также применяется для индукции родов в позднем сроке беременности ввиду антагонистического действия по отношению к прогестерону, что повышает сократительную активность матки и чувствительность миометрия к простагландинам. Следовательно, первым вопросом, на который предстоит ответить в результате проведения данного исследования, является: эффективно ли амбулаторное применение мифепристона для индукции родов?
Не менее важным аспектом является безопасность применяемых методов для матери и плода. Таким образом, вторым вопросом, на который предстоит ответить в результате проведения данного исследования, является: безопасно ли амбулаторное применение мифепристона для индукции родов так же, как и стационарное?
По сравнению со спонтанным началом родовой деятельности индукция родов ассоциируется с длительным пребыванием в стационаре, увеличением частоты применения эпидуральной аналгезии, кесарева сечения и послеродовых кровотечений. Индукция родов оказывает влияние на женщин в плане родового опыта, приводя к изменению предпочтений, в ряде случаев места деторождения. Женщины отмечают большую необходимость в обезболивании родов, менее позитивно относятся к своим родам и считают процесс индукции родов испытанием. Согласно данным исследований, у значительной части женщин, госпитализированных в начале родов, применяются различные вмешательства (амниотомия, родостимуляция), чаще возникает необходимость в реанимации новорожденных с переводом в специальные отделения выхаживания и более продолжительно пребывание в стационаре. Таким образом, предпочтительным является пребывание в более комфортных условиях в латентной фазе родов – дома. Амбулаторное проведение индукции родов позволяет беременным вступить в роды в домашних условиях и госпитализироваться в стационар в активной фазе родов.
Индукция родов также оказывает влияние на ресурсы стационара и его кадрового состава, значительно увеличивая занятость коек и необходимость вовлечения персонала в сферу родовспоможения. Таким образом, третий вопрос, на который предстоит ответить в результате проведения данного исследования: является ли амбулаторное проведение индукции родов мифепристоном в поздние сроки беременности более экономически выгодным по сравнению со стационарным?
300 беременных женщин будут включены в исследование и разделены на 2 группы (амбулаторная или стационарная) согласно рандомизации для получения ответов на поставленные вопросы.
В случае получения положительных результатов исследования станет возможным рекомендовать амбулаторное применение мифепристона в будущих клинических рекомендациях.



