В структуре перинатальной заболеваемости и смертности аномалии родовой деятельности занимают одно из ведущих мест. Удельный вес стремительных родов на сегодняшний день составляет 7–10% и занимает второе место после слабости сократительной деятельности матки. Учитывая, что продолжительность родового акта каждый год уменьшается на один час [1], очевидно, что доля таких родов будет неуклонно расти. К тяжелым осложнениям стремительных родов относят гипоксически-травматические повреждения плода и новорожденного, которые в ряде случае приводят к необратимым повреждениям центральной нервной системы, развитию синдрома гиперактивности и дефицита внимания центральной нервной системы [1, 2]. Со стремительными родами соотносят и тяжелые случаи материнского травматизма, ведущие к инвалидизации родильниц (разрыв матки, травмы мягких тканей родовых путей) [3, 4]. Традиционно все роды, протекающие быстрее общепринятых норм, отечественные акушеры соотносят с гипертонической дисфункцией матки и чрезмерно сильной родовой деятельностью [5–7]. При этом данные наших исследований убедительно доказывают, что 98% стремительных родов протекают на фоне физиологической родовой деятельности. Однако частота материнских и перинатальных осложнений стремительных родов достигает 60%. Таким образом, возникает ряд вопросов, требующих изучения: во-первых, какие механизмы лежат в основе стремительных родов, и во-вторых, что определяет неблагоприятные материнские и перинатальные исходы у женщин со стремительным течением родового акта.
Цель: изучить степень патологических отклонений от нормы по анализу течения беременности, родового акта и перинатальных исходов у женщин со стремительными родами.
Материал и методы исследования
Исследование носило проспективно-ретроспективный характер. Под нашим наблюдением находились 180 женщин, родившие через естественные родовые пути на сроках беременности 37–41-я неделя беременности. Основную группу (I) составили 140 пациенток, имевшие стремительное течение родового акта. Учитывая различные перинатальные исходы для матери и плода, основная группа ретроспективно была разделена на две подгруппы. В подгруппу IА (физиологические стремительные роды) вошли 56 (n=56) женщин, не имевших осложненного течения родов, послеродового периода, а также патологии новорожденного. Подгруппу IB (патологические стремительные роды) составили 84 (n=84) пациентки, имевшие одно или несколько осложнений, традиционно связываемых со стремительными родами. К осложнениям были отнесены: патологическая кровопотеря в родах, острая интранатальная гипоксия плода, травмы мягких родовых путей матери, осложнения послеродового и раннего неонатального периода любого генеза. В группу сравнения (II) вошли 40 женщин без аномалий родовой деятельности.
В ходе исследования пациентками обеих групп во время беременности, родов, послеродового периода было проведено стандартное комплексное клинико-лабораторное обследование. Изучение особенностей соматического здоровья личного, семейного анамнеза проводилось методом анкетирования. Оценка состояния шейки матки перед родами проводилась по шкале Bishop (1964), сократительной деятельности матки в родах – с помощью одноканальной гистерографии. Применялся аппарат для кардиотокографии Avalon FM-300 (Phillips), запись сигнала велась в режиме реального времени. Для слежения за динамикой родовой деятельности и открытия шейки матки использовалась партограмма ВОЗ (1987). Оценку состояния новорожденных проводили на основании клинических наблюдений, данных инструментальных и лабораторных обследований.
Статистическая обработка данных выполнена с использованием программы Statistica 6.0. Все величины приведены как среднее ± SD (стандартное отклонение) или ДИ (95% доверительный интервал). Значение вероятности Р равное или меньше 0,05 принималось за статистически значимое.
Результаты исследования
Анализ полученных данных показал, что пациентки исследуемых групп не различались по возрасту. Средний возраст женщин в основной группе составил 28,5 года (±ДИ 19,0–40,0), в группе сравнения – 27,9 года (±ДИ 21,0–39,0, р>0,05). По семейному положению, месту жительства и социальному статусу группы также оказались уравновешены. Не обнаружено разницы и в паритете родов, пропорция перво- и повторнородящих женщин в группах была идентичной (t=0,9, p>0,05). Изучение семейного анамнеза пациенток позволило выявить интересную закономерность. Каждая вторая женщина (53%) основной группы указывала на наличие стремительных родов в анамнезе у родственниц по материнской линии. В группе сравнения эта анамнестическая особенность имела место лишь у 2 (5%) женщин. Установлена достоверная связь между присутствием стремительных родов в семейном анамнезе и реализацией их у пациентки (R=0,45, р<0,05). Шанс стремительных родов при этом увеличивался в 3 раза (OR=3,1±0,4, 95% ДИ 1,48–6,69).
Соматически анамнез оказался отягощен у 92,8% пациенток основной группы и у 85% женщин группы сравнения. Несмотря на одинаково высокий процент экстрагенитальной заболеваемости в группах, математический анализ показал, что женщины основной группы наблюдения имели более низкий уровень здоровья (χ2=3,9, р=0,04).
В структуре заболеваемости самой частой патологией оказались болезни органов дыхания. С одинаково высокой частотой они встречались как в основной группе, так и в группе сравнения (83 и 84% соответственно, р>0,05). Остальная экстрагенитальная патология имела некоторые отличия. Так, для I группы наблюдения была характерна высокая частота заболеваний сердечно-сосудистой системы, которая отмечалась у 33,3% женщин, против 7,1% группы сравнения (χ2=12,19, р=0,0002). Наиболее типичной патологией оказались: пролапс митрального клапана с умеренной регургитацией, но без нарушений кровообращения и варикозная болезнь вен нижних конечностей, геморроидальных вен прямой кишки, диагностированные еще до наступления беременности. Характерной особенностью соматического анамнеза пациенток основной группы стала высокая частота заболеваний желудочно-кишечного тракта. Патология была отмечена у 33,3% рожениц, что оказалось практически в два раза чаще чем в группе сравнения (14,2%, χ2=4,0, р=0,02). Ведущее место в структуре заболеваемости занимали нарушения моторной функции желчевыводящих протоков.
Выявленные особенности соматического анамнеза, наряду с другими симптомами позволили установить наличие малых форм недифференцированной дисплазии соединительной ткани (НДСТ) у женщин всех исследуемых групп. Степень выраженности соединительнотканного дефекта оценивалась по шкале Т.Ю. Смольновой (2003) [8]. Анализ полученных данных позволил выявить интересную закономерность. Признаки диспластического фенотипа встречались с одинаковой частотой в I и II группах наблюдения (82 и 84% соответственно, р>0,05). Разница заключалась не в частоте, а в степени выраженности патологии обмена коллагена. Так, оказалось, что комбинация нескольких признаков НДСТ обнаруживалась лишь у 5 (12,5%) пациенток группы сравнения, и средний балл выраженности дисплазии составлял 1,4±1,0. У женщин основной группы комбинация нескольких признаков дисплазии отмечалась в 73% (102) наблюдений, средний балл составил 4,5±0,9 балла (z=7,1, p=0,00). Достоверность отличий исследуемых показателей в обеих группах наблюдения позволяет оценить значимость патологии соединительной ткани, как симптомокомплекса, влияющего на течение родового акта у пациенток со стремительными родами.
Изучение гинекологического анамнеза показало, что наиболее неблагоприятные показатели имелись у женщин основной группы наблюдения – 60,7% в основной группе и 20% – в группе сравнения соответственно (χ2=9,8, р=0,001). В структуре заболеваний ведущее место занимала патология шейки матки. Причем у пациенток IA подгруппы эктопия шейки матки в абсолютном большинстве наблюдений (97%) носила изолированный характер без воспалительных изменений, тогда как 30% женщин подгруппы IB ссылались на неоднократно проводимые лечебные мероприятия, связанные с воспалительными процессами, происходящими в шейке матки. Такая же закономерность отмечалась и в отношении рецидивирующего кольпита. У женщин IA подгруппы частота этой патологии встречалась практически в пять раз реже, чем у пациенток подгруппы IB (7,1 и 34,5% соответственно, χ2=9,36, р=0,002). Нередким патологическим событием в I группе наблюдения явился хронический эндометрит. Внутри основной группы этот показатель составлял 7 и 12% в IA и IB подгруппах соответственно и был достоверно выше, чем в группе сравнения (2,5%, χ2=11,8, р=0,004)
Наиболее отягощенным оказался акушерский анамнез у пациенток подгруппы IB (χ2=3,8, р=0,001). Самым частым осложнением было самопроизвольное прерывание беременности. Причем анализ показал, что у 47 (56%) женщин этой подгруппы прерывалась именно первая беременность. В подгруппе IA неблагоприятный исход первой беременности имел место только у 4 (7,1%) женщин. В группе сравнения этой патологии выявлено не было. Очевидно, что патологическое завершение первой беременности у женщин основной группы во многом предопределило последующие перинатальные исходы у этих пациенток.
Течение настоящей беременности носило осложненный характер у 77,3% женщин основной группы и 23,2% группы сравнения (χ2=4,8, р<0,01). В структуре осложнений ведущее место занимала угроза прерывания беременности. Она была отмечена у 26,1 и 41,6% женщин в IA и IB подгруппах соответственно (χ2=3,8, р<0,05). У женщин IB подгруппы течение угрозы прерывания беременности имело отличительные особенности. Так, оказалось, что из 32 наблюдаемых у 19 (59%) патология имела рецидивирующее течение, тогда как в подгруппе IA повторные эпизоды угрозы преждевременных родов отмечались лишь у 2 (3,5%) пациенток. Изучая медицинскую документацию беременных, мы установили, что в среднем женщины IB подгруппы находились на стационарном лечении 3,2 раза; у беременных IA подгруппы с аналогичным диагнозом число пребываний на койке было в три раза меньше и составляло 1,3 раза (χ2=7,8, р=0,001). Корреляционный анализ позволил выявить высокую степень взаимосвязи рецидивирующих форм угрозы прерывания беременности с кольпитом (R=0,65, p<0,01), цервицитом (R=0,47, p=0,00), инфекционной патологией мочевых путей (R=0,63, p=0,00). Расчет показал, что шанс патологического исхода стремительных родов при наличии рецидивирующей угрозы прерывания беременности возрастает почти в 5 раз (OR=4,9±0,7, 95% CI 1,03–23,2).
Среди осложнений инфекционного характера у женщин исследуемых групп преобладали неспецифические воспалительные процессы нижних отделов генитального тракта и мочевых путей. В основной группе этот показатель достигал 64%, в группе сравнения – 12,5% (χ2=4,8, р<0,05). В структуре патологии первое место занимал кольпит (60%), с высокой частотой отмечена комбинированная цервико-вагинальная инфекция (18%), нередким событием был пиелонефрит (12%). В подгруппе IB воспалительные заболевания преимущественно имели рецидивирующее течение и отмечались на протяжении всей беременности, тогда как у пациенток подгруппы IA патология носила эпизодический характер и отмечалась преимущественно в I или II триместрах беременности. Реализация инфекций передаваемых половым путем во время настоящей беременности отмечена только у пациенток IB подгруппы. Активация папилломавирусной инфекции в виде остроконечных кондилом, потребовавшая лечения была выявлена у 2 (2,3%) женщин этой подгруппы. Отсутствие клинических проявлений уреа-, микоплазменной, хламидийной, герпетической инфекций вероятно связано с эффективной санацией специфических процессов на этапе прегравидарной подготовки. Полученные нами данные позволили установить многократно возрастающий риск реализации стремительных родов у женщин с инфекционно-воспалительными заболеваниями урогенитального тракта (OR=10,5±2,4, 95% ДИ 2,24–46,77). Рецидивирующее течение воспалительных процессов увеличивает шанс патологического исхода стремительных родов практически в 6 раз (OR=5,9±1,8, 95% ДИ 2,35–28,21).
Оценка состояния внутриутробного плода продемонстрировала наличие симптомов фетоплацентарной недостаточности (ФПН) у 16,6% женщин IB подгруппы и у 7,1% подгруппы IA. Примечательным оказался тот факт, что ультразвуковые маркеры ФПН у большинства женщин подгруппы патологических стремительных родов были диагностированы уже во II триместре беременности, тогда как в подгруппе IA впервые обнаруживались гораздо позже, на сроках 29–32 недели гестации. Патология плацентарного комплекса закономерно оказалась ассоциирована с воспалительными заболеваниями нижних отделов полового аппарата (R=0,78, р=0,000). Математический анализ показал, что шанс патологического исхода стремительных родов при наличии признаков ФПН возрастает практически в 3 раза (OR=2,9±1,0, 95% ДИ 2,10–19,21).
Одним из важных этапов проводимого исследования стала оценка состояния шейки матки перед родами. «Зрелость» шейки матки оценивалась по шкале Bishop на сроках беременности 38–40 недель, до начала преиндукционной подготовки. Наиболее «зрелой» оказалась шейка матки у женщин IA подгруппы, средний балл составлял 8,1±1,1 и был достоверно выше, чем в подгруппе IB и группе сравнения – 6,7±0,9 и 7,1±1,0 соответственно (χ2=2,4, р<0,05). Поиск факторов сопряженных с незрелостью родовых путей подтвердил закономерности, ранее описанные в литературе [9, 10]. Так, оказалось, что незрелая шейка матки имеет высокую степень взаимосвязи с цервицитом (R=0,81, р=0,00), кольпитом (R=0,67, р=0,001), инфекцией мочевых путей (R=0,48, р=0,00). Оказалось, что у женщин с воспалительными заболеваниями полового аппарата шанс нарушения созревания шейки матки перед родами возрастает почти в 6 раз (OR=5,8, 1,0±95% ДИ 3,8–61,8).
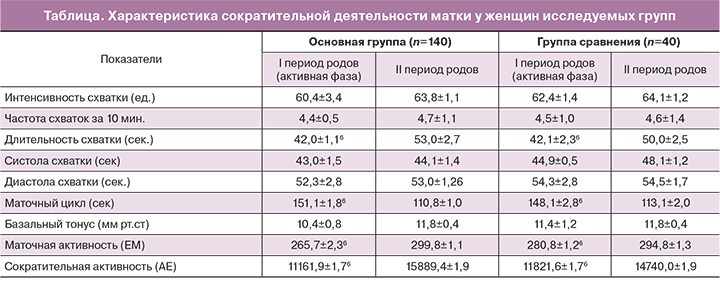
Ключевым моментом нашего исследования стала оценка сократительной деятельности матки у женщин со стремительными родами.
Характер сократительной деятельности матки оценивался по следующим параметрам: интенсивность схватки (ед.), частота схваток за 10 минут, длительность схватки (сек.), систола схватки (сек.), диастола сватки (сек.), маточный цикл (сек.), базальный тонус (мм.рт.ст.), маточная активность (ЕМ), базальный тонус (мм рт. ст.), сократительная активность (АЕ).
Данные представленные в таблице показывают отсутствие достоверной разницы в характеристиках маточной активности у женщин основной группы и группы сравнения (р>0,05). Характеристики родовой деятельности у женщин обеих групп на протяжении I и II периода родов соответствовали физиологическим параметрам спонтанных родов без аномалий родовой деятельности. Гиперэргический вариант маточных сокращений из 140 пациенток основной группы был зафиксирован только у 1 (1,4%) женщины. В силу неожиданно низкой частоты стремительных родов, сопровождающихся чрезмерно сильной родовой деятельностью, нам не удалось оценить статистически значимые особенности свойственные этим женщинам. Учитывая отсутствие гиперэргического варианта маточных сокращений у женщин основной группы, важным этапом нашего исследования стала оценка скорости открытия шейки матки у этих пациенток. Анализ показал, что скорость открытия шейки матки в латентную и активную фазу у рожениц основной группы многократно превышала нормативные показатели. В латентную фазу родов скорость открытия шейки матки составляла 1,6±0,4 см/ч, в активную фазу – 3,2±0,7 см/ч. Важно подчеркнуть, что такая ускоренная трансформация шейки матки происходила на фоне нормергических маточных сокращений и возможно обусловлена особыми биохимическими процессами, происходящих в ней в процессе родового акта.
При анализе продолжительности I и II периода родов у женщин исследуемых групп оказалось, что укорочение общей продолжительности родового акта у пациенток со стремительными родами происходило за счет укорочения длительности I периода родов; при этом длительность второго периода у женщин основной группы и группы сравнения достоверно не отличалась (23,0±5,9 мин и 25,1±4,7 мин соответственно, р>0,05).
Согласно дизайну исследования, критерием включения в IB подгруппу было наличие осложнений родов и послеродового периода. Частота кровотечений в данной подгруппе составляла 6%, все геморрагии произошли в раннем послеродовом периоде, носили гипотонический характер. Средний объем патологической кровопотери составлял 569,2 мл (95%ДИ 523,8–614,6 нг/мл). Практически каждая вторая пациентка (48%) основной группы наблюдения имела травматические повреждения мягких тканей родовых путей. Чаще всего повреждалась промежность (33%), нередким событием было нарушение целостности слизистой влагалища (17%), повреждения шейки матки зафиксированы в 12% наблюдений. Анализ факторов, связанных с материнским травматизмом вывил высокую степень взаимосвязи травматических повреждений мягких родовых путей и воспалительных процессов генитального тракта. Так, установлена высокая мера ассоциации травм промежности, влагалища, шейки матки с рецидивирующим кольпитом (R=0,57, р=0,001), эктопией шейки матки диагностированной у женщин до наступления настоящей беременности (R=0,71, р=0,00), рецидивирующей цервико-вагинальной инфекцией (R=0,48, р=0,00). Интересным оказался факт взаимосвязи степени проявлений НДСТ и частоты травматических повреждений родовых путей. У пациенток с выраженными проявлениями соединительнотканного дефекта частота разрывов мягких тканей оказалась практически в три раза ниже (3,1 и 9% соответственно, χ2=4,6, р=0,001). Вероятно, НДСТ обладает протективным действием в отношении эластичности тканей и устойчивости их к повреждениям. В структуре осложнений послеродового периода ведущее место занимала субинволюция матки, которая наблюдалась у 12 (36,3%) из 33 родильниц с патологией послеродового периода. Гематометра была отмечена у 8 (24,2%) родильниц, расхождение швов на промежности – у 3 (9%) пациенток. Анализ пуэрперальных осложнений позволил установить уже хорошо известные нам закономерности. Обнаружена взаимосвязь осложнений послеродового периода с патологическим завершением первой беременности (артифициальный аборт или самопроизвольное прерывание беременности) (R=0,34, р=0,01), угрозой прерывания беременности (R=0,41, р=0,00). Не вызывала сомнений и связь этих осложнений с воспалительными процессами нижних отделов половых путей (R=0,62, р=0,00). В группе сравнения частота осложнений послеродового периода наблюдалась у 3 (5%) родильниц. В обоих наблюдения имела место субинволюция матки. Средний койко-день пребывания в стационаре после родов у пациенток подгруппы IB составил 5,2±1,0 дня. В группе сравнения количество дней пребывания на послеродовой койке было достоверно ниже (4,5±1,0, t=3,6, р=0,00).
У 180 женщин обеих групп наблюдения родилось 180 живых детей. По условиям формирования подгрупп, в подгруппу IB вошли новорожденные с патологией раннего неонатального периода в виде нарушений церебрального статуса, геморрагических проявлений, неонатальной желтухи, внутриутробной инфекции, тяжелой асфиксии при рождении, синдромом дыхательных расстройств. Новорожденные IB подгруппы страдали многочисленной и разнообразной патологией. Самой распространенной патологией осложнившей течение раннего неонатального периода у 65% новорожденных оказалась нарушение церебрального статуса. Геморрагический синдром, имевший различные проявления, отмечался в 28,5% наблюдений. Частота неонатальной желтухи достигала 25%. Анализ причинно-следственных связей заболеваемости новорожденных позволил выявить ряд закономерностей. Практически вся патология раннего неонатального периода оказалась ассоциирована с воспалительными заболеваниями урогенитального тракта (R=0,41, р<0,001), угрозой прерывания беременности (R=0,39, р<0,05), ФПН (R=0,68, p=0,000). На второй этап выхаживания переведено 20 (23%) детей IB подгруппы. Средний койко-день в этой подгруппе составлял 5,2±1,1 дня. Заболеваемость среди новорожденных группы сравнения составила 30% (n=12), что совпадало с показателями заболеваемости родильного отделения, в котором проводилось исследование.
Таким образом, из 140 женщин основной группы 60% (n=80) имели неблагоприятный исход для матери или новорожденного. Заболеваемость новорожденных составила 61%. Осложненное течение послеродового периода отмечалось в 21% наблюдений. Статистический расчет показал, что ускоренная продолжительность родового акта практически в два раза увеличивает риск развития неонатальных осложнений (RR=1,85±0,2, 95% CI 1,20–2,92) и в 4,5 раза – патологии послеродового периода (RR=4,53±0,7, 95% CI 1,12–18,25).
Заключение
Стремительные роды в абсолютном большинстве наблюдений (98,6%) не сопровождаются чрезмерно сильной родовой деятельностью. В основе таких родов лежит ускоренная трансформация шейки матки, вероятно вызванная особыми внутритканевыми процессами, инициированными хроническими воспалительными изменениями шейки матки. К предикторным факторам реализации стремительных родов можно отнести наследственную предрасположенность, стремительные роды в личном анамнезе, совокупность признаков НДСТ. Неблагоприятные перинатальные исходы стремительных родов обусловлены инфекционной патологией матери осложнившей ее анамнез и течение настоящей беременности, но не характером родовой деятельности. Такие роды следует отнести к патологическим, в отличие от физиологических стремительных родов, которые, несмотря на короткий период течения, не приводят к повреждению матери и новорожденного.
Учитывая отсутствие нарушений сократительной деятельности матки при стремительных родах, требует обсуждения вопрос целесообразности статистического учета таких родов в категории аномалий родовой деятельности.



