Одной из наиболее острых акушерских проблем, приобретающих все большую актуальность в последние годы, является патология врастания плаценты. В первую очередь подобная динамика объясняется ятрогенными факторами в отношении родоразрешения беременных в сторону кесарева сечения, а также увеличивающейся частотой внутриматочных вмешательств. Также известно, что пациентки, беременность которых отягощена предлежанием плаценты, имеют гораздо больший риск ее врастания. В зависимости от числа перенесенных кесаревых сечений в анамнезе женщины данный показатель экстенсивно возрастает до 3,3, 11, 40, 61, 67% соответственно числу рубцов на матке после абдоминального родоразрешения [1]. Показана роль и других факторов: зрелый возраст женщины, миома матки, синдром Ашермана [2, 3].
Патогенетический механизм требует ответов еще на многие вопросы, однако известно, что патологическая инвазия плаценты происходит при недостаточно выраженном децидуальном слое. Проникновение через базальный слой слизистой оболочки до миометрия является наиболее сложной для диагностики формой – placenta accreta. Инвазия ворсин в толщу миометрия носит название placenta increta. Наиболее тяжелым, и вместе с этим, более редким вариантом является placenta percreta, при которой происходит прободение серозной оболочки и даже соседних интактных органов малого таза.
Врастание плаценты представляет крайне тяжелое состояние, особенно при несвоевременной диагностике, объясняющееся угрозой массивного кровотечения в третьем периоде родов и в послеродовом периоде, приводящего к диссеминированному внутрисосудистому свертыванию и развитию полиорганной недостаточности. По мере роста ворсин закономерно увеличивается объем кровопотери за счет вовлечения большого числа сосудов с бассейна различных артерий [4]. В дополнение, в ряде случаев в патологический процесс оказываются вовлечены соседние органы, что в значительной мере меняет хирургический план, поэтому чрезвычайно важно антенатальное определение степени врастания плаценты.
Одним из наиболее распространенных и широко доступных методов является ультразвуковое исследование (УЗИ) [5]. Однако в последнее время интерес исследователей и клиницистов обращен в сторону магнитно-резонансной томографии (МРТ). Работы последних лет не показали какой-либо значимой разницы в прогностической ценности обоих методов [6, 7]. Тем не менее, в тех ситуациях, когда рутинного УЗИ оказывается недостаточно (при расположении плаценты по задней или боковым стенкам матки, placenta percreta, вовлеченность соседних органов) роль МРТ приобретает особый диагностический статус [7]. Благодаря многочисленным исследовательским работам удалось выявить наиболее значимые критерии в определении врастания плаценты. Валидными показали себя маркеры, позволяющие определить плацентарную ткань в толще миометрия или кнаружи от него, а также истончение или прерывность мышечного слоя матки, вплоть до отсутствия четкой границы между стенкой матки и мочевым пузырем при патологии в нижнем маточном сегменте, приводящей к его выбуханию. Позднее все большее внимание приобретали критерии, ассоциированные с патологией сосудистого компонента плацентарно-маточного комплекса: нерегулярные внутриплацентарные полосы, или «ленты», со сниженной на Т2-взвешенных изображениях (Т2ВИ) интенсивностью МР-сигнала, выраженная плацентарная гетерогенность, а также лакуны, которые представляют собой сосуды диаметром 6 и более миллиметров [4, 8–11]. Один из мировых лидеров освещаемой темы, J.M. Palacios-Jaraquemada выделил специфическое патологическое состояние – шеечно-треугольниковую гиперплазию, визуализируемую только посредством МРТ [10]. Ее генез автор объясняет усилением кровотока по бассейнам влагалищно-маточных анастомозов, отходящих от внутренней половой артерии между треугольником Льето мочевого пузыря и шейкой матки.
В настоящем исследовании проведена ретроспективная оценка различных МР-признаков в определении морфологических вариантов врастания плаценты по единому протоколу обследования у пациенток с верифицированным гистологическим диагнозом. Данные диагностические критерии были оценены на предмет специфичности в определении глубины инвазии плаценты, что и определило цель настоящей работы.
Цель исследования: оценить диагностическую значимость различных МР-признаков (плацентарная гетерогенность, усиление сосудистого рисунка, наличие ретроплацентарной «тени», лакун и «темных лент», выбухание стенки матки, истончение миометрия, вовлеченность смежных органов и шеечно-треугольниковая гиперплазия) в определении степени инвазии плаценты.
Материал и методы исследования
С января 2015 года по июнь 2017 года пациенты с подозрением на врастание плаценты были направлены для уточнения их статуса. С пациентов были взяты информированные согласия на участие в исследовании.
Всем пациенткам в третьем триместре было выполнено МРТ (General Electric Signa HDxt 1,5T). Исследование проводилось по стандартному протоколу, включающему в себя получение Т1- и Т2ВИ, с использованием импульсных последовательностей быстрое спин-эхо, одноимпульсное эхо и FIESTA в трех взаимно-перпендикулярных плоскостях. Интерпретация полученных данных проводилась двумя независимыми рентгенологами, после чего формировалось общее заключение. После оперативного родоразрешения материал в виде маточно-плацентарного комплекса или резецированной стенки матки в области врастания плаценты с последом направлялся на морфологическое исследование. Все полученные результаты регистрировались в истории болезни.

В ходе диагностического этапа методом МРТ оценивались следующие специфические признаки: плацентарная гетерогенность, усиление сосудистого рисунка, наличие, лакун и «темных лент», выбухание стенки матки, истончение миометрия, вовлеченность смежных органов и шеечно-тригональная дисплазия.
Общее число пациентов, полностью удовлетворявших исследовательские требования настоящей работы и имевших надлежащие описательные характеристики, составило 32 человека. В зависимости от патоморфологического заключения было выделено три группы: в первую входили пациентки с placenta accreta (n=10), вторую составило 20 человек с placenta increta, третья представлена placenta percreta, однако малочисленность последней (n=2) дискредитировало ее дальнейшую статистическую обработку.
Статистическая обработка данных выполнялась на индивидуальном компьютере с помощью электронных таблиц Microsoft Excel и пaкета статистических программ Statistica V.10 (США), SPSS Statistics 22 (США) и SAS V8 (США). Для проведения нормального распределения использовали критерии Колмогорова–Смирнова и Шапиро–Уилка. При нормальном виде распределения данных определяли среднее значение со стандартным отклонением, для оценки различий в группах применялся t-тест. Для описания распределений, не являющихся нормальными, применяли медиану и перцентили (Me [25%; 75%]). Сравнения количественных и порядковых переменных проводили с применением непараматрических критериев Манна–Уитни (U). Для сравнения категориальных данных в двух группах, а также для оценки значимых различий между ними использовали тест χ2. Тест χ2 проводили после построения таблиц сопряженности.
Исследование одобрено этическим комитетом ФГБУ НМИЦАГП им. В.И. Кулакова Минздрава России.
Результаты исследования
Результат оценки клинико-анамнестических данных представлен в табл. 1. Материнский возраст варьировал от 21 до 40 лет, среднее значение составило 32,43±5,15 года, и значимо не различалось в обеих группах (р=0,4474). Также не выявлено какой-либо разницы при сравнении индекса массы тела, паритета, гинекологического анамнеза и числа предшествующих кесаревых сечений. Гестационный срок на момент исследования в обеих группах был сопоставим (р=0,3048) и составил 33,6±3,4 недель в первой и 32,3±3,2 недель во второй. Обращает на себя внимание различие в отношении распределения пациенток с патологией прикрепления плаценты. Так, в группе с placenta increta значительно чаще (85%) преобладал вариант центрального предлежания, в то время как в группе с placenta accretа центральное и краевое предлежание имело практически равномерное распределение (40 и 50% соответственно). Отношение шансов (ОШ) placenta increta при центральном типе составило 8,5 (95% ДИ 1,5; 49,6). По одному случаю как в первой, так и во второй группе диагностировано низкое прикрепление плаценты по передней стенке матки, что согласуется с ранними работами [7]. Клинико-анамнестическая характеристика пациенток с placenta percreta также представлена в табл. 1.
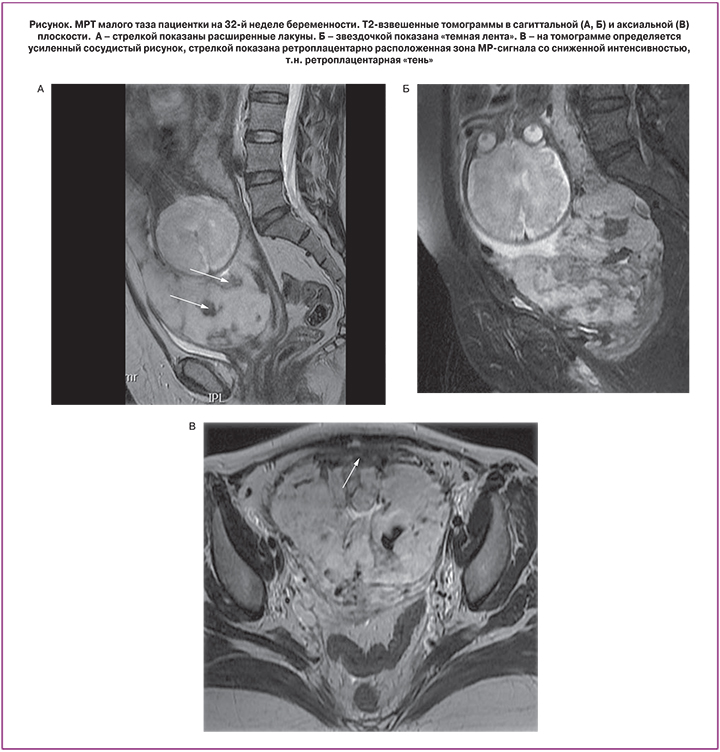
Непосредственный анализ характерных МР-признаков врастания плаценты показал, что абсолютно во всех случаях определялась неоднородность структуры плаценты наряду с усилением ее сосудистого рисунка (табл. 2). С одинаковой частотой (90%) определялась ретроплацентарная «тень» (рисунок). Однако в 1-й группе наиболее часто определялись единичные лакуны (70%), в то время как их множественный характер был представлены лишь в одном случае (10%), что имеет статистически значимую разницу по сравнению со 2-й группой, где характерную картину «швейцарского сыра» наблюдали в половине случаев (p=0,0321). ОШ placenta increta при выявлении множественных лакун составило 9,0 (95% ДИ 1,0; 85,0). Темные полосы в структуре плаценты в 5,7 раза чаще определялись также в группе с более глубокой степенью врастания плаценты (95% ДИ 1,0; 32,4). Стоит отметить, что одновременное сочетание данного признака с множественными лакунами и центральным предлежанием плаценты показал 100% специфичность в определении placenta increta и такой же высокий показатель характеризовал placenta accreta при полном исключении данных маркеров. Статистически не имели значимого различия такие признаки, как истончение миометрия (р=0,3006), выбухание стенки матки (р=0,2733), а также шеечно-треугольниковая сосудистая гиперплазия (0,7602). Отдельно стоит отметить, что абсолютно во всех случаях, в том числе с верифицированным вариантом placenta percreta, не выявлено хорошо визуализируемого прорастания плаценты в смежные с маткой органы.
Обсуждение результатов
МРТ является важным вспомогательным методом в диагностике врастания плаценты, применение которого неотъемлемо в ряде случаев. МРТ имеет огромный потенциал, поскольку данный метод обеспечивает больший контраст мягких тканей и позволяет оценить большую зону интереса по сравнению с ультразвуком. За последние годы проведено немало исследований, описывающих специфические маркеры врастания. Однако их целью в основном являлся поиск признаков, которые с максимальной диагностической ценностью могли определить данную патологию без акцента на морфологический субстрат. Даже в тех работах, где предпринимались попытки в определении того или иного варианта врастания, дизайн исследований включал серию случаев без статистической обработки и надлежащего гистологического исследования маточно-плацентарного комплекса. Хотя стоит все же отметить, что некоторыми авторами предпринимались попытки применения контрастирования гадолинием для выявления случаев placenta percreta [12, 13]. Однако безопасность применения подобной методики вызывает много вопросов. Так, в одной экспериментальной работе была выявлена задержка развития у крыс, а кривые кинетики контрастного препарата, используемые в качестве оценочного критерия, представляются сомнительными, поскольку их изменения зависят от значительного числа факторов. Мы считаем, что оценка параметров кровотока в плаценте с помощью МРТ перспективна при использовании технологии меченых артериальных спинов (ASL) либо ей подобной.
Маркеры, определяемые при МРТ, можно разделить на две группы. Первая подразумевает признаки увеличения кровотока в маточно-плацентарном комплексе. Усиленный сосудистый рисунок и плацентарная гетерогенность одинаково хорошо определяются при любом варианте врастания плаценты. Как отмечает A. Lax, важное место отводится степени проявления данной неоднородности структуры, так как мягкие или умеренные изменения могут наблюдаться и при нормальном ее прикреплении [4].
Наряду с этим у большинства исследуемых больных определялась изоинтенсивная, так называемая ретроплацентарная «тень» в проекции серозного покрова матки в непосредственном локусе врастания. Данный признак изначально определялся при УЗИ и обусловлен отсутствием миометрия и неоваскуляризацией между задней стенкой мочевого пузыря и передней стенкой матки [14]. На МРТ данный признак определяется как зона гипоинтенсивного МР-сигнала на Т2ВИ. С позиции эффективного междисциплинарного взаимодействия мы оставили название этого признака без изменений. Шеечно-треугольниковая гиперплазия является мало изученным признаком, и в данной работе не наблюдалось значимой разницы в группах. Другой критерий, показывающий выраженность сосудистого компонента – это наличие «темных лент», которые значительно чаще встречаются при placenta increta. Несмотря на то, что природа их происхождения до сих пор не раскрыта, высказываются предположения, что морфологический субстрат составляют отложения фибрина или участки фиброзной ткани, образовавшиеся на месте гематомы [15, 16]. Данное предположение согласуется с выявленной закономерностью и подтверждает патогенетически более агрессивный характер инвазии placenta increta по сравнению с accretа. Особого внимания заслуживают лакуны, которые также являются специфическим маркером врастания. Они формируются вторично за счет высокоскоростного кровотока из радиальных и аркуатных артерий (пиковая систолическая скорость часто >10 см/с) [17]. Их множественный характер проявляется по мере увеличения степени прорастания ворсин, что опять же подтверждает ранее высказанную теорию: чем сильнее выражены нарушения сосудистой гистоархитектоники, тем глубже инвазия плаценты.
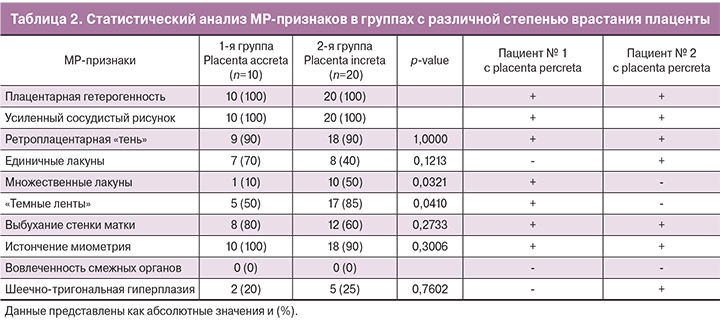
Другая группа признаков основывается на визуализации плацентарной ткани и миометрия и их взаимоотношения. При всех вариантах врастания наблюдалось истончение миометрия и стенки матки, которое, может носить вторичный характер за счет деградации межклеточного матрикса металлопротеиназами клеток трофобласта. Инвазивный рост плаценты и податливый рубец способствуют выбуханию нижнего сегмента матки, который также одинаково может быть представлен при всех изучаемых формах патологии прикрепления плаценты [18]. С. Maldjian и соавт. при анализе 4 случаев предположили, что фокальное истончение или прерывание контура миометрия характерно при placenta accreta/increta, в то время как наличие значительной ткани в толще миометрия и нерегулярность стенки мочевого пузыря являются признаками placenta percreta [19]. X. Chen и соавт. в своей работе 2017 года со схожей частотой определили «темные ленты» и истончение миометрия и при placenta accretа. Более того, они выделили собственную типологию выпячивания плаценты в зависимости от наличия искажения внешнего контура матки и наличия мостовидных сосудов, пересекающих серозный слой и плаценту в параметрий, что показало достоверное различие по сравнению с placenta percreta [20].
В настоящем исследовании у ряда пациенток на МРТ наблюдалась «изъеденность» контуров мочевого пузыря без четкой картины его вовлеченности. Более того, интраоперационно можно было видеть крупные сосуды между нижним сегментом матки и мочевым пузырем; однако даже в случае 4 резекций его стенки при гистологическом исследовании не удалось выявить ткани плаценты даже в серозной оболочке. В продолжение этого, у 2 пациенток с верифицированным диагнозом placenta percreta не наблюдалось вовлечения соседних с маткой органов, что также отмечал T.H. Teo в своей публикации [21]. Из всего этого можно заключить, что определение врастания плаценты per oculus, часто подменяющее морфологическое исследование в некоторых работах, является недопустимым.
Схожесть клинико-анамнестических данных в обеих группах исключают конфаундинг таких факторов, которым ранее отводилось особое место в диагностике. Однако особое внимание обращает на себя тот факт, что именно при центральном предлежании плаценты значительно чаще определялась placenta increta. Объяснение с позиции патогенеза является перспективой для последующих исследовательских работ. Можно выдвинуть гипотезу: менее оксигенированная область, расположенная максимально близко к внутреннему зеву с наиболее тонким слоем эндометрия, стимулирует пролиферацию вневорсинчатого трофобласта, тем самым увеличивая его «агрессию» в отношении дальнейшей инвазии.
Одним из ограничений данного исследования, является небольшое число наблюдений, особенно в группе с placenta percreta, что объясняется ее низкой частотой и увеличением срока набора материала, а также его ретроспективный дизайн.
Заключение
Медицинская практика все чаще сталкивается с различными вариантами нарушения прикрепления плаценты. Для корректировки хирургического плана и надлежащей подготовки мультидисциплинарной бригады к оперативному родоразрешению необходимо точное понимание глубины врастания плаценты. Наличие таких специфических признаков, как множественные сосудистые лакуны, плацентарные ленты, а также центральный тип предлежания позволяют предположить глубокую степень инвазии плаценты – placenta increta. Несомненно, данная проблема требует дальнейшего изучения, поиска диагностически значимых маркеров МРТ, создание алгоритма обследования, способного с высокой вероятностью определить степень врастания плаценты.



