Маточное кровотечение является достаточно распространенным осложнением послеродового периода и может возникать даже у пациенток без предрасполагающих факторов риска, являясь одной из основных причин материнской заболеваемости, в том числе в развитых странах. Большинство исследований по этой теме сосредоточено на разработке профилактических методик. Тем не менее, несмотря на то что все превентивные меры выполняются, не всегда удается избежать осложнения. Внезапность, массивность кровотечения, неконтролируемость и неэффективность проводимой консервативной терапии нередко становятся причинами потери репродуктивного органа с последующей инвалидизацией женщины [1–3].
Факторы риска послеродового кровотечения многогранны [4, 5]. Среди них выделяют: увеличение возраста матери (старше 35 лет) и паритета родов (более 6 в анамнезе), большое число предыдущих кесаревых сечений и малый временной промежуток абдоминального родоразрешения, многоплодие [6, 7].
Ряд авторов одной из ведущих причин развития массивного акушерского кровотечения считают аномальное прикрепление, врастание и отслойку плаценты [8–14], другие – атонию матки [15]. Также считается, что способствовать развитию массивной кровопотери могут разрывы матки и мягких тканей влагалища [16].
По мнению различных авторов, имеются определенные технические трудности выполнения гистерэктомии, которые во многом связаны со сложностью отсепаровки пузырно-маточной складки в экстремальных условиях продолжающегося кровотечения, риском травматизации мочеточника, мочевого пузыря, потери сосудистого пучка [17].
Поэтому, учитывая, что значительная часть гистерэктомий является непредсказуемой, для обеспечения безопасности пациентов в этих случаях необходимы быстрое решение и выбор метода остановки кровотечения. С этой целью в лечебных учреждениях должны быть созданы многодисциплинарные команды, которые улучшают результаты и способны справляться со сложными медицинскими и хирургическими осложнениями, возникающими после родов [18–20].
Цель исследования: усовершенствовать методику проведения послеродовой гистерэктомии при массивном послеродовом акушерском кровотечении на основе использования комплексного подхода, включающего методы хирургического гемостаза и применение вагинального и маточного катетеров Жуковского.
Материалы и методы
Исследование осуществлялось в Перинатальном центре БУЗ Омской области «Областная клиническая больница» за период с 2013 по 2020 гг. Под наблюдением находились 52 родильницы с массивным послеродовым кровотечением. В связи с неэффективностью проводимых консервативных методов остановки маточного кровотечения всем женщинам была выполнена гистерэктомия. Выделены две группы родильниц: 1-я – основная группа (n=23), 2-я – группа сравнения (n=29). Эффективность оценивалась по 2 критериям: объем кровопотери и объем потребовавшейся трансфузионной терапии.
В основной группе после родоразрешения через естественные родовые пути тактика включала следующие этапы: внутривенное введение утеротоников, ручное обследование полости матки, установка маточного катетера в полость матки с последующим его заполнением физиологическим раствором; затем, используя специальный направляющий проводник, проводилась установка вагинального катетера, который также заполнялся физиологическим раствором в объеме 180 мл (рис. 1); если желаемый гемостатический эффект не достигался, то на фоне уже установленных катетеров осуществлялась лапаротомия с последующей гистерэктомий.
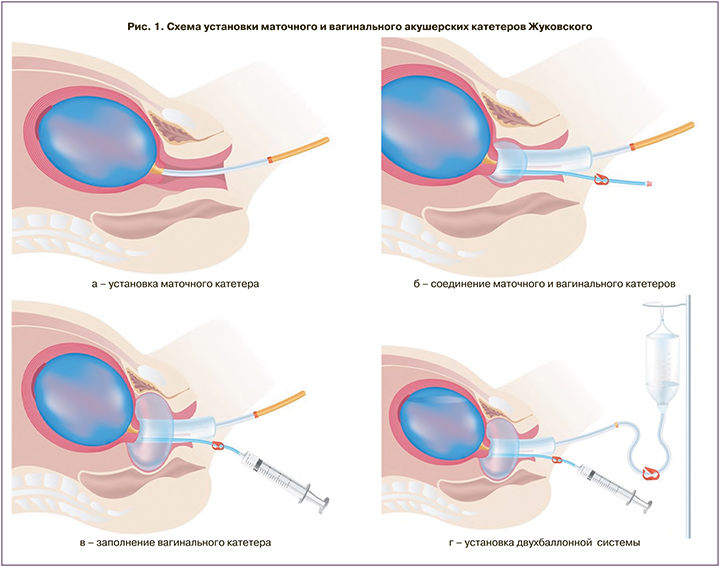
После кесарева сечения в основной группе сразу же в полость матки устанавливался и заполнялся физиологическим раствором маточный катетер, затем к нему с помощью направляющего проводника подводился вагинальный катетер, который также заполнялся физиологическим раствором в объеме 180 мл. Последующая тактика включала комбинацию хирургических кровеостанавливающих методик: двустороннюю перевязку нисходящей ветви маточной артерии, дополненную наложением гемостатического наружно-маточного надплацентарного сборочного шва. В случае отсутствия гемостатического эффекта и развития неконтролируемого кровотечения проводилась гистерэктомия. Во всех случаях при удалении матки проводилось отсечение связочного аппарата, после подхода к влагалищному своду удалялся маточный катетер, и гистерэктомия выполнялась на установленном вагинальном катетере, который находился во влагалище в течение 12–14 ч после окончания операции (рис. 2).
В группе сравнения применялась традиционная тактика, которая включала поэтапно проводимые гемостатические методики: ручное обследование, для уменьшения объема кровопотери применяли тампонаду матки с использованием гемостатического бинта (рис. 3), при отсутствии эффекта – гистерэктомию. Во время трансфузионной терапии вводили свежезамороженную плазму, эритроцитарную массу, тромбоконцентрат, ингибиторы протеаз.

Протокол клинического исследования одобрен локальным Этическим комитетом ОмГМУ (№ 104 от 14.11.2013 г.).
Статистический анализ
При статистическом анализе использовались следующие программы: SAS 9.2, STATISTICA 10 и SPSS-20. Для непрерывных нормально распределенных переменных вычислялись среднее значение (M), стандартное отклонение (SD), при сравнении двух групп использовался t-критерий. Значимость рассчитывалась с учетом критического значения, p<0,05. Для сравнения групп по частоте продолжающегося кровотечения после гистерэктомии рассчитывался показатель относительного риска с 95% доверительным интервалом (ДИ) с использованием таблиц сопряженности.
Результаты
Средний возраст родильниц, включенных в исследование (n=52), составил 30,1 (5,2) года. Женщины обеих групп были сопоставимы по возрасту, паритету беременных, по причинам кровотечения. Среди них повторнородящими были 33/52 (63,5%) пациенток, первородящими – 7/52 (13,5%), многорожавшими – 12/52 (23,1%) женщин. Акушерские кровотечения, послужившие причиной выполнения гистерэктомии, после самопроизвольных родов имели место у 9/52 (17,3%) пациенток, интраоперационные – у 16/52 (30,8%), после кесарева сечения –
у 27/52 (51,9%) родильниц. При оценке показаний к кесареву сечению у женщин с гистерэктомией ведущим было предлежание плаценты – у 26/52 (50,0%) беременных; на втором месте – отслойка плаценты – у 13/52 (25,0%); затем неполноценный рубец на матке – у 12/52 (23,1%); тяжелая экстрагенитальная патология – у 9/52 (17,3%); тяжелая преэклампсия – у 8/52 (15,4%); миома матки больших размеров – у 7/52 (13,5%) и 3/52 (5,8%) пациенток имели многоплодную беременность (табл. 1). При этом оказалось, что у 26/52 (50,0%) имело место сочетание показаний к выполнению кесарева сечения.
В группе исследуемых наиболее частой причиной послеродового акушерского кровотечения, послужившего поводом для гистерэктомии, у 25/52 (48,1%) родильниц явилось врастание плаценты, у 17/52 (32,7%) – атония матки, у 8/52 (15,4) – маточно-плацентарная апоплексия, связанная с отслойкой плаценты, и у 2/52 (3,8%) женщин имела место эмболия амниотической жидкостью (табл. 2). Таким образом, ведущими причинами акушерских кровотечений явились морфологические изменения структуры миометрия и нарушения его сократительной деятельности.
При дальнейшем обследовании нами была проведена оценка объема общей кровопотери, изменения гематологических показателей, объема переливаемой плазмы и гемотрансфузии в группах. При оценке объема кровопотери выявлено, что общий объем кровопотери в группе сравнения оказался в 1,3 раза больше – 3050 (850) мл, чем в основной группе, – 2350 (500) мл (р<0,001).
По нашему мнению, определенный интерес представляет оценка объема общей кровопотери в зависимости от паритета родов. Так, у многорожавших женщин максимальная кровопотеря не превышала 3500 мл, что было значимо меньше, чем у первородящих и повторнородящих пациенток, у которых общая кровопотеря достигала 5000 мл (р=0,021). Данный факт, очевидно, связан с большим количеством методов консервативной остановки кровотечения, что приводило к более позднему по времени переходу к органоуносящей операции.
Объем и состав инфузионных средств существенно отличались в исследуемых группах. Во 2-й группе в среднем было введено 1362,0 (333,0) мл свежезамороженной плазмы, в отличие (р<0,001) от 1-й группы – 953,0 (268,4) мл. Объем введенной эритроцитарной массы во 2-й группе составил 1004,1 (157,9) мл, что было значимо больше (р<0,001), чем в 1-й группе – 707,7 (132,0) мл. При изучении изменений гематологических показателей не выявлено статистически значимых различий в группах до и после оперативного вмешательства (табл. 3).

В 7 случаях после проведенной гистерэктомии имело место продолжающиеся кровотечение, которое потребовало релапаротомии. В 1-й группе (в 2 случаях) оно было связано с коагулопатическим кровотечением из зоны операционной раны; была выполнена тампонада малого таза марлевыми тампонами. Во 2-й группе было 5 релапаротомий за счет продолжающегося кровотечения из сосудов параметрия с образованием гематом; проводился дополнительный гемостаз сосудов малого таза с последующей тампонадой; в послеоперационном периоде удаление тампонов выполнялось на 3-и сутки послеоперационного периода с благоприятным исходом. Во всех случаях оперативные вмешательства проводились на фоне установленного вагинального катетера, что позволяло улучшить технические возможности выполнения операции, и он был оставлен на 12 ч.
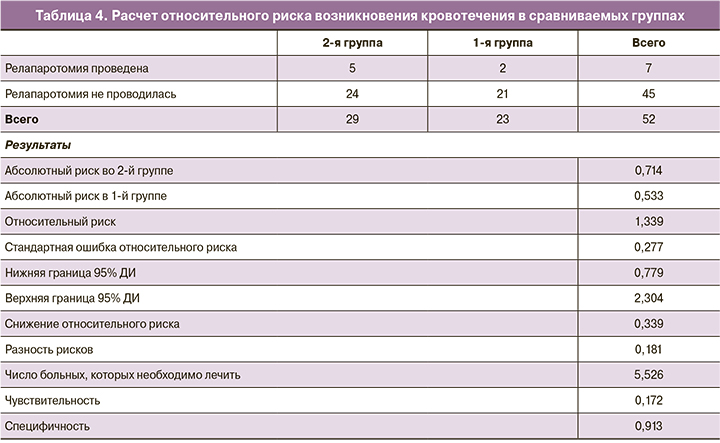
Для оценки эффективности проведения гистерэктомии на фоне установленных маточного и вагинального катетеров Жуковского был проведен расчет относительного риска возникновения кровотечения в сравниваемых группах. Оказалось, что риск повторного кровотечения в 1-й группе – 0,533 ниже, чем во 2-й – 0,714. Относительный риск – 1,339 (95% ДИ 0,779–2,304), что не является статистически значимым (табл. 4).
Обсуждение
Проведенное нами исследование показало, что основной причиной развития массивных послеродовых кровотечений являются морфологические изменения структуры миометрия, связанные с врастанием плаценты (48,08%) либо обусловленные отслойкой плаценты (15,38%). Другой причиной развития патологии послеродового периода является нарушение сократительной деятельности нижнего сегмента при атонии матки (32,69%), обусловленной многоплодием, несостоятельным рубцом на матке. В этих ситуациях консервативные мероприятия не всегда эффективны, и ради спасения жизни родильницы возникает необходимость выполнения гистерэктомии, что не противоречит данным других авторов [21–24].
Послеродовая гистерэктомия – это сложное в техническом плане оперативное вмешательство, при котором важное значение для положительного результата выполняемой операции имеют знание анатомии малого таза, сосудистых сплетений забрюшинного пространства, навыки хирургической техники, включая специальные приемы гемостаза и рассечения, и они должны быть индивидуализированы [25, 26]. Особое значение также имеет снижение объема наружной кровопотери. Ряд авторов предлагают для уменьшения наружной кровопотери установку маточного катетера в сочетании с компрессионными швами; однако при выполнении гистерэктомии возможен выход маточного катетера из полости матки [27, 28]. Дополнительное введение вагинального катетера позволяет обеспечить стабильность маточному катетеру в полости матки. Кроме того, максимально высокая его постановка во влагалище препятствует экспульсии маточного катетера, тем самым обеспечивая уменьшение объема наружной кровопотери за счет межбаллонной компрессии маточным и вагинальным катетерами нижнего маточного сегмента [29].
По мнению Dogan O. et al. (2017), при акушерском кровотечении возникают трудности в выполнении гистерэктомии, в частности, в определении реальной границы шейки матки после вагинальных родов. Авторы предлагают использовать 2 атравматических кольцевых щипца на переднюю и заднюю стороны шейки матки во время предоперационного вагинального исследования [30]. В то же время установленный вагинальный катетер позволяет определить границы влагалищных сводов, в техническом плане предотвращает сползание стенки культи влагалища во время отсечения матки, что имеет значение в снижении кровопотери.
Установленный вагинальный катетер оказывает механическое давление на бассейны a. uterinae, a. vaginalis, различные ветви a. int. pudendalis, позволяя предотвратить риск кровотечения в параметральной клетчатке, образования гематом малого таза, обуславливая тем самым благоприятный исход послеродовой гистерэктомии. Поэтому в случаях повторного кровотечения после гистерэктомии оперативные вмешательства необходимо проводить на установленном вагинальном катетере.
Заключение
Таким образом, основными причинами массивных неконтролируемых акушерских кровотечений являются: в 48,08% случаев – врастание плаценты, в 32,69% – атония матки, в 15,38% – маточно-плацентарная апоплексия, связанная с отслойкой плаценты, и у 3,85% женщин имела место эмболия амниотической жидкостью.
Применение комплексного подхода, включающего методы хирургического гемостаза (перевязка нисходящей ветви маточной артерии, надплацентарный гемостатический сборочный шов на матке) с использованием вагинального и маточного катетеров Жуковского, позволяет уменьшить объем общей кровопотери в 1,3 раза, снизить объем переливаемой свежезамороженной плазмы в 1,4 раза, эритроцитарной массы – в 1,4 раза.



