Внутриматочные синехии (ВМС) до настоящего времени остаются одной из нерешенных проблем в гинекологии. По данным метаанализа, выявлена тенденция к росту количества пациенток с ВМС [1-6]. Это явление связывают с увеличением количества оперативных родов и с внедрением активной внутри- маточной хирургии. Низкая эффективность лечения ВМС связана с несвоевременной диагностикой сращений при асимптомном течении на ранних стадиях процесса. Результаты исследований [2, 3, 5, 7] показали, что это затрудняет хирургическую коррекцию и ухудшает репродуктивный прогноз. Последующие, более поздние интервенции могут быть сопряжены с повышенным риском хирургических осложнений и рецидивов. Hooker A.B. et al. (2021) [7]; Vancaillie T. et al. (2020) [8] отмечают, что перед хирургическим лечением количество диагностированных ВМС, сформировавших III-V степени облитерации, превалирует над количеством выявленных случаев облитерации I-II степени (классификация ВМС Европейского общества гинекологической эндоскопии). Это, в свою очередь, ухудшает прогноз относительно эффективности хирургического восстановления топографии полости матки, а также эндометрия с последующим улучшением его функциональной активности.
В доступной литературе высокую информативность трехмерной эхографии отмечают при изменении топографии полости матки, связанной с такими нозологиями, как миома матки, аденомиоз, гиперпластический процесс эндометрия [9, 10]. Однако трехмерная визуализация в диагностике ВМС находит отражение в единичных публикациях [11, 12].
Цель исследования — повышение качества диагностики и внедрение трехмерной эхографии в алгоритм обследования пациенток с ВМС.
Материалы и методы
Нами были обследованы 79 пациенток с подозрением на ВМС, поступивших в гинекологическое отделение ГБУЗ ГКБ №31 ДЗМ. В контрольную группу вошли 20 здоровых женщин, обратившихся в консультативное отделение для профилактического осмотра. По окончательно установленному диагнозу проанализированы эхограммы 57 пациенток с ВМС, 22 пациенток — с гипоплазией эндометрия.
Возраст пациенток колебался от 24 до 45 лет, составив в среднем 31,5±2,4 года.
Критериями включения в исследование явились: возраст до 45 лет, подозрение на наличие ВМС. Критериями исключения стали: возраст старше 46 лет, состояние после тотальной или частичной гистерорезекции эндометрия по поводу различных заболеваний эндометрия и миометрия, онкопатология органов репродуктивной системы, синдром поликистозных яичников.
У 64 пациенток были выявлены жалобы на различные нарушения менструального цикла. Аменорея диагностирована у 9 обследованных, аномальные маточные кровотечения имели место у 19, гипо- менструальный синдром — y 21, альгодисмено- рея — у 15. Каждую третью пациентку беспокоил вопрос фертильности.
В анамнезе большинства обследованных были те или иные перенесенные оперативные вмешательства на органах малого таза (табл. 1).
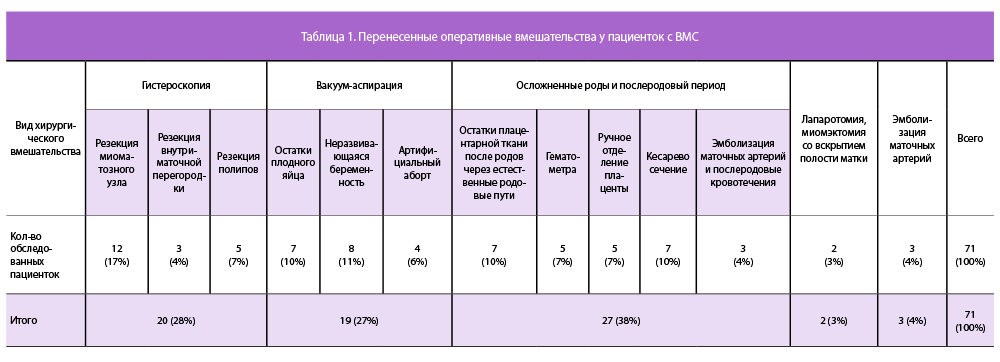
Важно отметить, что лишь у 8/79 женщин не было указаний на перенесенные оперативные вмешательства на органах малого таза.
У 27 пациенток в анамнезе были выявлены воспалительные предикторы ВМС: из них острый саль- пингоофорит перенесли 9 пациенток, эндомиометрит — 18, из них в послеродовом периоде — 8.
Пациентки были обследованы по стандартному клинико-лабораторному плану для поступления в стационар.
Алгоритм ультразвукового исследования (УЗИ) включал 4 этапа. На 1-м этапе пациенткам на 5-7-й день цикла или вне зависимости от цикла при его отсутствии проводился стандартный двухмерный ультразвуковой скрининг (2О-УЗИ) с прицельной оценкой всех доступных параметров эндометрия. Полученную информацию мы дополняли возможностями трехмерной эхографии (3О-УЗИ). В случае возникновения подозрения на облитерацию полости матки III—V степени проводилось дополнительное
УЗИ на 19-22-й день менструального цикла для оценки состояния и объема эндометрия. При получении фронтального среза (ФС) мы использовали функции изменения контрастности изображения (комбинацию настроек контрастности изображения (HI, SRI CRI или различные автоматические варианты Render Mode, режим поверхностного сканирования с комбинацией минимальной/максимальной интенсивности, а также функцию VCI). При получении адекватного ФС мы в обязательном порядке использовали режим ультразвуковой томографии TUI (с различной заданной толщиной среза от 0,5 до 2,5 мм). Для оценки объема эндометрия (V энд) применялся автоматический расчет программой Vocal.
Следующим этапом становилось проведение минимально инвазивной процедуры в виде контрастирования полости 2П/3П-гистеросальпингографии (ГСГ). Для получения контрастного изображения и более четкой оценки деформации полости матки мы проводили инверсию изображения. Техническим ограничением контрастирования полости матки могла стать грубая облитерация в проекции внутреннего зева. Контрастирование полости проводилось при помощи стерильного физиологического раствора с использованием баллонных катетеров диаметром 5—7FR для ГСГ. Подача контраста — при помощи эндомата Hamou (Karl Storz) с заданными параметрами скорости и давления (V=50—100 мл/мин, P=100—120 мм рт.ст.) с возможностью их корректировки. Все изображения сохранялись для последующей offline-обработки. Результаты предоперационного 2D- и 3И-УЗИ/ГСГ мы интерпретировали на основе системы классификации ВМС Европейского общества гинекологической эндоскопии [13, 14].
3-й этап — интраоперационная ультразвуковая навигация при проведении внутриматочной хирургии. Все УЗИ органов малого таза проводились с использованием аппарата Canon Aplio 500 с использованием внутриполостного трехмерного трансдьюсера.
На 4-м этапе мы оценивали эффективность проведенного лечения.
Все полученные данные были сопоставлены с результатами гистероскопии и этапами разделения ВМС.
Результаты и обсуждение
Анализ эхограмм показал, что заподозрить наличие ВМС возможно на основании стандартных выявленных двухмерных эхо-критериев [15].
Как видно из данных таблицы 2, чувствительность методики достаточно низкая, что коррелирует с общедоступными данными [16, 17]. При оценке критерия «соответствие М-эхо фазе менструального цикла» и «прерывистый характер М-эхо» диагноз ВМС не был подтвержден при гистероскопии у 22/79 пациенток, у них была диагностирована гипоплазия эндометрия. У 3/8 пациенток с I степенью и 4/11 пациенток со II степенью облитерации единичные, тонкие, пленчатые синехии не отображались при эхографии. По данным гистероскопии нами были выявлены единичные и множественные пленчатые сращения в средней трети матки (л=2), синехии в нижней трети полости матки (и=3) и в области устьев маточных труб (и=2). Применение офисной гистероскопии как золотого стандарта в диагностике ВМС давно обсуждается специалистами [18, 19]. Данный метод позволяет адекватно визуализировать полость матки в режиме «real time», что дает возможность оценить архитектонику полости матки, ход и характер септ, состояние эндометрия лишь при I—II степенях облитерации. Но даже в данных случаях зачастую приходится прибегать к интраоперационной ультразвуковой навигации ввиду отсутствия топографических ориентиров. Однако более существенная облитерация полости матки является ограничением для адекватного осмотра по причине отсутствия полной инсуффляции полости, что требует применения стандартных гистероскопических методик.
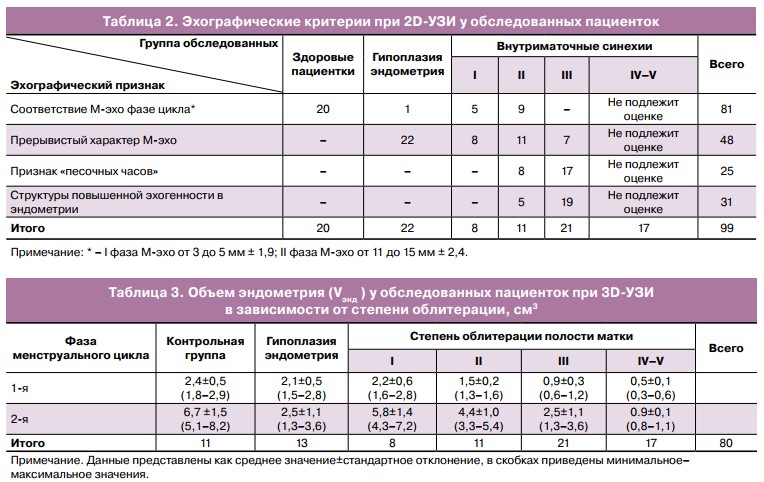
2D-Y3H позволило заподозрить наличие ВМС на основании представленных эхографических критериев у 49 женщин из 57. Однако на основании 2D-Y3H не представилось возможным получить полную информацию о степени облитерации, измененной архитектонике, направлении и характере септ у каждой второй пациентки с I—II степенью и у всех — с III степенью облитерации полости матки. У пациенток с выраженным спаечным процессом 2D-Y3H позволило заподозрить наличие IV—V степени облитерации на основании невозможности интерпретировать указанные выше эхографические признаки.
Повысить чувствительность и специфичность методики нам позволило двухмерное контрастирование полости матки, что коррелирует с данными группы ученых [16, 20], проводивших исследования, по результатам которых было установлено, что метод двухмерной ГСГ, в сравнении с гистероскопией, имеет высокую чувствительность (75—81%), специфичность метода составляет 80%. Однако данный метод не дает информации об архитектонике септ и степени облитерации полости матки, что не позволяет снизить операционные риски.
Применение трехмерной эхографии остается дис- кутабельным ввиду малого количества работ [12, 21] и неизученности тематики. По нашим данным, трехмерная визуализация имеет иной спектр расширенных эхографических критериев, основанных на использовании дополнительных опций.
Получение среза во фронтальной плоскости (ФП) позволило оценить форму полости матки и ее архитектонику; визуализировать деформацию полости матки за счет эхографического признака, обозначенного нами как «мышечная инвагинация» в точках фиксации септ (и=15), стеноза в области устьев (и=10), а также облитерации на уровне средней и нижней трети цервикального канала (и=5) и на уровне внутреннего зева (и=4). Мы получили дополнительные эхографические данные, которые не фиксировались при продольном и поперечном срезах, а именно: визуализация разнонаправленных септ боковых контрлатеральных стенок, сужающих полость матки, с оценкой их толщины и структуры (и=15), боковых стенок и дна матки (и=12) (рис. 1).

Режим МПР позволил нам получить виртуальную трехмерную модель полости матки благодаря последовательной обработке срезов трех взаимно перпендикулярных плоскостей (рис. 2).

Экскурсия контрольной метки в сканах трех ортогональных проекций дала информацию о месте
фиксации септ в области устьев маточных труб (и=8), перешейка (и=4), которые были не диагностированы при 20-УЗИ.
Режим ультразвуковой томографии (TUI) дает возможность получить эхограммы с заданным шагом, по качеству сопоставимые со срезами магнитно-резонансной томографии. На основании полученных данных мы оценили уровень и протяженность максимального сращения полости по продольной оси матки у пациенток с III—IV степенью облитерации (и=10) (рис. 3).
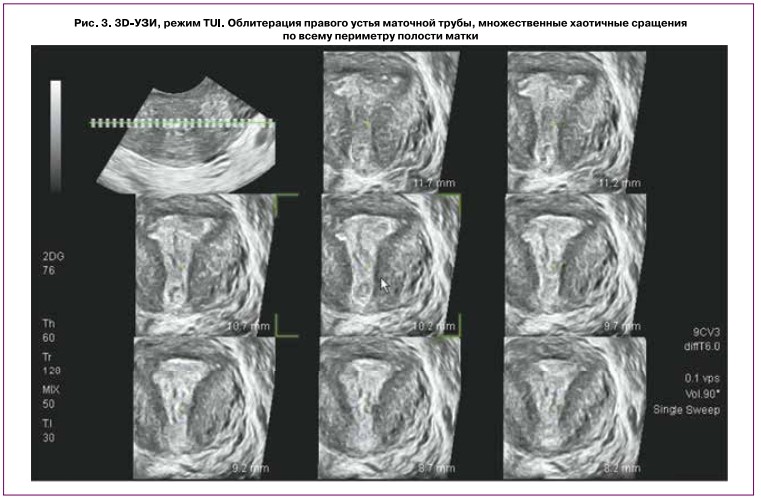
Важно отметить, что эти данные определили интраоперационную навигацию, направление и глубину продвижения рассекающих инструментов у пациенток с плотными линейными сращениями по продольной оси (рис. 4).

Режим Omni-view с автоматическим ускоренным построением ФП по контуру полигональной навигационной линии дает возможность получить фактическую трехмерную модель полости, измененную ВМС, и более достоверно дифференцировать степень облитерации. Данная информация особенно важна для хирургов, не владеющих навыком оценки эхограмм (рис. 5).
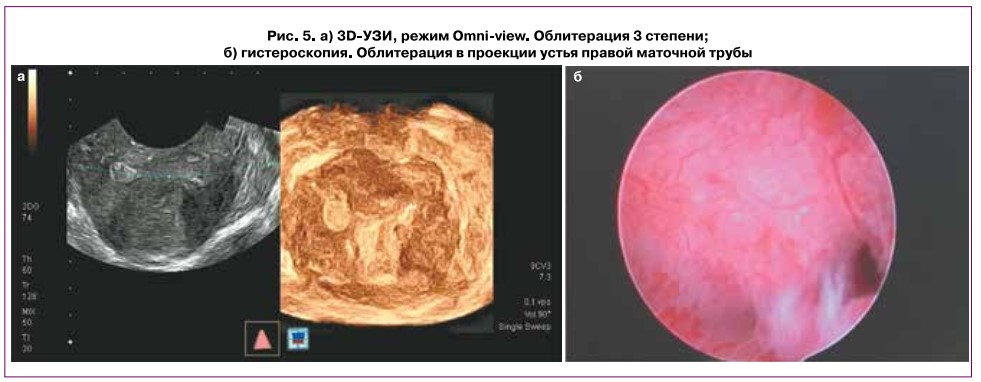
На основании данных реконструкции можно судить об уровне и степени облитерации. У пациенток с I и II степенью облитерации полость матки имела треугольную форму (и=19). У 4 пациенток с III степенью и у 6 пациенток с IV степенью облитерации полость матки имела полигональную форму, а у обследованных с V степенью и оставшихся пациенток с IV степенью облитерации реконструкция полости матки была невозможна, так как она визуализировалась несколькими фрагментированными полостями малых размеров.
Оценка объема эндометрия (Уэнд) функцией Vocal достоверно указывала на диффузное изменение
функционального слоя эндометрия при III—IV степени облитерации. При I—II степени облитерации V соответствовал нормативным или сниженным до уровня показателям гипоплазии эндометрия как в фазу секреции, так и в фазу пролиферации. Как видно из данных таблицы 3, V при I—II степени облитерации полости матки достоверно не отличался от нормативных показателей в 1-ю фазу менструального цикла. Существенных эхографических различий в объеме эндометрия у пациенток с гипоплазией эндометрия и I—II степенью облитерации также обнаружено не было. В данном случае заподозрить наличие облитерации полости матки на основании измененного V мы могли только при проведении УЗИ в динамике.
Мы также оценили расширенные возможности 2D/3D-TCT, улучшающие диагностику за счет дополнительного акустического окна, упрощающего оценку базального контура. Получены дополнительные изменения в эндометрии: выпадение функционального слоя из пролиферации без явных признаков септ; данный признак был выявлен у 18/22 пациенток при отсутствии ВМС и при выявлении отсутствующего функционального слоя как в 1-й, так и во 2-й фазе цикла. У всех пациенток с «тонким эндометрием» данные гистероскопии подтвердили отсутствие ВМС.
В точках фиксации септ размерами 2—3 мм были выявлены плотные ВМС, толщина которых не пре
вышала 1 мм и не приводила к изменению внутреннего контура полости. Данный признак имеет более детальную визуализацию во ФС. Прерывистый характер М-эхо повторял признак «песочных часов» благодаря накоплению контраста в ограниченных септами полостях и был представлен более наглядно при 3D-rcT (рис. 6).

Значимым достоинством 2D/3D-rCT является визуализация разнонаправленных септ. Затруднения контрастирования появляются лишь при локализации ВМС в нижней трети из-за невозможности установки катетера. К достоинствам ГСГ с использованием эндомата мы отнесли возможность дополнительной оценки технических опций, таких как автоматические изменения скорости и подачи контраста из-за облитерации.
У пациенток с ВМС в нижней трети и IV—V степенью автоматическая подача контраста невозможна или затруднена из-за обширной рубцовой деформации,
препятствующей адекватной инсуффляции. При отсутствии возможности контрастирования (IV—V степень) основополагающими данными были признаки 30-УЗИ.
У пациенток с I—II степенью облитерации отмечалось снижение скорости подачи контраста, а также снижение давления эндомата. У части пациенток инсуффляция полости матки носила неполный характер в виду имеющихся единичных грубых септ, что также не давало полного представления об измененной топографии полости матки.
Рассматривая вопрос об ультразвуковой интраоперационной навигации [22] при проведении внутриматочной хирургии, считаем целесообразным проведение трансректального сканирования. Интраоперационная гидрометра (частичная или все более прогрессирующая) обеспечивает получение
более полной информации об архитектонике полости матки с учетом использования опций 3D-Y3H.
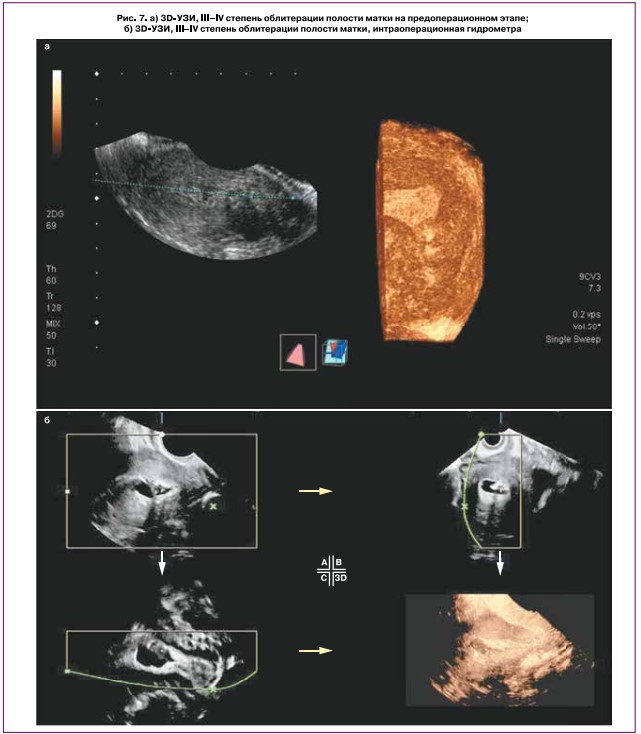
При сопоставлении возможностей визуального ряда гистероскопии [18, 23] и 3D-У3И мы получали наиболее полную информацию об архитектонике ВМС, особенно при облитерации III—IV степени по данным 3D-Y3H. Виртуальная объемная модель визуализации полости матки при 3D-Y3H, в отличие от туннельного видения полости при гистероскопии, позволила определить топографические ориентиры для выполнения безопасного хирургического восстановления нормальной топографии полости матки (рис. 7).
Заключение
ВМС у пациенток репродуктивного периода являются патологией, развитие которой в настоящее время зависит не только от инфекционного фактора, но и от возросшего количества ятрогенных вмешательств, связанных с внутриматочной хирургией: ручное отделение плаценты (7%), эмболиза
ция маточных артерий по поводу послеродового кровотечения (4%), трансцервикальная резекция миоматозного узла (17%), внутриматочной перегородки (4%), внутриматочные вмешательства по поводу беременности и другие (68%). Проведение хирургического лечения с целью восстановления нормальной топографии полости матки и функции эндометрия требует высокой квалификации хирурга, а также сопряжено с высоким риском интраоперационных осложнений, особенно при облитерации III—V степени.
Полученные данные эхографических исследований на пред- и интраоперационных этапах, дополненные 3D-Y3H и 3D-TGT, а также выявленные эхографические критерии ВМС дали наиболее ценную информацию о степени облитерации полости матки и архитектоники септ.
Внедрение трехмерной эхографии и интраоперационной навигации в диагностический алгоритм ВМС позволяет снизить хирургические риски интраоперационной реконструкции полости матки и оценить течение послеоперационного периода для своевременного предотвращения рецидивирования спаечного процесса.
На основании полученных данных считаем необходимым дополнить состав операционной бригады врачом ультразвуковой диагностики. Это позволит снизить риски перфорации и объем хирургической травмы у пациенток репродуктивного периода во время хирургического адгезиолизиса.



