Проблема максимально эффективного лечения тубоовариальных воспалительных образований на протяжении многих лет остается в центре внимания как врачей акушеров-гинекологов, так и смежных специалистов – хирургов, клинических фармакологов, врачей ультразвуковой диагностики. И если вопросы этиологии и варианты патогенеза достаточно однозначно трактуются исследователями настоящей проблемы [1, 2], то объем и методики хирургических пособий остаются весьма дискуссионными [3, 4], особенно на фоне активного внедрения деэскалационных режимов эмпирической антибактериальной терапии [5–8], являющейся весьма агрессивным неблагоприятным фактором воздействия на динамически изменяющиеся кишечный и вагинальный микробиоценозы [9–12]. Особую значимость в проблеме адекватного лечения деструктивных воспалительных придатковых опухолей, сочетающихся с доброкачественными гиперпластическими заболеваниями тела матки, придают и описываемые многими авторами гипотетические и доказанные механизмы участия дисбиотических поражений репродуктивных биоценозов как в инициации, так и в последующих стадиях патогенеза воспалительных заболеваний органов малого таза, миомы матки, аденомиоза и эндометриальных гиперплазий [13–18]. Имеющиеся убедительные данные об эффективности симбиотических препаратов в профилактике осложнений у пациентов после абдоминальных хирургических вмешательств [2, 19] позволяют рассматривать данные препараты как неотъемлемую часть медикаментозного обеспечения в комплексном лечении пациенток с деструктивными воспалительными и гиперпластическими заболеваниями матки и ее придатков.
Целью настоящего исследования стало улучшение результатов лечения больных с гнойно-деструктивными воспалительными тубоовариальными опухолями, сочетающимися с доброкачественными гиперпластическими процессами тела матки.
Для реализации намеченной цели перед работой были поставлены следующие задачи:
- Выявить частоту сочетанного поражения внутренних гениталий у женщин с тубоовариальными гнойно-деструктивными опухолями и доброкачественными гиперпластическими процессами тела матки;
- Установить наличие дисбиотических вагинальных поражений у данной группы пациенток;
- Оценить эффективность модифицированной двухэтапной схемы коррекции вагинального дисбиоза в исследуемой группе больных в послеоперационном периоде с применением локального введения молочной кислоты на полиэтиленоксидной основе.
Материал и методы исследования
Проведено проспективное неконтролируемое исследование в параллельных группах у 40 пациенток, перенесших хирургическое лечение по поводу деструктивных вариантов тубоовариальных воспалительных опухолей. На первом этапе, в послеоперационном периоде, назначали интравагинально препарат молочной кислоты. На втором этапе исследования проводили ретроспективный анализ историй болезни пациенток с рандомизацией в 2 подгруппы по признаку сочетанности воспалительных объемных придатковых образований с доброкачественными гиперпластическими заболеваниями тела матки (миома, аденомиоз, гиперпластические процессы эндометрия) и динамической оценкой вагинального биоценоза до хирургического лечения, перед выпиской из стационара (на 10–11-е сутки) и через месяц после операции. В подгруппу А (n=26) отнесены пациентки с изолированными гнойно-деструктивными воспалительными опухолями придатков матки, в подгруппу Б (n=14) – в сочетании с доброкачественными гиперпластическими заболеваниями тела матки.
Традиционно для коррекции вагинальных дисбиозов используется двухэтапная методика, предполагающая изначально элиминацию патологического компонента биоценоза, с последующим назначением про- и/или пребиотических препаратов [10], понимая под последними субстанции немикробного происхождения, способные оказывать позитивный эффект на организм хозяина через селективную стимуляцию роста или усиления метаболической активности нормальной микрофлоры [20, 21].
Однако, учитывая необходимость и обоснованность антибактериальной терапии (с учетом основного заболевания) у женщин исследуемой группы и возможное негативное ее влияние на прогнозируемую эффективность лекарственных средств, содержащих бактериальные культуры при условии продолжающегося в послеоперационном периоде системного назначения антимикробных препаратов, двухэтапная схема коррекции вагинального дисбиоза была оптимизирована путем одновременного проведения элиминационной терапии (системное применение антибактериальных препаратов в эмпирическом режиме) и использования одного из наиболее изученных ранее препаратов фемилекс [9] – молочной кислоты 100 мг, в суппозиториях на основе полиэтиленоксидов. Интравагинальное введение препарата начинали со 2-х суток послеоперационного периода и продолжали в течение 10 дней.
В качестве стартовой антибактериальной терапии все пациентки исследуемой группы получали парентерально цефтриаксон 2,0 г в сутки путем внутривенной инфузии в течение 7 дней в послеоперационном периоде. Оценку состояния вагинального биоценоза проводили трехкратно (в момент поступления, непосредственно перед выпиской и через месяц после оперативного лечения), согласно классификации Е.Ф. Кира (2012). Кроме того, в предоперационном периоде и интраоперационно проводили бактериологическую оценку отделяемого влагалища и содержимого деструктивного придаткового образования. Материал забирали в герметичную транспортную систему «Isvasive sterile EUROTUBO Collection swab Deltalab 08191 Rubi» (Spain). Из транспортной среды не позднее чем через 2 часа после взятия материала делали высевы в чашки Петри.
Результаты исследования и их обсуждение
В результате проведенного исследования выявлено, что современными особенностями течения воспалительных деструктивных опухолей придатков матки являются: увеличение числа пациенток раннего репродуктивного возраста (12,5%); стабильно высокая частота пациенток старше 35 лет (87,5%); относительно высокая частота пациенток, использовавших внутриматочную контрацепцию в анамнезе (77,5%); высокий процент женщин с отягощенным инфекционно-воспалительным гинекологическим анамнезом (хронический аднексит, хроническая урогенитальная инфекция) – 47,5% случаев. Отмечена стабильно высокая частота преимущественного поражения маточных труб (87,5%) и сочетанных равноценных билатеральных деструктивных изменений трубы и яичника (77,5%); невысокая частота преимущественного поражения яичника (7,5%) на фоне стабильно высокой частоты сопутствующей генитальной патологии, требующей расширения объема операции (миома матки, аденомиоз, оментит, аппендицит, ретенционные образования второго яичника, сигмоидит), что в целом соответствует результатам проведенных ранее исследований [2, 4]. По экстренным показаниям прооперированы 45% пациенток, в срочно-отсроченном порядке выполнено 55% полостных операций после проведения комплексного клинико-лабораторного обследования и стартовой эмпирической антибактериальной терапии. Констатирована стабильно высокая частота сочетанных хирургических пособий – аппендэктомии и резекции большого сальника (по 12,5% случаев), достаточно эффективный хирургический доступ к тазовым органам при выраженном спаечном процессе в брюшной полости (50% случаев).
На основании анализа данных, полученных в ходе проведенной работы, следует отметить увеличение количества операций, связанных с утратой не только репродуктивной, но и менструальной функции (гистерэктомии, билатеральное удаление придатков матки), что является достаточно тревожным фактом, особенно с учетом увеличения количества пациенток раннего репродуктивного возраста.
При посевах из цервикального канала выявлены грамположительные возбудители в 45% случаев, грамотрицательные – в 55%. Из грамотрицательных бактерий лидирующими были Escherichia coli (15,7%), Klebsiella (11,8%), Citobacter (7,84%). Достаточно редко встречались Cedecea ssp. (1,96%), Neisseria ssp. (1,96%) и Kluyvera ascorbata (1,96%). Из грамположительных лидирующее место у Staphylococcus aureus (19,6%), Staphylococcus ssp.(11,8%), редко – Micrococcus (1,96%) и Streptococcus ssp. (1,96%). В посевах из деструктивно-воспалительных придатковых образований частота грамположительной и грамотрицательной микрофлоры была идентичной (по 50% случаев). Из грамотрицательных микроорганизмов лидировали Escherichia coli (25%) и Klebsiella ssp. (6,82%). Редко встречались Citobacter (2,27%), Kocuria (2,27%) и Neisseria ssp.
(2,27%). Грамположительная флора представлена Staphylococcus ssp. (25%), Staphylococcus aureus (18,2%); достаточно редко определялись Stenotrophomonas maltоphilia (2,27%) и Streptococcus ssp. (2,27%). Сопоставление данных микробиологических высевов из цервикального канала и брюшной полости показало, что идентичность возбудителей характерна лишь для 12,5% случаев, о чем свидетельствуют результаты исследований многих авторов [1–3, 6, 7, 18].
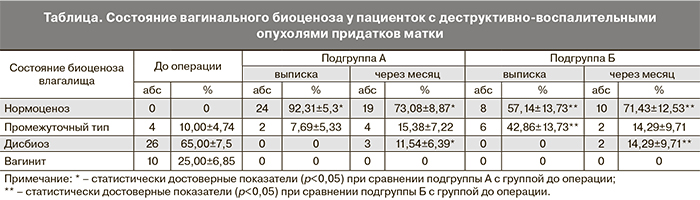
Динамические изменения вагинального биоценоза у женщин исследуемых групп представлены в таблице.
Анализ данных, представленных в таблице, позволяет сделать вывод, что пациентки с тубоовариальными воспалительными опухолями придатков матки, нуждающиеся в оперативном лечении, имеют выраженные нарушения вагинального биоценоза – дисбиоз влагалища в 65% и вагинит в 25% случаев, остальные 10% женщин имеют биоценоз промежуточного типа. В результате локальной коррекции вагинального биоценоза в послеоперационном периоде молочной кислотой в дозе 100 мг (суппозитории на основе полиэтиленоксидов) происходит достаточно быстрое восстановление влагалищного биотопа до состояния нормоценоза как в группе женщин, страдающих изолированными гнойными образованиями придатков (92,31±5,3% случаев, p<0,05), так и при сочетанном течении воспалительно-деструктивных опухолей придатков с доброкачественными гиперпластическими заболеваниями тела матки (57,14±13,73%, p<0,05). Промежуточный тип биоценоза сохранялся у 7,69±5,33% и 42,86±13,73% пациенток соответственно. Через 1 месяц после оперативного лечения пациенток изученных групп выявлено, что позитивный эффект восстановленного вагинального биоценоза сохраняется на уровне 73,08±8,87% и 71,43±12,53% случаев (соответственно), а рецидив нарушенного влагалищного биоценоза – у 11,54±6,39% и 14,29±9,71% пациенток соответственно, причем в обеих подгруппах нарушения проявлялись дисбиозом, отсутствовали признаки, характерные для вагинита.
Заключение
Таким образом, в результате выполненной работы можно сделать вывод о достаточно высокой эффективности локальной коррекции вагинального биоценоза препаратом молочной кислоты фемилекс (в суппозиториях на основе полиэтиленоксидов) у женщин, перенесших оперативное лечение по поводу гнойно-деструктивных воспалительных образований придатков матки, независимо от сочетания указанной патологии с доброкачественными гиперпластическими заболеваниями тела матки, требующими расширения объема оперативного лечения. Рецидивирование нарушений вагинального биоценоза, выявленное у незначительной части пациенток по истечении месячного срока с момента операции, требует проведения повторной коррекции дисбиотических изменений и дальнейших исследований, направленных на оптимизацию ведения больных с данной патологией.



