Гипертензивные расстройства при беременности – актуальная проблема в акушерстве, так как часто являются причиной материнских и перинатальных осложнений. Данную группу состояний традиционно разделяют на гестационную артериальную гипертензию (ГАГ), хроническую артериальную гипертензию (ХАГ), преэклампсию (ПЭ) и преэклампсию на фоне хронической артериальной гипертензии (ПЭ/ХАГ) [1, 2]. ПЭ рассматривают как наиболее тяжелое гипертензивное осложнение беременности, и нередко она развивается на фоне другого предшествовавшего гипертензивного состояния [3]. При тяжелой форме в дополнение к симптомам гипертензии и протеинурии, которые являются диагностическими критериями, развивается дисфункция органов, что проявляется неврологическими нарушениями, печеночной и почечной недостаточностью и значительно ухудшает прогноз [4]. ПЭ классифицируют по степени тяжести на умеренную и тяжелую форму, а по времени манифестации – на раннюю (до 34-й недели) и позднюю (после 34-й недели) [5]. Несмотря на большое количество научных исследований, ПЭ и в настоящее время остается загадкой, причину которой до сих пор не могут разгадать врачи-исследователи во всем мире [6].
Во многом исходы беременности и отдаленные последствия для матери и ребенка зависят от степени тяжести перенесенного осложнения беременности [7]. Поскольку гипертензивные расстройства повышают риск материнской и перинатальной заболеваемости и смертности, своевременная и правильная диагностика и правильный выбор плана ведения таких пациенток имеют важное значение для предотвращения тяжелых осложнений [8]. Одной из трудных задач ведения пациенток с гипертензивными нарушениями во время беременности является их дифференциальная диагностика [9].
Изучение гипертензивных расстройств, их отличительных черт и особенностей течения может дать более ясную картину для оценки степени тяжести, поможет в прогнозировании исходов и выборе наиболее подходящей тактики ведения беременности и родоразрешения. Однако при относительно большом количестве исследований, посвященных отдельным формам гипертензивных расстройств, недостаточно исследований, сравнивающих их между собой.
Цель исследования: изучение особенностей течения, родоразрешения и исходов беременности у пациенток с гипертензивными расстройствами в зависимости от степени тяжести данных состояний.
Материалы и методы
Проведено ретроспективное сравнительное исследование на базе ФГБУ НМИЦ АГП им. В.И. Кулакова Минздрава России. В него были включены 335 беременных женщин, наблюдавшихся в клинике с 2019 по 2022 гг., которых разделили на 6 групп: 1-я – контрольная группа; 2-я – группа ГАГ; 3-я – группа ХАГ; 4-я – группа умеренной ПЭ (УПЭ); 5-я – группа тяжелой ПЭ (ТПЭ); 6-я – группа ПЭ/ХАГ. Сравнение неонатальных исходов проведено отдельно для доношенных и недоношенных новорожденных. Критериями включения пациенток в исследование являлись следующие: возраст пациенток 18–45 лет; одноплодная беременность; гипертензивные расстройства, осложнившие беременность (для 2–6-й групп). Критериями исключения являлись: многоплодная беременность; онкологические заболевания; аутоиммунные заболевания; перенесенные заболевания по трансплантации органов; врожденные пороки развития плода; острая фаза и обострение хронических инфекционных заболеваний.
Критерии, по которым устанавливалось заболевание и определялась степень тяжести, описаны в клинических рекомендациях «Преэклампсия. Эклампсия. Отеки, протеинурия и гипертензивные расстройства во время беременности, в родах и послеродовом периоде» [10].
Были изучены данные анамнеза, общего и акушерско-гинекологического осмотра, клинического и биохимического анализа крови (определение аспартатаминотрансферазы, аланинаминотрансферазы, лактатдегидрогеназы, щелочной фосфатазы, маркеров ПЭ), общего анализа мочи (определение протеинурии), ультразвукового исследования, ультразвуковой допплерометрии, кардиотокографии.
Статистический анализ
Результаты исследований вносили в базу MS Exсel. Статистическая обработка данных выполнена с помощью программы Stattech (Россия). Количественные показатели оценивали на предмет соответствия нормальному распределению с помощью критерия Шапиро–Уилка или критерия Колмогорова–Смирнова. Количественные показатели, имеющие нормальное распределение, описывали с помощью средних арифметических величин (M) и стандартных отклонений (SD). В случае отсутствия нормального распределения количественные данные описывали с помощью медианы (Me) и нижнего и верхнего квартилей. Сравнение трех и более групп по количественному показателю, распределение которого отличалось от нормального, выполняли с помощью критерия Краскела–Уоллиса, апостериорные сравнения – с помощью критерия Данна с поправкой Холма. Категориальные данные описывали с указанием абсолютных значений и процентных долей. Сравнение процентных долей при анализе многопольных таблиц сопряженности выполняли с помощью критерия хи-квадрат (χ2) Пирсона. Статистически значимыми различия считали при p<0,05.
Результаты
Средний возраст беременных с гипертензивными расстройствами был выше, чем в группе с неосложненным течением беременности. Наибольшую массу тела и индекс массы тела имели беременные с ХАГ и ПЭ/ХАГ (табл. 1).
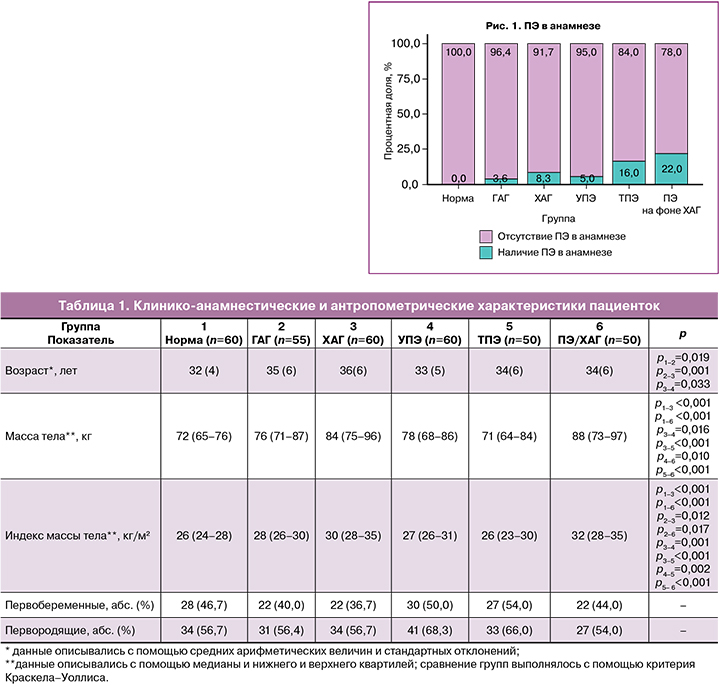
Количество первобеременных и первородящих во всех группах не отличалось. ПЭ в анамнезе чаще всего встречалась в группах ПЭ/ХАГ (11/50) и ТПЭ (8/50), p<0,04–0,001 (рис. 1).
При сравнении групп не было выявлено значимых различий в частоте гестационного сахарного диабета, маловодия, анемии беременных, истмико-цервикальной недостаточности, ретрохориальной гематомы и угрозы прерывания беременности на ранних сроках беременности (табл. 2).

Отеки чаще всего выявлялись в группе УПЭ (35/60 (63,6%)), что было больше, чем в группах ТПЭ (27/50 (55,1%)) и ПЭ/ ХАГ (23/50 (46%)). Реже всего отеки выявлялись в группе контроля (3/60 (5%)), в группе ХАГ (18/60 (30%)).
Ранняя манифестация ПЭ (до 34 недель) была выявлена у 15/60 пациенток в группе УПЭ (25%), в 12/50 наблюдениях – в группе ПЭ/ХАГ (24%) и у 22/50 пациенток – в группе ТПЭ (44%) (p=0,035). Нарушение маточно-плацентарного и фето-плацентарного кровотока наиболее часто встречалось в группах женщин с ПЭ. Максимальная частота (70% – нарушение маточно-плацентарного кровотока и 22% – нарушение фето-плацентарного кровотока) – при сочетании ПЭ/ХАГ. При ранней манифестации ПЭ нарушение маточно-плацентарного кровотока по данным допплерометрии было диагностировано у 53,1% пациенток, а при поздней ПЭ – у 12,6%, что было статистически значимо (p<0,001).
Задержка роста плода также наиболее часто выявлялась в группах женщин с ПЭ. Данное осложнение отмечено у каждой третьей женщины с ТПЭ, каждой пятой – с УПЭ и ПЭ/ ХАГ.
HELLP-синдром развился только в группах женщин с ТПЭ и ПЭ/ ХАГ. HELLP-синдром встречался чаще при ранней манифестации ПЭ (8/12 (66,7%)), чем при поздней (4/12 (33,3%)) (p=0,009).
Наиболее высокие значения отношения маркеров ангиогенеза растворимой fms-подобной тирозинкиназы-1 и плацентарного фактора роста (sFlt-1/PlGF) закономерно были выявлены в группах женщин с УПЭ, ТПЭ, ПЭ/ ХАГ (184 (198), 363 (439) и 214 (189) соответственно). Отношение данных маркеров в группах ГАГ (51 (69)) и ХАГ (38 (44)) было меньше, чем при ПЭ (p<0,001), однако значительно превышало референсные значения для неосложненной беременности.
В группах тяжелой ПЭ и ПЭ/ХАГ срок беременности на момент родоразрешения был наименьшим, что указывает на тяжесть этих состояний (рис. 2).
Досрочное родоразрешение у беременных с гипертензивными расстройствами требовалось в связи с ухудшением состояния плода или прогрессированием тяжести состояния. Родоразрешение в сроке 22–27,6 недель отмечено только в группе ТПЭ у 2/50 женщин (4%) и в группе ПЭ/ ХАГ – у 1/50 женщины (2%). Родоразрешение в сроке 28–31,6 недель понадобилось в группе ТПЭ в 9/50 наблюдениях (18%), при ПЭ/ХАГ – в 5/50 наблюдениях (10%) и при УПЭ – в 4/60 наблюдениях (6,7%). Родоразрешение в сроке 32–33,6 недель встречалось с одинаковой частотой в группе ТПЭ и ПЭ/ХАГ (по 16%), при УПЭ имело место в 6,7%, реже – в группах ГАГ и ХАГ (1,8 и 1,7% соответственно).
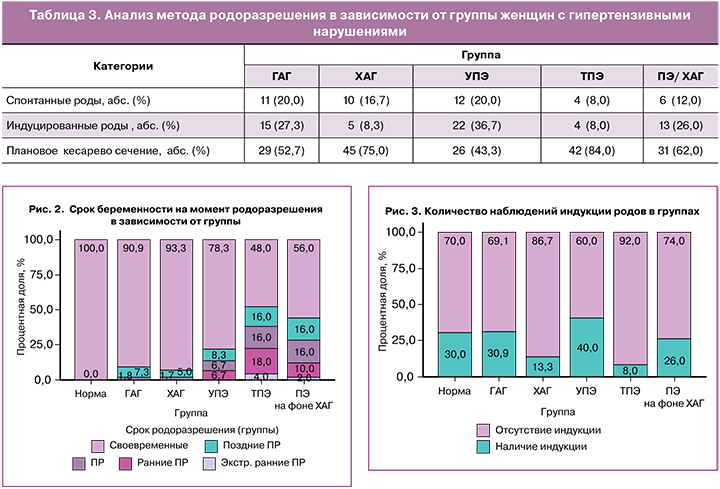
Чаще всего родоразрешение в сроке 34–36,6 недель проводили в группах ПЭ/ХАГ и ТПЭ (14–16%). В остальных группах женщин с гипертензивными расстройствами родоразрешение в данном сроке встречалось в 2–3 раза реже. В контрольной группе все роды произошли в сроке 37–41,6 недель и были своевременными. Согласно полученным данным, установлены существенные различия между группами ГАГ и ТПЭ (p<0,001), ГАГ и ПЭ/ХАГ (p=0,009), ХАГ и ТПЭ (p<0,001), ХАГ и ПЭ/ХАГ (p=0,002).
В группе контроля индукция родов была проведена в 18/60 наблюдениях в доношенном сроке беременности (37–41 недель) по показаниям: анатомически узкий таз, перенашивание, крупный плод, многоводие (рис. 3). У остальных женщин основным показанием к индукции родов являлась необходимость завершения беременности в связи с гипертензивным осложнением.
Наиболее часто индукция родов была применена у пациенток с УПЭ (40%), реже всего – при ТПЭ (8%).
Индукцию родов в группах ГАГ, ХАГ и УПЭ проводили в сроках 37–40 недель, при ТПЭ – до 39 недель беременности.
Частота родоразрешения путем операции кесарева сечения в плановом порядке была наиболее высокой в группах ТПЭ (84%), ХАГ (75%) и ПЭ/ХАГ (62%), что значимо больше группы УПЭ (p<0,001, p<0,004, p<0,052). Преобладающими показаниями являлись: отрицательная динамика кровотока в системе мать-плод по данным допплерометрического исследования, нарастание тяжести ПЭ (увеличение отеков, нестабильность гемодинамических показателей на фоне проводимой антигипертензивной терапии), ухудшение состояния плода по данным кардиотокографии.
При сравнении групп беременных с гипертензивными расстройствами было отмечено меньшее количество операций кесарева сечения у женщин, у которых была использована тактика индукции родов. Из 56 женщин с проведенной индукцией только у 7 роды завершились кесаревым сечением (12,5%).
Для лечения гипертензивных расстройств использовали антигипертензивную и магнезиальную терапию. В группе беременных с ГАГ 78,2% женщин получали альфа-адреномиметик (допегит), 50,9% – терапию блокаторами кальциевых каналов (нифедипин), 5/55 (9,1%) пациенткам проводилась магнезиальная терапия. 83,3% женщин из группы с ХАГ получали допегит, 76,7% – нифедипин, 8/60 (13,3%) пациенток – бета-адреноблокатор (бисопролол), 15/60 (25%) – магнезиальную терапию. Следует отметить, что магнезиальную терапию женщины в группах ГАГ и ХАГ получали только в момент госпитализации при высоких цифрах АД, когда не было возможности уверенно исключить ПЭ без дополнительного обследования. В группе УПЭ не было различий с группой ХАГ по назначаемым препаратам. В группе ТПЭ чаще назначали магнезиальную терапию (36/50 (72%)), а при ПЭ/ХАГ – бета-адреноблокаторы (11/50 (22%)).
Сравнивая неонатальные исходы, мы разделили новорожденных на родившихся своевременно и преждевременно. При родоразрешении в доношенном сроке беременности масса тела новорожденных существенно не различалась. При преждевременных родах самая низкая масса плода выявлена в группе ТПЭ (1488 (573)).
Оценка течения неонатального периода показала, что по сравнению с новорожденными, родившимися от здоровых матерей, у доношенных новорожденных от матерей с гипертензивными нарушениями в 2 раза чаще встречались гипербилирубинемия (6,4–8,3%), анемия (3,6–8,9%), внутрижелудочковое кровоизлияние (3,6–8,3%). В одном наблюдении у пациентки с ТПЭ у доношенного новорожденного развилась клиническая картина некротического энтероколита. Наиболее часто эти осложнения отмечены во всех группах с ПЭ. Суммарная частота неонатальных осложнений в группах УПЭ, ТПЭ, ПЭ/ХАГ была статистически значимо выше, чем в группе контроля (p<0,03; p<0,04; p<0,03), однако значимо не отличалась от таковой в группах ГАГ и ХАГ.
У недоношенных новорожденных осложнения закономерно встречались еще чаще: гипербилирубинемия – в 30,8–59,1%, p<0,001, анемия – в 40–75%, p<0,001, внутрижелудочковое кровоизлияние – в 32–38,5%, p<0,001, некротический энтероколит – в 12–18,2%, p<0,01, пневмония – в 25–68,2%, респираторный дистресс-синдром – в 7,7–50% случаев. В 4 наблюдениях недоношенных новорожденных имела место ранняя неонатальная смерть: 1 – в группе ХАГ, 2 – в группе ТПЭ и 1 – в группе ПЭ/ХАГ. Суммарная частота неонатальных осложнений в группах ТПЭ и ПЭ/ХАГ была значимо выше, чем в группе ГАГ, но не отличалась от таковой в группах ХАГ и УПЭ.
Неонатальная смерть зафиксирована в 2 наблюдениях при ТПЭ после операции кесарева сечения на 26-й и 27-й неделях и в 1 наблюдении в группе ПЭ на фоне ХАГ после экстренного родоразрешения путем операции кесарева сечения на сроке 28 недель беременности в связи с ухудшением состояния плода по данным функциональной диагностики. Во всех случаях имели место ранняя манифестация ПЭ и задержка роста плода.
Обсуждение
В данной работе мы сравнили течение беременности, методы родоразрешения, материнские и перинатальные исходы у пациенток с гипертензивными расстройствами во время беременности.
Клинико-анамнестический анализ показал, что беременные с ХАГ оказались старше женщин из других групп и имели наибольшую массу тела. ПЭ в анамнезе чаще всего имела место у женщин из групп с ТПЭ и ПЭ/ ХАГ.
Соотношение sFlt-1/PlGF было наиболее высоким в группе ТПЭ и самым низким в группе ХАГ, что подтверждает результаты, полученные в ранее проведенных исследованиях.
Нарушения маточно-плацентарного и фето-плацентарного кровотока чаще отмечались в группах ТПЭ и ПЭ/ХАГ, а также при ранней манифестации данных состояний. Синдром задержки роста плода наиболее часто был спутником ТПЭ. Также при ТПЭ чаще, чем в других группах, развивался HELLP-синдром.
Частота оперативного родоразрешения была наибольшей в группах ХАГ, ТПЭ и ПЭ/ХАГ, что, вероятно, было связано с необходимостью скорейшего родоразрешения таких пациенток.
Использование тактики индукции родов сочеталось со снижением количества кесаревых сечений, что согласуется с ранее проведенными исследованиями [11]. Более благоприятные исходы у беременных с гипертензивными расстройствами при индукции родов, по-видимому, обусловлены исходно менее тяжелым течением осложнения. Однако это также свидетельствует о том, что родоразрешение через естественные родовые пути является более бережным методом для таких женщин, так как исключает операционный стресс и повышенную кровопотерю. В связи с этим более ранняя диагностика и своевременная оценка тяжести гипертензивных расстройств позволяют использовать наиболее подходящую тактику ведения пациенток с гипертензивными расстройствами и определить оптимальные сроки и методы родоразрешения. Исследование, проведенное Hagans M.J. et al. (2022) [12], подтверждает, что при использовании тактики индукции родов высоки шансы естественного родоразрешения.
Наибольшее количество неонатальных осложнений, таких как гипербилирубинемия, некротический энтероколит, пневмония новорожденных, респираторный дистресс-синдром, было отмечено в группах ТПЭ и ПЭ/ХАГ, что подтверждает данные других публикаций, сравнивающих гипертензивные расстройства во время беременности [13]. Однако тяжесть неонатальных осложнений также обусловлена ранним сроком беременности на момент родоразрешения.
Полученные данные свидетельствуют, что ТПЭ, ПЭ/ХАГ, а также ранняя манифестация этих состояний наиболее часто приводят к серьезным осложнениям и нежелательным исходам беременности, а также неблагоприятно отражаются на состоянии новорожденных. Также в группах ТПЭ и ПЭ/ХАГ высока частота преждевременного родоразрешения, что отражается на неонатальных исходах. Вместе с тем также заслуживают особого внимания женщины с ХАГ, которые представляют собой базис для формирования группы ПЭ/ХАГ и имеют высокую частоту оперативного родоразрешения. Совершенствование тактики ведения женщин этой группы представляет собой резерв для снижения частоты неблагоприятных исходов беременности у женщин с гипертензивными расстройствами.
Заключение
Неоднозначность течения гипертензивных расстройств, возможное прогрессирование осложнений и переход в более тяжелое состояние определяют важность наблюдения и проявления настороженности к таким пациенткам. Полученные данные показывают, что ТПЭ, ПЭ/ХАГ, а также ранняя манифестация этих состояний наиболее часто приводят к серьезным осложнениям и нежелательным исходам беременности для матери и плода. Совершенствование тактики ведения женщин с ХАГ представляет собой резерв для снижения частоты неблагоприятных исходов.



