Последнее столетие развития человеческого общества характеризуется быстрым ростом заболеваемости злокачественными опухолями и серьезным омоложением этой патологии. Не составляет исключение и рак шейки матки. Если посмотреть статистические данные, то всего лишь за последние 15 лет можно отметить следующие закономерности. В России заболеваемость раком шейки матки в 2000 году составляла 15,99 на 100 000 [1], а уже в 2015 году возросла до 21,27 на 100 тысяч населения [2]. Средний возраст больных за указанный период снизился с 55 до 52 лет. В возрастном периоде 30–34 года рак шейки матки является самой частой злокачественной опухолью у женщин и служит причиной заболевания у каждой 4-й пациентки. В 2015 году у нас в стране выявлено 3890 новых случаев инвазивного рака шейки матки в возрасте от 20 до 39 лет, что составило 23,28% этой патологии в целом. В этой возрастной группе женщины в большинстве случаев планируют беременность и роды, которые могут сочетаться с раком шейки матки.
Другой тенденцией последних лет стало то, что многие женщины откладывают беременность и роды на возраст 30 лет и старше, до момента реализации своих бытовых и социальных нужд. К этому времени многие потенциальные матери имеют генитальную и экстрагенитальную патологию, которая может вести к серьезным проблемам во время беременности и в родах. Так, в Краснодарском крае в 2016 году отмечено 1,8 случая предлежания плаценты на 1000 родов, где потребовалось хирургическое вмешательство. В этом же году зарегистрировано 4,7 случая врастания плаценты на 10 тысяч родов.
В клиническом наблюдении представлены особенности течения беременности, родоразрешения и планирования адьювантной терапии у больной раком шейки матки в сочетании с беременностью, осложненной предлежанием и врастанием плаценты.
Описание клинического наблюдения
Пациентка Ч., 36 лет. На учет по беременности встала в 23 недели. Акушерско-гинекологический анамнез: менструальный цикл с 11 лет, установился сразу, по 5 дней, через 28 дней. Менструации регулярные, безболезненные, умеренные. Половая жизнь с 17 лет, от беременности не предохраняется, гинекологические заболевания – эрозия шейки матки в 1997 г. В 2000 г. диатермоконизация шейки матки, гистологическое заключение отсутствует. Гинеколога посещала нерегулярно. Беременностей 7. Родов 2 (кесарево сечение в 1999 и 2002 годах). Абортов 4, без осложнений. Седьмая беременность – настоящая наступила в 2016 году, незапланированная.
Сопутствующие заболевания: хронический тонзилит, хронический бронхит, гипертоническая болезнь.
Больная курит. В анамнезе аллергия на ацетилсалициловую кислоту в виде отека Квинке.
13.02.2017 г. в сроке беременности 29 недель поступила на стационарное лечение в центральную районную больницу Выселковского района с диагнозом: Угрожающие преждевременные роды. Два рубца на матке после двух кесаревых сечений. Анемия 1-й степени.
В момент госпитализации выявлена патология шейки матки, по поводу чего 21.02.2017 г. выполнена кольпоскопия. Заключение: Подозрение на инвазивный рак. Произведена биопсия шейки матки. Гистологическое заключение № 1549 от 16.03.2017: Плоскоклеточный рак без ороговения. После консультации онкогинеколога беременность решено пролонгировать. В 33–34 недели находилась на стационарном лечении в перинатальном центре ГБУЗ Краевая клиническая больница № 2 Минздрава Краснодарского края, где 10.04.2017 г. выполнена магнитно-резонансная томография. Заключение: признаки частичного предлежания плаценты. Истончение послеоперационного рубца на матке после кесарева сечения. Нельзя достоверно исключить врастание плаценты в область послеоперационного рубца и стенку мочевого пузыря.
02.05.2017 г. поступила в перинатальный центр ГБУЗ Краевая клиническая больница № 2 Минздрава Краснодарского края с диагнозом: Беременность, 37 недель. Предлежание плаценты. Врастание плаценты с инвазией в мочевой пузырь. Два рубца на матке после двух кесаревых сечений. Хроническая плацентарная недостаточность – компенсированная. Резус-отрицательная кровь без антител. Рак шейки матки T1NXM0.
Гинекологический статус: Наружные половые органы развиты правильно. Стенки влагалища мягкие. На шейке матки опухоль серо-розового цвета, мелкобугристая, смешанного характера 4,5х3,5 см, переходит на правый свод влагалища, контактно кровоточит. Матка увеличена за счет беременности. Придатки не пальпируются. Параметрии, стенки прямой кишки мягкие.
Ультразвуковое исследование от 02.05.2017 г. Заключение: признаки прогрессирующей беременности 37 недель. Предлежание плаценты, структурные изменения послеоперационного рубца матки с врастанием плаценты в миометрий. Нельзя исключить врастание в мочевой пузырь.
Решено проводить родоразрешение оперативным путем с участием онколога. 04.05.2017 г. провели донное кесарево сечение, экстирпацию матки с придатками и верхней третью влагалища, с тазовой лимфаденэктомией и резекцией большого сальника.
Особенности хирургического вмешательства
Большой сальник на всем протяжении припаян к передней и правой боковой стенкам матки. Матку вскрывали донно, без отделения сальника – трансоментально. За ножку извлечен плод мужского пола, массой 3400 г, рост 55 см, по Апгар 8–9 баллов. Плацента расположена по передней и правой стенке матки, переходит на заднюю, полностью перекрывая внутренний зев. Пуповина погружена в полость матки, разрез на матке ушит.
Далее рассекали спайки в брюшной полости и малом тазу. Сальник отделяли от матки острым путем и резецирован. После отделения сальника увидели, что в нижнем сегменте матки по передней и правой боковой стенкам мышечный слой отсутствует, на площади 15х10 см видна ткань плаценты. Отмечается сеть крупных, извитых сосудов. При ревизии органов брюшной полости отдаленных метастазов не обнаружили. Забрюшинные лимфатические узлы не увеличены.
Низкое расположение плаценты с ее полным прорастанием стенки матки привело к бочкообразному расширению матки в ее нижнем сегменте. А подозрение на врастание плаценты в мочевой пузырь и мощная сеть крупных сосудов, окружающих патологический очаг, сделали невозможным выполнение операции Вертгейма в классическом варианте. Было широко раскрыто забрюшинное пространство малого таза. Выделили мочеточники до их пересечения с маточными сосудами. Одновременно отмечали, что брюшина в области контакта проросшей плаценты и стенки мочевого пузыря истончена. Плацента интимно предлежит к мочевому пузырю, но истинного врастания в его стенку нет. Визуально, ориентируясь на стенку мочевого пузыря и мочеточники, пересекали маточные сосуды. Препарат удаляли вместе с придатками и верхней третью влагалища. Затем типично выполняли тазовую лимфаденэктомию. Операция прошла без использования внутрисосудистой окклюзии и реинфузии. Кровопотеря составила 470 мл.
Гистологическое заключение № 37332-77: Плоскоклеточный умеренно дифференцированный рак шейки матки с раковыми эмболами в сосудах и инвазией в подлежащую строму на 1 см. В крае резекции влагалища опухолевого роста нет. Истинное врастание плаценты до серозного слоя стенки матки. Правые придатки: хронический сальпингит, склероз стромы ворсин маточной трубы, в яичнике – желтое тело. Левые придатки: хронический сальпингит, склероз стромы ворсин маточной трубы, в яичнике – кистозные фолликулы. В большом сальнике опухолевого роста нет. В 5 исследованных лимфатических узлах справа и 7 слева опухолевого роста не обнаружили. Хроническая плацентарная недостаточность II степени с компенсаторными реакциями в виде ангиоматоза терминальных ворсин, с повышенным отложением фибриноида в межворсинчатом пространстве, с повышенным количеством синцитиокапиллярных почек, с наличием афункциональных зон сближения ворсин. Пуповина трехсосудистая. Истинное врастание плаценты.
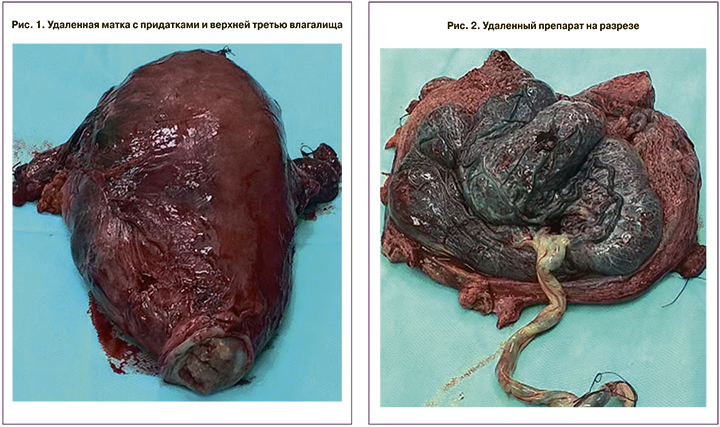
На рис. 1 представлена удаленная матка с придатками и верхней третью влагалища. Видно, что опухоль переходит на правый свод влагалища. На передней и правой боковой стенках матки видны участки отсутствия мышечного слоя, где визуализируется плацентарная ткань.
На рис. 2 представлен удаленный препарат на разрезе. Плацента большей частью расположена в нижнем сегменте матки, плотно фиксирована к мышечному слою и переходит на внутренний зев.
После операции диагноз со стороны опухолевой патологии скорректирован: Рак шейки матки IIА стадии (Т2а2N0M0).
Рак шейки матки у больной выявили на фоне беременности, что является серьезным отягощающим прогноз заболевания фактором. Вторым негативным фактором прогноза стало наличие опухолевых эмболов в сосудах. Это послужило поводом, несмотря на отсутствие метастазов в тазовых лимфатических узлах, для назначения больной химиолучевого лечения. То есть помимо стандартной лучевой терапии больная еженедельно получала цисплатин в дозе 40 мг/м2. После окончания химиолучевого лечения было спланировано 3 адьювантных цикла полихимиотерапии: паклитаксел 175 мг/м2 + AUC 5.
Заключение
Рак шейки матки, предлежание и врастание плаценты являются серьезной патологией, и неправильный подход к лечению больной, имеющей хотя бы один из этих диагнозов, может вести к фатальным последствиям. Тем более, сочетание всех трех диагнозов серьезно осложняет планирование и реализацию лечения. В этой ситуации наблюдение во время беременности, родоразрешение и планирование специальных методов лечения должно проводиться совместно врачами акушером-гинекологом и онкологом, в условиях доступной высокотехнологической помощи.
Представленный клинический случай подтверждает наличие факторов неблагоприятного прогноза, которые в той или иной степени характерны для этих трех патологий: возраст 35 лет и старше, курение, кесаревы сечения, аборты, патология шейки матки в анамнезе. Безусловно, каждый из этих клинических факторов риска имеет свои молекулярно-генетические и биохимические механизмы запуска сочетанной патологии, изучение которых позволит оптимизировать подходы к профилактике, диагностике и лечению.



