Современная стратегия ведения беременных с резус-иммунизацией включает в себя раннюю диагностику резус-принадлежности плода по крови матери, точную оценку степени тяжести анемии плода, использования минимального числа инвазивных диагностических и терапевтических процедур, недопущение развития иммунизации у несенсибилизированных беременных женщин [1–4]. Останавливаясь на последнем, следует отметить крайне важное значение превентивных мер, ибо «…будущее принадлежит медицине предохранительной. Это наука, идея рука об руку с лечебной принесет несомненную пользу человечеству».
Учеными, занимающимися вопросами патогенеза, диагностики, лечения и профилактики гемолитической болезни плода, выделены следующие потенциально сенсибилизирующие события: инвазивная пренатальная диагностика, редукция одного из эмбрионов, внутриутробное лечение плода (шунтирование, переливания), травма живота, внутриутробная гибель плода, прерывание беременности (не зависимо от способа), дородовое кровотечение, самопроизвольный аборт, внематочная беременность. В данной статье представлен опыт наблюдения и ведения беременных женщин с резус-отрицательной принадлежностью крови, имеющих осложнение гестации в виде угрозы прерывания беременности с кровянистыми выделениями из половых путей [5–9].
Материал и методы исследования
В исследование включены 56 беременных в возрасте 27–35 лет с резус-отрицательной принадлежностью крови без титров антител, находившиеся на лечении в акушерском отделении патологии беременности БУЗОО ГКПЦ г. Омска в период 2010–2015 гг. Все обследованные женщины были повторно беременные, проходили обследование и лечение по поводу угрожающего позднего самопроизвольного выкидыша и угрожающих очень ранних преждевременных родов. Критериями включения в исследовательскую группу были: Rh-отрицательная принадлежность крови без титра антител, резус-положительная принадлежность крови супруга, угроза прерывания беременности, сопровождающаяся наличием кровянистых выделений из половых путей, отсутствие тяжелой экстрагенитальной патологии. Основную группу составили 29 беременных с угрозой прерывания беременности, сопровождающейся наличием кровянистых выделений из половых путей, которым была проведена дородовая внеплановая профилактика резус-иммунизации иммуноглобулином человека антирезус Rho[D] («Резонатив», ЛСР-000970/10, Октафарма АБ, Швеция) в дозировке 250 мкг (1250 МЕ), а также профилактика резус-иммунизации в декретированные сроки 28–32 недель гестации и в течение 72 часов после родов. Группу сравнения составили 27 беременных с угрозой прерывания беременности, сопровождающейся наличием кровянистыми выделениями из половых путей, которым дородовая внеплановая профилактика резус-иммунизации не проводилась по причине отказа пациенток. При выполнении данной работы были обследованы беременные женщины (n=56) от момента госпитализации последних в отделение патологии беременности до родов с применением лабораторного метода диагностики резус-иммунизации. Титр антирезус-антител определялся в одной лаборатории с использованием гелиевых карт (DG Gel Anti-IgG, № 210322). Эффективность проведенной профилактики оценивалась по отсутствию появления в крови полных или неполных анти-Rh0 (D)-антител спустя 10 дней, 1 и 3 месяца после введения препарата в послеродовом периоде (родильницы, динамику титра у которых не возможно было отследить – исключались из исследовательской группы).

Результаты исследования
При клиническом обследовании течения беременностей и исходов родов необходимым являлось найти стандартные критерии однородности групп. Основными признаками, объединяющими группы беременных, были: паритет родов, угроза самопроизвольного прерывания беременности с наличием кровянистых выделений, наличие резус-отрицательной принадлежности крови без титров антител, резус-положительная принадлежность крови супруга, либо резус-положительная принадлежность крови плода. Регистрируемые характеристики групп отличались высокой достоверностью (р<0,05), что приемлемо для медико-биологических исследований.
 Средний возраст пациенток в группах составлял 28,5±3 года. Соматический анамнез у 11 беременных (19,6%) был отягощен сердечно-сосудистой патологией (вегето-сосудистая дистония, гестационная артериальная гипертензия); у 13 пациенток (23,2%) заболеваниями желудочно-кишечного тракта, у 7 пациенток (12,5%) заболеваниями почек, другая экстрагенитальная патология встречалась в 4,3% случаев. Акушерско-гинекологический анамнез оценивался в традиционной трактовке (табл. 1).
Средний возраст пациенток в группах составлял 28,5±3 года. Соматический анамнез у 11 беременных (19,6%) был отягощен сердечно-сосудистой патологией (вегето-сосудистая дистония, гестационная артериальная гипертензия); у 13 пациенток (23,2%) заболеваниями желудочно-кишечного тракта, у 7 пациенток (12,5%) заболеваниями почек, другая экстрагенитальная патология встречалась в 4,3% случаев. Акушерско-гинекологический анамнез оценивался в традиционной трактовке (табл. 1).
Дородовая внеплановая профилактика резус-иммунизации у беременных основной группы включала в себя внутримышечное введение иммуноглобулина человека антирезус Rho[D] в дозировке 250 мкг (1250 МЕ) всем пациенткам с угрозой самопроизвольного прерывания беременности и наличием кровянистых выделений в течении 48 часов с момента госпитализации. При возникновении рецидивирующей угрозы самопроизвольного прерывания беременности с кровянистыми выделениями препарат вводился повторно в дозировке 250 мкг (1250 МЕ) в случае, если временной интервал между предыдущим введением препарата превышал 6 недель (n=1). Все беременные основной группы получили профилактическую дозу иммуноглобулина человека антирезус Rho[D] в 28–32 недели гестации (проведение профилактики резус-иммунизации зависело от срока проведения внеплановой профилактики и осуществлялось спустя 6 недель с обязательным предварительным тестированием на наличие в крови анти-Rh0 (D)-антител) и послеродовом периоде. Титр анти-Rh0 (D)-антител до 1:8, не имеющий тенденции к повышению, расценивался как остаточный в случае проведения дородовой внеплановой профилактики резус-иммунизации и не влиял на принятие решения о необходимости проведения профилактики резус иммунизации.
Из осложнений, возникших после введения иммуноглобулина, нами отмечена инфильтрация и местная болезненность в 5% случаев. В послеродовом периоде всем беременным была проведена профилактика резус-иммунизации иммуноглобулином человека антирезус Rho[D] в дозировке 250 мкг (1250 МЕ) внутримышечно.
Эффективность проведенной профилактики оценивалось по наличию в крови полных или неполных анти-Rh0 (D)-антител в течение 10 дней, 1 и 3 месяца после родов. Отсутствие титров анти-Rh0 (D)-антител спустя 1 и 3 месяца после родов, а также сохраняющиеся титры анти-Rh0 (D)-антител не более 1:8 до 10 дней с последующим их исчезновением расценивалось как положительный эффект профилактики резус-иммунизации. Гестационные сроки и число беременных женщин, получивших профилактическую дозу иммуноглобулина человека антирезус Rho[D] представлены в табл. 2.
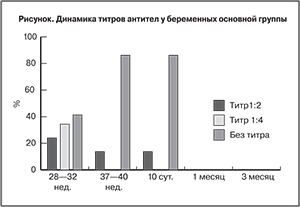
У всех беременных основной группы перед проведением плановой профилактики иммуноглобулином человека антирезус Rho[D] был определен титр анти-Rh0 (D)-антител: 10 пациенток (34,40%) имели титр 1:4; 7 беременных (24,1%) – титр 1:2; 12 титра не имели. Учитывая период полувыведения препарата, данный титр был расценен как остаточный.
Все беременные основной группы были родоразрешены в сроке 37–40 недель. Титр анти-Rh0 (D)-антител 1:2 перед родами имелся у 13,7% (4 пациентки) и выявлялся у пациенток, плановая профилактика которым была проведена в 32 недели гестации. Данный титр был расценен как остаточный и не влиял на принятие решения о проведении послеродовой профилактики. В испытуемой группе неполные анти-Rh0 (D)-антитела в титре 1:2 через 10 суток были обнаружены у 2 из 29 родильниц вследствие их неполного выведения из организма. В последующие сроки наблюдения (1 и 3 месяца) ни у одной из обследуемых антитела в крови обнаружены не были, что говорит о эффективном проведении профилактики резус-иммунизации (рисунок).
При динамическом наблюдении за пациентками группы сравнения зарегистрировано появление анти-Rh0 (D)-антител в крови у 2 беременных (7,4%) в сроке гестации до 28 недель; 12 обследуемым профилактика резус-иммунизации в 28 недель не проводилась по причине отказа; 13 пациенток получили профилактическую дозу препарата в 28–30 недель. У 2 беременных в группе пациенток, не получивших профилактическую дозу иммуноглобулина, появились анти-Rh0 (D)-антитела в крови в титре 1:32 (в динамике 1:64) после 32 недель. Всем неиммунизированным беременным проведена послеродовая профилактика (n=23). У 1 родильницы в послеродовом периоде в крови определялись анти-Rh0 (D)-антитела в титре 1:16 на 10-е сутки после введения препарата. Таким образом, процент иммунизированных беременных женщин, не получивших профилактическую дозу иммуноглобулина по поводу осложнений гестации, составил 7,4% (n=2); число иммунизированных беременных женщин, не получивших профилактическую дозу иммуноглобулина по поводу кровотечения и отказавшихся от дородовой профилактики в 28–30 недель гестации составило 11,1% (n=3).
Заключение
Основной задачей антенатальной охраны здоровья плода у резус-отрицательных беременных женщин являются меры, направленные на профилактику развития иммунизации у несенсибилизированных пациенток. Угроза прерывания беременности с наличием кровянистых выделением из половых путей является фактором риска развития иммунизации матери по эритроцитарным антигенам. Проведение внеплановой профилактики Rh-иммунизации у данной категории пациентов вместе с декретированными антенатальной и послеродовой профилактикой, предотвращает развитие иммунизации матери к Rh-D-антигену.



