Прошло 3 года с тех пор, как Всемирная организация здравоохранения (ВОЗ) 11 февраля 2020 г. определила официальное название инфекции, вызванной новым коронавирусом, – COVID-19 (Coronavirus disease 2019) и 11 марта 2020 г. объявила миру о начале пандемии, вызванной вирусом SARS-CoV-2. По данным статистики ВОЗ, за 3 года пандемии в мире зарегистрировано более 758 млн случаев заболевания и более 6,8 млн летальных исходов от COVID-19 [1]. Проявление новых стойких симптомов после выздоровления пациентов от новой коронавирусной инфекции (НКИ) стало еще одной актуальной медико-социальной проблемой, связанной с пандемией. Многочисленные сообщения исследователей в разных странах мира показали, что COVID-19 оказывает разнообразное долгосрочное воздействие на дыхательную, сердечно-сосудистую, нервную, эндокринную, пищеварительную системы, кожу и ее придатки, психический статус и др. [2–6].
Стойкие симптомы, возникающие или сохраняющиеся более 4 недель от начальных клинических проявлений COVID-19, международные эксперты предложили называть постковидным синдромом (ПКС, post-COVID-19 syndrome, long-covid) [3, 7]. Однако в настоящее время в мире отсутствует регламентированная номенклатура симптомов, сохраняющихся после выздоровления от COVID-19, не определены единые подходы к длительности периодов их проявления [7–9]. В октябре 2021 г. эксперты ВОЗ приняли консенсус, согласно которому ПКС – это состояние после COVID-19, возникающее у лиц с вероятным или подтвержденным заражением SARS-CoV-2, обычно через 3 месяца после появления симптомов COVID-19, которые длятся не менее 2 месяцев и не могут быть объяснены альтернативным диагнозом. Симптомы ПКС обычно оказывают влияние на повседневную активность человека, впервые могут появиться сразу после острого эпизода COVID-19 или сохраняться после выздоровления; могут существовать постоянно или рецидивировать через некоторое время. В современной клинической практике отсутствуют критерии минимального количества симптомов, необходимых для постановки диагноза [10]. При этом ПКС внесен в Международную классификацию болезней 10 пересмотра: код U09.9 – Состояние после COVID-19 неуточненное.
По данным обращаемости пациентов и активным опросам переболевших COVID-19 после острого периода заболевания от 35 до 87,5% людей продолжают страдать от разнообразных полиорганных симптомов (головная боль, повышенная утомляемость, нарушения сна, памяти, одышка, кашель, боли в сердце, сердцебиения/нарушения ритма, миалгия, выпадение волос, высыпания на коже и др.) [5–8, 11].
К настоящему времени опубликованы новые данные, которые указывают на сложный многокомпонентный патогенез ПКС, где основными патогенетическими механизмами являются иммунное хроническое воспаление, дисфункция нервной системы, системное повреждение эндотелия, генерализованный микрососудистый тромбоз и тромбоваскулит [2, 3, 5, 6, 12].
При наличии большого количества публикаций по проблеме ПКС следует отметить ряд существующих противоречий. Во-первых, исследователей настораживает факт, что степень тяжести перенесенной НКИ напрямую не влияет на частоту развития и выраженность симптомов ПКС. Показано, что пациенты, перенесшие COVID-19 в бессимптомной или легкой форме, также впоследствии длительно страдают от ПКС [8, 13]. Во-вторых, существует мнение, что ПКС развивается главным образом у пациентов с коморбидными заболеваниями (артериальной гипертензией, сахарным диабетом, ожирением и др.) [3, 12, 14].
В-третьих, ряд авторов объясняют симптомы ПКС стрессово-тревожными расстройствами, вызванными массовой заболеваемостью, высокой летальностью, ощущением постоянной опасности за свое здоровье, социальной изоляцией, негативными изменениями в трудовом статусе и материальном благополучии и др. [13, 15, 16].
Несмотря на достаточно большое количество публикаций, посвященных патогенезу и клиническим проявлениям ПКС у взрослых и детей, в отечественных и международных базах данных мы не обнаружили сведений о данном осложнении COVID-19 у молодых женщин, являющихся основой репродуктивного потенциала нации, от состояния здоровья которых зависит физическое и психическое благополучие потомства [17].
Цель исследования: провести сравнительную оценку частоты и степени выраженности новых стойких симптомов, возникших у молодых соматически здоровых женщин после перенесенной НКИ и женщин, не заболевших в период пандемии.
Материалы и методы
Для оценки независимого влияния COVID-19 и во избежание действия возможных ко-факторов развития ПКС (ожирения, артериальной гипертензии, сахарного диабета, позднего возраста [3, 13]) клинические группы были сформированы из небеременных женщин в возрасте до 35 лет, не имеющих избытка массы тела/ожирения, сахарного диабета, хронической артериальной гипертензии и других соматических и хронических инфекционных заболеваний. Основную группу составили пациентки, заболевшие в июле-октябре 2021 г. НКИ, подтвержденной методом полимеразной цепной реакции в назофарингеальном материале (n=181) [18]. Продолжительность заболевания была рассчитана с первого дня появления клинических симптомов COVID-19 до клинически, лабораторно и вирусологически подтвержденного выздоровления. Степень тяжести острого периода течения НКИ у пациентов была ранжирована как легкая, средняя или тяжелая (случаев критического течения не было) согласно критериям, изложенным в клинических рекомендациях Минздрава России по COVID-19 [18]. Клиническими проявлениями ПКС считали стойкие симптомы, отсутствовавшие до COVID-19, появившиеся не ранее 4 недель от начала заболевания и длившиеся не менее 2 месяцев, которые не могли быть объяснены альтернативными диагнозами [3, 7, 10]. В группу сравнения вошли не заболевшие в этот же период женщины (n=71). Опрос участниц исследования проводился в 1-й фазе менструального цикла для исключения симптомов предменструального синдрома, имеющих сходную клиническую картину с проявлениями ПКС.
Оценку степени выраженности симптомов проводили по шкале Йоркширского скрининга на реабилитацию после COVID-19 (COVID-19 Yorkshire Rehabilitation Screen, C19-YRS), согласно которой каждому симптому присваивались баллы от 0 (отсутствует) до 10 (беспокоит очень сильно) [19].
Для формирования базы данных была разработана специальная анкета, содержащая информацию о социальных, медико-биологических, клинических характеристиках женщин, для заполнения которой использовали первичную медицинскую документацию (медицинская карта пациента, получающего медицинскую помощь в амбулаторных условиях, – форма 025/у, история болезни – форма 003/у); для оценки стойких симптомов проводили дополнительный опрос пациенток.
Статистический анализ
При проведении статистического анализа авторы руководствовались принципами Международного комитета редакторов медицинских журналов (ICMJE) и рекомендациями «Статистический анализ и методы в публикуемой литературе» (SAMPL) [20, 21]. Анализ нормальности распределения количественных и порядковых признаков, с учетом численности исследуемых групп, равной более 50 женщин, проводился путем оценки критерия Колмогорова–Смирнова. Для сравнения двух независимых групп по одному количественному признаку использовался критерий Манна–Уитни (U). Номинальные данные описывали с указанием абсолютных значений и процентных долей, сравнение проводили при помощи критерия χ2 Пирсона. Если количество ожидаемых наблюдений хотя бы в одной из ячеек четырехпольной таблицы составляло менее 10, использовался критерий хи-квадрат с поправкой Йейтса на непрерывность. Точный критерий Фишера использовали, если количество ожидаемых наблюдений хотя бы в одной из ячеек четырехпольной таблицы составляло менее 5. Статистически значимым считали р<0,05. Учитывая ретроспективный анализ результативных и факторных признаков, оценка значимости различий номинальных данных проводилась за счет определения отношения шансов (OШ). Статистическая значимость (p) оценивалась исходя из значений 95% доверительного интервала (ДИ). Статистическая обработка результатов исследования осуществлялась с помощью пакета программ IBM SPSS Statistics Version 25.0 (International Business Machines Corporation, США).
Результаты и обсуждение
Возраст пациенток был сопоставим и составлял в основной группе 25,0 (25,0; 26,6) года, в группе сравнения – 24,0 (24,0; 25,1) года (U=5606,0; p=0,12), что с учетом единых критериев включения в исследование позволяет считать значимыми последующие выводы.
Частота появления новых стойких симптомов в период пандемии у молодых исходно соматически здоровых женщин, переболевших COVID-19, и в группе не заболевших была сходной и составила 96,1% (174/181) и 93,0% (66/71) соответственно (OШ=1,88 (95% ДИ 0,58; 6,14); pχ2=0,327). В отечественных и зарубежных источниках литературы мы не встретили исследований, посвященных гендерным и возрастным отличиям распространенности ПКС. Общепопуляционные показатели, приводимые в публикациях разных стран, варьируют в широком диапазоне: от 10,0 до 96,0%, составляя в большинстве наблюдений более 50,0% [3, 11, 22]. В нашем исследовании мы выявили достаточно высокий показатель частоты развития стойких симптомов после выздоровления от НКИ – 96,1%, что, вероятно, обусловлено молодым возрастом пациенток (менее 35 лет), которые исходно были соматически здоровы и поэтому более тщательно фиксировали внимание на любом ранее отсутствовавшем у них клиническом признаке.
При оценке степени тяжести течения COVID-19 установлено, что 86,7% (157/181) женщин раннего репродуктивного возраста перенесли заболевание в легкой форме, у 12,2% (22/181) течение было среднетяжелым (ОШ=47,28 (95% ДИ 25,46; 87,81); χ2=195,5; p<0,001), у 1,1% (2/181) – тяжелое (все pχ2<0,001). В целом частота развития среднетяжелого и тяжелого течения COVID-19 была практически в 6,5 раза ниже, чем легкой формы (OШ=42,8 (95% ДИ 23,3; 78,6); χ2=201,4; p<0,001).
Таким образом, мы подтвердили факт, что молодой возраст, отсутствие беременности и коморбидного фона существенно снижает риск среднетяжелого и тяжелого течения НКИ [18, 23].
В таблице 1 представлены виды и частота новых стойких симптомов, появившихся в пандемию COVID-19 у переболевших и не заболевших COVID-19 женщин; в таблице 2 приведена оценка степени выраженности симптомов в баллах.
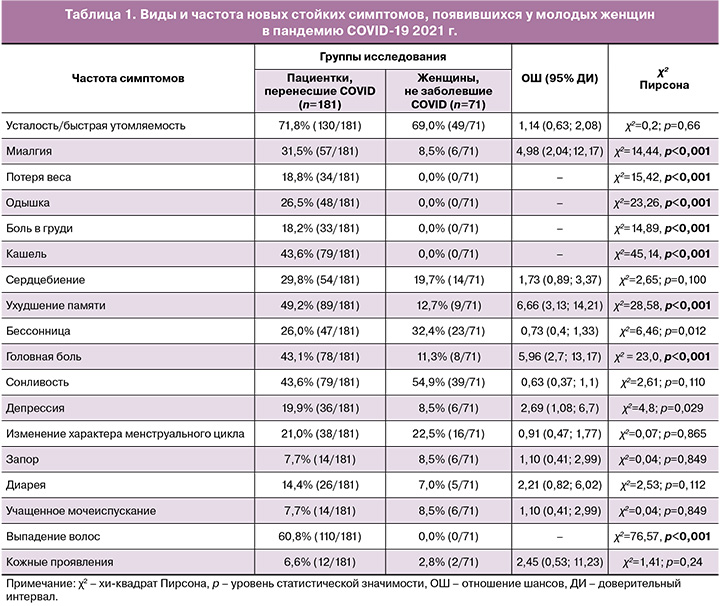
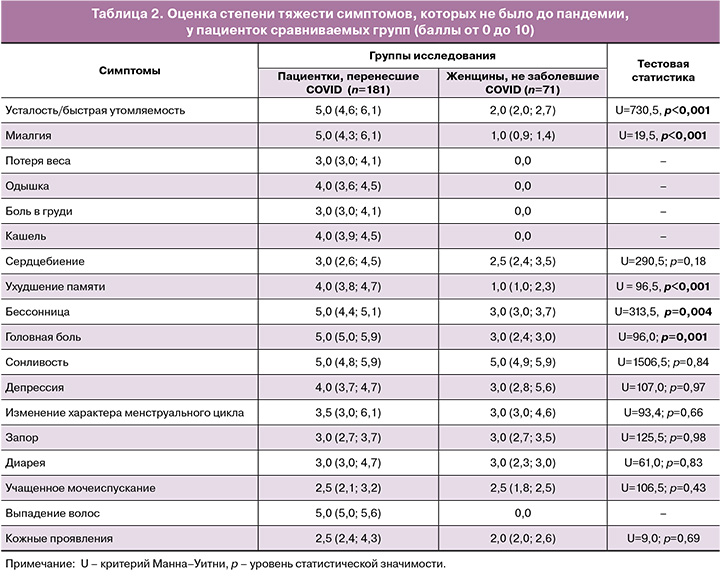
Согласно полученным данным, у молодых женщин в период пандемии усталость и/или быстрая утомляемость были самыми распространенными новыми стойкими симптомами, с одинаковой частотой зарегистрированными как после перенесенной НКИ, так и у не заболевших: 71,8% (130/181) против 69,0% (49/71, pχ2=0,66). Факты о распространенности данного симптома, выявленные нами, в целом совпадают с выводами других авторов, что это осложнение развивается с наибольшей частотой 46,8–84,5% [3, 24]. Однако следует отметить, что степень его тяжести преобладала в группе женщин, перенесших COVID-19 (5,0 против 2,0 балла, p<0,001).
Из неврологических симптомов пациентки с ПКС чаще отмечали ухудшение памяти – 49,2% (89/181) против 12,7% (9/71) (ОШ=6,66 (95% ДИ 3,13; 14,21); pχ2<0,001); головную боль – 43,1% (78/181) против 11,3% (8/71) (ОШ=5,96 (95% ДИ 2,7; 13,17); pχ2<0,001), интенсивность которых превышала таковую в группе не заболевших в этот период пандемии женщин: 4,0 против 1,0 балла (p<0,001) и 5,0 против 3,0 балла (p=0,001) соответственно. Аналогичную частоту развития нарушений памяти (50%) при ПКС обнаружили Shan D. et al. (2022) на большой когорте пациенток и объяснили полученный факт выраженными двусторонними метаболическими нарушениями в отделах центральной нервной системы, регулирующих когнитивные процессы, краткосрочное и долгосрочное запоминание информации [25].
На депрессию значимо чаще жаловались женщины с COVID-19 в анамнезе, чем не заболевшие COVID-19: 19,9% (36/181) против 8,5% (6/71) (ОШ=2,69 (95% ДИ 1,08; 6,7); pχ2=0,029). При этом степень выраженности симптома оказалась сопоставимой: 4,0 против 3,0 балла (p=0,97). Отечественные исследования, проведенные на популяции, включающей женщин (78,9%) и мужчин (21,1%) в возрасте от 18 и более 55 лет, выявили более высокую частоту развития депрессии в постковидном периоде: 68,6% [3].
Согласно сведениям литературы, боли в мышцах и суставах – довольно распространенный симптом ПКС, частота которого в популяции россиян составляет 63,9% [3]. У обследованных нами молодых женщин миалгия зарегистрирована в постковидном периоде в 31,5% (57/181) случаев и кратно реже у не заболевших COVID-19 – 8,5% (6/71) (ОШ=4,98 (95% ДИ 2,04; 12,17); pχ2<0,001). Интенсивность симптома закономерно была более выраженной у переболевших НКИ: 5,0 против 1,0 балла (p<0,001).
Исходя из патогенеза и клинической картины COVID-19, выглядят вполне логичными и объяснимыми полученные нами факты о наличии у переболевших пациенток в постковидном периоде кашля (43,6% (79/181) против 0,0% (0/71), pχ2<0,001), одышки (26,5% (48/181) против 0,0% (0/71), pχ2<0,001), боли в груди (18,2% (33/181) против 0,0% (0/71), pχ2<0,001), потери веса (18,8% (34/181) против 0,0% (0/71), pχ2<0,001), выпадения волос (60,8% (110/181) против 0,0% (0/71), pχ2<0,001). В современных рекомендациях NICE (2020), СDC (2020), ВОЗ (2021) и имеющихся отечественных и зарубежных источниках указанные симптомы отмечаются как характерные для пациентов с ПКС [3, 7–10, 19]. Эксперты считают, что полиорганные нарушения при ПКС обусловлены вирус-индуцированным воспалением, которое после выздоровления пациента от COVID-19 приобретает характер иммунного и хронического, а также гиперпродукцией цитокинов, поражением эндотелия сосудов, гемокоагуляционными и аутоиммунными нарушениями, оксидативным стрессом [3, 4, 6, 12, 14, 25].
Согласно сведениям, представленным в таблице 1, у пациенток, не болевших COVID-19 в исследуемый период времени, также отмечены многочисленные новые стойкие симптомы, которых не было ранее. У них с одинаковой частотой с перенесшими НКИ регистрировались усталость/быстрая утомляемость (69,0% (49/71) против 71,8% (130/181), pχ2=0,66), сонливость (54,9% (39/71) против 43,6% (79/181), pχ2=0,11), сердцебиение (19,7% (14/71) против 29,8% (54/181), pχ2=0,1), изменение характера менструального цикла (22,5% (16/71) против 21,0% (38/181), pχ2=0,865), кожные проявления (2,8% (2/71) против 6,6% (12/181), pχ2=0,24), и только бессонница развивалась значимо чаще (32,4% (23/71) против 26,0% (47/181), pχ2=0,012), хотя и имела меньшую степень выраженности (3,0 против 5,0; p=0,004).
Полученные нами факты о возникновении новых стойких симптомов у пациенток, не заболевших в период пандемии, находят объяснение в исследованиях Шепелевой И.И. и соавт. (2020) [26], Абриталина Е.Ю. (2021) [13], Котовой О.В. и соавт. (2021) [15], которые показали, что COVID-19 оказывает не только прямое (нейротоксическое), но и опосредованное действие на нервную систему и психику человека, что обусловлено боязнью заражения и потери близких в условиях массовой заболеваемости, трудной доступности медицинской помощи, отсутствия эффективных методов лечения. В психологическое состояние населения вносили существенный вклад негативные эмоциональные реакции на самоизоляцию, социальную дистанцию, панический спрос на ряд товаров, сложность планирования своей жизни в перспективе, изменения в трудовом статусе и материальном благополучии, на систематическую информацию о человеческих жертвах пандемии и др.
Наше исследование проводилось во второй год пандемии, в 2021 г., когда доминировал генетический вариант Дельта вируса SARS-CoV-2, возникший в результате естественной мутации и характеризующийся большей патогенностью, ростом частоты развития тяжелых пневмоний и неблагоприятных исходов [27, 28]. Психиатрами и психологами отмечено, что в пандемию COVID-19 наблюдался специфический синдром, названный «headline stress disorder»: высокий эмоциональный ответ в виде стресса и тревожности. По мнению исследователей, этот синдром может приобретать физические симптомы: сильное сердцебиение, бессонницу, нарушения менструального цикла и другие психосоматические расстройства. Симптомы и ранние предупреждающие признаки посттравматических стресс-связанных расстройств по своей природе могут быть хроническими либо эпизодическими [13, 15].
Таким образом, на формирование ПКС, несомненно, оказывают влияние биологические свойства вируса SARS-CoV-2 и его способность вызывать ряд полиорганных патологических процессов, обусловленных иммунным хроническим воспалением, генерализованными эндотелиопатией, микротромбозами, васкулитами и др. [2, 3, 5, 6, 12]. Появление новых стойких симптомов, сходных с клиническими проявлениями ПКС, у молодых соматически здоровых женщин, не заболевших COVID-19, может быть вызвано высоким эмоциональным ответом на изменения условий жизни в пандемию с последующими посттравматическими стрессово-тревожными расстройствами в виде целого спектра психосоматических нарушений [13, 15, 26].
Заключение
Наше исследование продемонстрировало широкую распространенность ПКС у исходно соматически здоровых женщин молодого репродуктивного возраста. Появление ряда аналогичных сходных по частоте симптомов у не заболевших в период пандемии женщин может быть связано с посттравматическим стрессово-тревожным расстройством. Необходимы дальнейшие углубленные междисциплинарные исследования для выяснения патофизиологических механизмов развития новых стойких симптомов, связанных с пандемией COVID-19.



