В структуре инфекционных заболеваний женской половой сферы частота вульвовагинальных инфекций и дисбиотических процессов варьирует от 30 до 80% [1]. Причиной их возникновения является нарушение колонизационной резистентности влагалища, определяющую роль в обеспечении которой играют лактобациллы, создающие кислую среду и конкурентно взаимодействующие с условно-патогенными микроорганизмами за пищевые субстраты, что предотвращает чрезмерное размножение последних и, как следствие, развитие дисбиотических и воспалительных заболеваний. Однако под воздействием экзогенных и эндогенных факторов, таких как дисбактериоз желудочно-кишечного тракта, эндокринные заболевания и/или нарушения гормонального фона, нерациональное использование антибактериальных препаратов, хронические латентно-персистирующие инфекции, стрессы, нарушения интимной гигиены и др. происходит уменьшение количества лактобактерий, изменяется рН влагалища, что способствует развитию бактериального вагиноза и/или вульвовагинитов [1–8].
Как правило, указанные факторы выявляются у большинства женщин, часто повторяются или являются постоянными, что предрасполагает к рецидивам бактериального вагиноза и вульвовагинитов и приводит к необходимости частого лечения. Поэтому схемы рациональной терапии должны быть эффективными, безопасным, по возможности обеспечивать максимальное удлинение межрецидивного периода.
Вместе с тем, лекарственные препараты, используемые для лечения рецидивирующих инфекционных воспалительных и не воспалительных процессов влагалища, должны обладать минимальным системным действием, отсутствием негативного влияния на биотоп влагалища, а также не иметь серьезных ограничений к применению у беременных и в детском возрасте [2].
 Исходя из этого, для проведения исследования нами был выбран препарат флуомизин (деквалиния хлорид 10 мг) (Мединова Лтд, Швейцария), применяемый в России с 2010 г. и более 10 лет использующийся на территории Германии для лечения бактериального вагиноза, кандидозного, трихомонадного и неспецифических вульвовагинитов. Активная субстанция флуомизина оказывает антисептическое и антибактериальное действие на большое количество грамположительных и грамотрицательных микроорганизмов: Gardnerella vaginalis, Escherichia coli, Klebsiella spp., Pseudomonas spp., Proteus spp., анаэробы, грибы рода кандида, трихомонады. При интравагинальном введении крайне незначительное количество деквалиния хлорида всасывается в системный кровоток и выводится в не конъюгированной форме через кишечник.
Исходя из этого, для проведения исследования нами был выбран препарат флуомизин (деквалиния хлорид 10 мг) (Мединова Лтд, Швейцария), применяемый в России с 2010 г. и более 10 лет использующийся на территории Германии для лечения бактериального вагиноза, кандидозного, трихомонадного и неспецифических вульвовагинитов. Активная субстанция флуомизина оказывает антисептическое и антибактериальное действие на большое количество грамположительных и грамотрицательных микроорганизмов: Gardnerella vaginalis, Escherichia coli, Klebsiella spp., Pseudomonas spp., Proteus spp., анаэробы, грибы рода кандида, трихомонады. При интравагинальном введении крайне незначительное количество деквалиния хлорида всасывается в системный кровоток и выводится в не конъюгированной форме через кишечник.
Многоцентровое исследование («БИОС 1») 2-этапной схемы терапии бактериального вагиноза и неспецифического вульвовагинита с применением препарата флуомизин, проведенное в России в 2010 г., показало не только высокую эффективность данного препарата, но и отсутствие серьезных нежелательных эффектов используемой местной терапии [3].
Цель исследования – сравнить эффективность препаратов для восстановления микрофлоры влагалища: гинофлор э, лактобактерий для перорального приема и аскорбиновой кислоты в лечении хронических рецидивирующих инфекционных воспалительных и невоспалительных заболеваний влагалища на втором этапе лечения.
В исследовании участвовали 17 медицинских центров из 12 городов России: Волгоград, Воронеж, Казань, Краснодар, Москва, Нижний Новгород, Новосибирск, Самара, Санкт-Петербург, Ставрополь, Тюмень, Челябинск.
Материал и методы исследования
Проведено многоцентровое клиническое обследование 166 пациенток в возрасте от 17 до 50 лет с рецидивирующими формами бактериальных инфекций: бактериальный вагиноз (127 пациенток) или вагинит (39 пациенток). Средний возраст больных составил 31±7 лет.
Клинический диагноз бактериального вагиноза подтверждали наличием «ключевых клеток» при микроскопическом исследовании мазка, положительным аминным тестом и рН более 4,5. Диагностика неспецифического бактериального вульвовагинита базировалась на определении при микроскопии мазка из влагалища числа лейкоцитов более 20–25 в поле зрения, а также смешанной бактериальной флоры. В обеих группах больных число обострений патологического процесса составило 4 и более раз в год, что позволило отнести данные инфекции к разряду «рецидивирующих». Исследование проведено в 2 этапа.
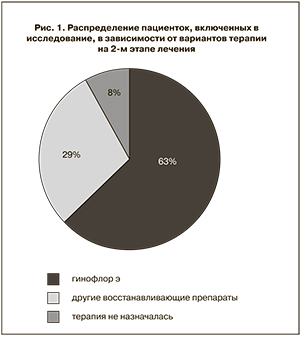
На первом этапе пациентки получали антисептическую терапию препаратом флуомизин интравагинально ежедневно перед ночным сном в течение 6 дней. На втором этапе все пациентки путем случайной рандомизации были распределены на 3 группы: 1-я группа получала терапию препаратом гинофлор э по 1 свече на ночь в течение 6 или 12 дней; 2-я группа – препарат, содержащий лактобактерии для перорального применения, или аскорбиновую кислоту интравагинально в течение 6 дней на ночь; 3-я группа восстановительной терапии не получала. Распределение пациенток по группам на втором этапе лечения представлено в виде диаграммы на рис. 1.
Критерии включения в исследование: патологические бели при сумме критериев Амселя не менее 3 (гиперемия, болезненность, отек тканей, патологическая характеристика выделений, зуд, жжение, дискомфорт в области половых органов); согласие на использование барьерной контрацепции на весь период обследования и лечения; отсутствие беременности на момент включения в исследование; подписание информированного согласия на участие в исследовании; соблюдение схем лечения и регулярное посещение врача на период исследования.
Критерии исключения: беременность, специфические инфекции и воспалительные заболевания в малом тазу в стадии обострения.
Для оценки особенностей течения заболевания и эффективности терапии рассматривались следующие характерные симптомы: наличие патологических выделений из половых путей, связанных с болезнью; наличие неприятного запаха; наличие зуда/жжения; наличие болезненности при половом акте. Выраженность симптомов (дискомфорт, зуд, жжение, патологические бели, гиперемия, отек) оценивали в баллах от 0 до 3, где 3 соответствует максимальному проявлению.
Оценку каждому симптому давала пациентка и записывала ее в свой дневник. Кроме того, все включенные в исследование отмечали в дневнике срок прекращения имевших место симптомов. Для анализа были использованы данные, содержащиеся в индивидуальных регистрационных картах (ИРК) пациенток.
Оценка эффективности препаратов проведена с учетом динамики субъективных жалоб и результатов объективного осмотра, а также нормализации данных микроскопического исследования и рН содержимого влагалища, отрицательного аминотеста по сравнению с 1-м визитом (при включении в исследование), на 2-м (после окончания первого этапа лечения) и 3-м (после окончания 2-го этапа лечения) визитах. Через 60 дней от начала терапии проводили 4-й визит, необходимый для оценки эффективности проведенной терапии, определения наличия или отсутствия рецидива заболевания.
Для статистической обработки данных применялись: статистический пакет AtteStat и программный продукт Statistica 10 компании StatSoft.
Результаты исследования и обсуждение
 Из 166 пациенток, включенных в группу оценки эффективности терапии на начало исследования (на 0–1-м визите), патологические выделения отмечены у 96% пациенток, 79% жаловались на неприятный запах, 61% – на зуд/жжение. По количеству жалоб до лечения количество симптомов варьировало от 5 до 7, сумма критериев Амселя составляла 4 балла. В лабораторных показателях у 96% больных рН был более 4,5; у 73% – лактобактерии в меньшинстве либо преобладание других микроорганизмов; у 57% – степень чистоты влагалища III–IV; у 52% в мазке обнаружены ключевые клетки.
Из 166 пациенток, включенных в группу оценки эффективности терапии на начало исследования (на 0–1-м визите), патологические выделения отмечены у 96% пациенток, 79% жаловались на неприятный запах, 61% – на зуд/жжение. По количеству жалоб до лечения количество симптомов варьировало от 5 до 7, сумма критериев Амселя составляла 4 балла. В лабораторных показателях у 96% больных рН был более 4,5; у 73% – лактобактерии в меньшинстве либо преобладание других микроорганизмов; у 57% – степень чистоты влагалища III–IV; у 52% в мазке обнаружены ключевые клетки.
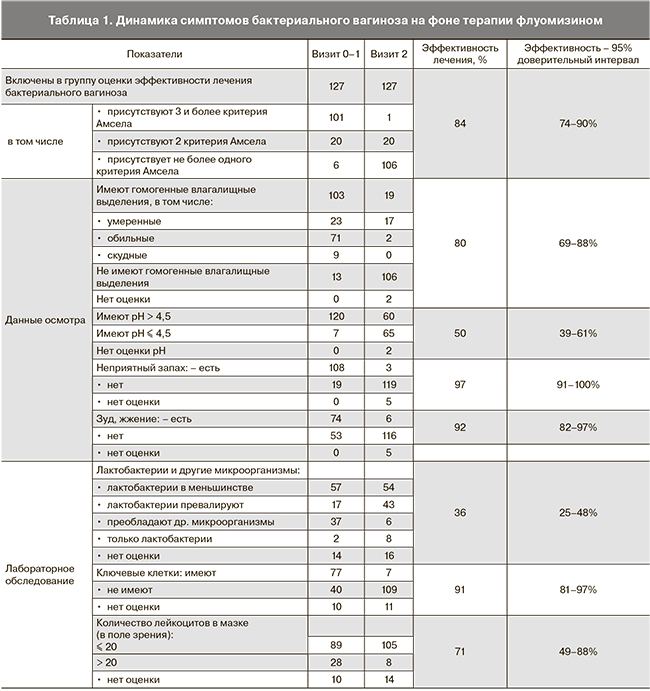
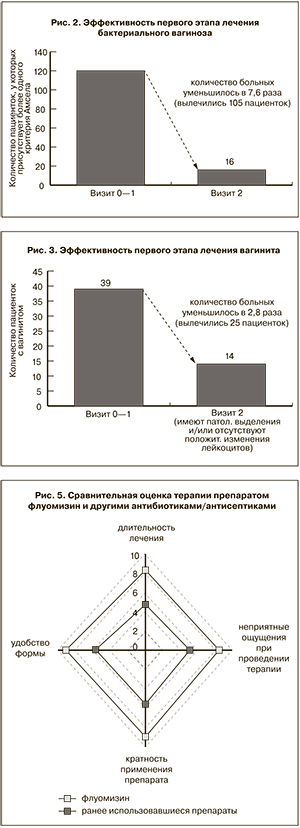
На фоне проводимой терапии флуомизином отмечена положительная динамика основных симптомов бактериального вагиноза, уменьшение суммы критериев Амселя и улучшение лабораторных показателей (табл. 1, рис. 2).
Следовательно, с уровнем достоверности 95% можно утверждать, что терапия с применением флуомизина оказалась очень эффективной для устранения таких клинических проявлений бактериального вагиноза, как зуд/жжение, неприятный запах, наличие гомогенных влагалищных выделений, болезненность, отечность и гиперемия слизистой влагалища. Высокая эффективность продемонстрирована по данным лабораторного обследования в части редукции «ключевых клеток» и количества лейкоцитов в мазке, повышения степени чистоты влагалища. Полученные данные совпадают с результатами проведенного ранее исследования БИОС [6].
Уменьшение количества патологических выделений, неприятного запаха, зуда/жжения, болезненности при половом акте было отмечено на фоне терапии флуомизином с 3–5-го дня терапии.
Однако после первого этапа лечения у пациенток с рецидивирующим бактериальным вагинозом в 32% продолжались патологические выделения из половых путей, у 47% показатель рН влагалища превышал референсные значения, аминный тест был положителен у 2%, а «ключевые клетки» обнаруживались у 6% женщин, что позволило предположить высокую вероятность очередного рецидива заболевания.
В группе пациентов с рецидивирующим вагинитом эффективность антисептической терапии флуомизином составила 72%. Анализ результатов исследования показал, что с уровнем доверия 95% терапия с применением флуомизина оказалась эффективной для устранения таких симптомов, как болезненность, отечность и гиперемия слизистой влагалища, зуд/жжение, неприятный запах, патологические влагалищные выделения (рис. 3, табл. 2).
По окончании первого этапа лечения (применение местного антисептика) у пациенток с рецидивирующим вагинитом 15% обследованных продолжали предъявлять жалобы на патологические выделения из половых путей, у 5% больных сохранялись зуд/жжение и неприятный запах. В 49% наблюдениях при микроскопическом исследовании мазка из влагалища отмечены «лактобактерии в меньшинстве» и «преобладание других микроорганизмов», в 15% – повышенное количество лейкоцитов.
В целом из 166 пациенток, включенных и завершивших исследование в соответствии с примененным протоколом, после применения флуомизина по данным второго визита 154 пациентки (93%) удовлетворяли критериям эффективности первого этапа терапии. Полученные данные подтвердили результаты многоцентрового исследования БИОС 1 [6].
Из 166 пациенток более половины (94 пациентки (56,6%)) ранее проводили лечение различными антибактериальными и антисептическими препаратами. На рис. 4 (см. на вклейке) отображены препараты, применяемые женщинами для лечения вагинальных инфекций (по данным опроса).
При проведении исследования пациенткам было предложено сравнить удобство применения и субъективно оценить клиническую эффективность терапии флуомизином по сравнению с ранее использованными препаратами. Сравнительная оценка препарата флуомизин и ранее использованных больными препаратов была отражена по четырем направлениям – по длительности лечения, по неприятным ощущениям при проведении терапии, по кратности применения препарата, по удобству формы. Пациентки по 10-балльной системе отмечали преимущества терапии. Как видно из представленной диаграммы, препарат флуомизин имеет преимущества перед другими препаратами по всем четырем направлениям (рис. 5).
После применения флуомизина 140 пациенткам (84,3%) была рекомендована терапия эубиотиками: 99 (70,7%) включенных в исследование получали препарат гинофлор э (1-я группа), 41 пациентка (29,3%) – другие эубиотики (2-я группа). 10 женщин (группа сравнения) восстановительную терапию не получали (3-я группа). Оценку эффективности восстановительной терапии и частоту рецидивов заболевания оценивали на 3-м и 4-м визитах. Обследование на 4-м визите прошли лишь 50 (50,5%) пациенток 1-й группы и 19 (46,3%) пациенток 2-й группы, остальные пациентки на осмотр не явились и были опрошены по телефону.
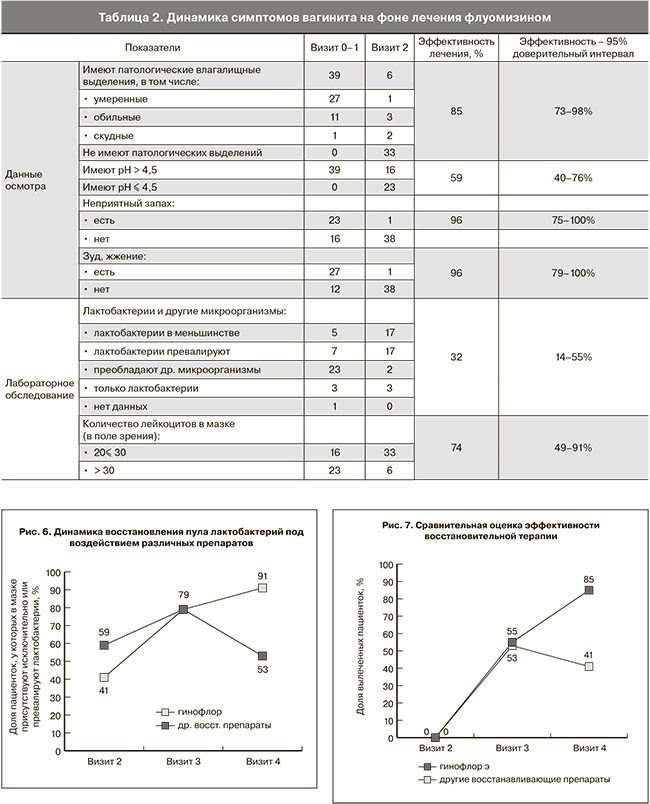
Анализ результатов с применением точного критерия Фишера показал, что эффективность применения препарата гинофлор э (1-я группа) и других восстанавливающих препаратов (2-я группа) оказалась близкой: клинический и лабораторный эффект на 3-м визите достигнут у 53 и 55% пациенток соответственно (p>0,05). Тем не менее, проведенные исследования на 4-м визите показали существенные и статистически значимые различия препаратов для восстановительной терапии (p<0,05). Несмотря на то что уменьшение влагалищных выделений, восстановление рН, динамика степени чистоты влагалищного содержимого для 1-й и 2-й групп не значима, тем не менее, в группе пациенток, получавших лечение другими эубиотиками, отмечалась более низкая доля лактобактерий по сравнению с группой, применявшей препарат гинофлор э, что может быть предпосылкой к более раннему рецидиву бактериального вагиноза (рис. 6).
Таким образом, сравнительная оценка эффективности терапии продемонстрировала высокую эффективность применения препарата гинофлор э на втором этапе лечения, что по нашему мнению может быть связано с наличием в составе препарата микродозы эстриола. Известно, что эстриол способствует накоплению гликогена в клетках вагинального эпителия. Гликоген, в свою очередь, является основным питательным субстратом для лактобактерий, играющих решающую роль в обеспечении колонизационной резистентности влагалища.
Проведенное исследование показало, что клинически значимый положительный эффект достигнут у 85% пациенток 1-й группы, получавших гинофлор э, против 41% в группе других восстанавливающих препаратов (рис. 7).
Таким образом, терапия с применением препарата флуомизин на первом этапе и гинофлор э на втором этапе терапии рецидивирующих форм инфекций влагалища оказалась эффективной у 85% пациенток, одновременно продемонстрировав лучшую динамику восстановления естественной флоры влагалища и в 2 раза сократив число рецидивов заболевания по сравнению со схемами, включающими лактобактерии для перорального применения или аскорбиновую кислоту.



