Материнская смертность вследствие высокой медико-социальной значимости является не только базовым критерием качества родовспоможения, но и показателем уровня развития общества и здравоохранения [1, 2]. Разработка мер по профилактике материнской смертности предполагает проведение анализа факторов риска и причин гибели женщин в период реализации репродуктивной функции [3–5]. Количество случаев тяжелой материнской заболеваемости, не завершившихся летальным исходом («едва не потерянных», или «maternal near-miss cases»), существенно больше случаев материнской смертности. Поэтому их анализ помогает систематизировать ведущие факторы риска для здоровья матери на всех этапах оказания лечебно-диагностической, в том числе реанимационной помощи, выделить среди них управляемые, поскольку большинство случаев материнской смерти можно предотвратить [6–8].
После дополнения в 2012 году формы федерального статистического наблюдения (ФСН) № 32 «Сведения о медицинской помощи беременным, роженицам и родильницам» вкладышем № 232 «Сведения о регионализации акушерской и перинатальной помощи в родильных домах (отделениях) и перинатальных центрах» стала возможной оценка распространенности и структуры патологических состояний, сопровождающихся максимальной летальностью, к которым относятся эклампсия, акушерские кровотечения, гнойно-септические заболевания и разрывы матки [9]. Проведение анализа статистических данных о частоте, структуре, регионализации критических акушерских состояний (КАС) во временном и пространственном аспектах необходимо для оценки эффективности профилактики тяжелой материнской заболеваемости и смертности.
Материал и методы исследования
С целью оценки динамики распространенности, структуры КАС и организации их учета в Центральном федеральном округе Российской Федерации (ЦФО РФ) проведен анализ таблицы № 2211 формы ФСН № 32, таблицы № 100 вкладыша № 232 к форме ФСН № 32 в целом по РФ, по 16 субъектам ЦФО РФ (за исключением г. Москвы и Московской области) за 2012-2016 гг. и протоколов территориальных комиссий по анализу случаев КАС органов управления здравоохранения ЦФО РФ за 2016 год (n=435). Программа обработки материала включала вычисление интенсивных и экстенсивных показателей. Расчет частоты КАС проведен на 1000 родов с целью обеспечения возможности сравнения данных, представленных в форме ФСН № 32 и вкладыше № 232. Обработка материала исследования проводилась с использованием ЭВМ типа IBM PC/AT Pentium. Для статистической обработки результатов исследования в качестве программного обеспечения использовали пакет программ Microsoft (США) для персонального компьютера.
Результаты исследования
Согласно статистической отчетности, в 2016 году, по сравнению с 2012 годом, в целом по РФ число случаев КАС снизилось в 3,6 раза (с 53 196 до 4750), по ЦФО РФ – в 2,8 раза (с 5109 до 1800), в том числе в медицинских организациях (далее – МО) родовспоможения первого функционального уровня – в 10,4 раза (с 570 до 55), в МО второго уровня – в 2,9 раза (с 2662 до 916), в МО третьего уровня – в 2,3 раза (с 1877 до 826).
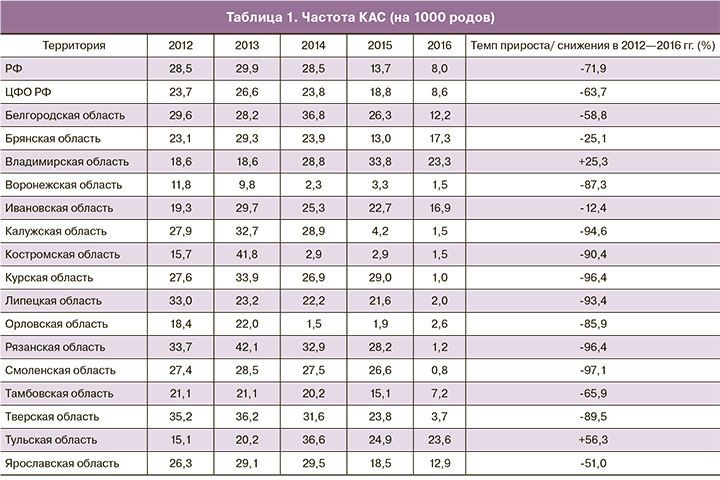
Оценка показателя частоты КАС, рассчитанного как отношения абсолютного числа случаев КАС к числу родов, свидетельствует о его снижении за пятилетний период в целом по России с 28,5 до 8,0 на 1000 родов (темп снижения – 71,9%), по ЦФО РФ – с 23,7 до 8,6 на 1000 родов (темп снижения – 63,7%) (табл. 1).
Наиболее значительное снижение частоты КАС в большинстве субъектов ЦФО РФ и в России в целом в 2015–2016 гг. обусловлено более взвешенным подходом к формированию статистической отчетности, в том числе вследствие проведения Министерством здравоохранения РФ аудита случаев near-miss [10] и создания территориальных комиссий по их анализу.
Разнонаправленность изменений частоты КАС в 2012–2016 гг. свидетельствует о сохраняющихся различиях территориальных подходов к их идентификации: за пятилетний период в 14 субъектах ЦФО РФ отмечено снижение частоты КАС, в двух – повышение. Об этом же свидетельствуют значения соотношения максимальной и минимальной частоты КАС в округе: в 2012 году – 3,0:1, в 2013 году – 4,3:1, в 2014 году – 24,5:1, в 2015 году – 17,8:1 и в 2016 году – 29,5:1. Наиболее низкие значения показателей частоты учитываемых КАС в 2014–2015 гг. в Орловской области (1,5‰ и 1,9‰ соответственно), в 2016 году – в Смоленской области (0,8‰), скорее всего, являются результатом более ответственного отношения руководителей профильных отделов органов управления здравоохранения к идентификации случаев острой тяжелой материнской заболеваемости.

Отсутствие существенных медико-демографических различий между женщинами активного репродуктивного возраста России и жительницами других стран предполагает существование определенных закономерностей в формировании нарушений здоровья. Согласно рекомендациям ВОЗ по профилактике и лечению преэклампсии «гипертензия и протеинурия присутствуют в 2–8% всех случаев беременности, а эклампсия развивается у 5–8% женщин, страдающих преэклампсией», таким образом, расчетное число гипертензивных осложнений в ЦФО РФ в 2016 году должно было бы составить 4–17 тыс. случаев, число случаев эклампсии – 156–250 [11]. По данным таблицы № 2130 формы ФСН № 32, за 2016 год число осложнений беременности отеками, протеинурией и гипертензивными расстройствами в ЦФО РФ составило 13 351 случай и соответствует расчетным данным. Эклампсия, согласно таблице № 2130 формы ФСН № 32, осложнила течение беременности у 26 женщин, согласно таблице № 2211 формы № 32 осложнила роды и послеродовый период у 13 женщин и значительно ниже расчетного значения. Отсутствие единых подходов к формированию статистического учета осложнений беременности, родов и послеродового периода не позволяет сделать вывод об эффективности профилактики тяжелых гипертензивных осложнений.
По данным таблицы № 100 вкладыша к форме ФСН № 32 частота преэклампсии, эклампсии, обусловивших развитие КАС, в целом по ЦФО РФ составила в 2012 году 7,4 на 1000 родов, снизившись в 2016 году до 2,9 на 1000 родов (табл. 2). Частота преэклампсии, эклампсии как причины КАС была наиболее низкой в 2012 году в Орловской области (1,4‰), в 2016 году – в Курской (0,1‰), Воронежской, Рязанской областях (по 0,2‰ соответственно), в Костромской области – случаев тяжелых гипертензивных осложнений не было. Наиболее высокой частота преэклампсии, эклампсии была в 2012 году в Липецкой области (32,9‰), в 2016 году – во Владимирской области (7,8‰).
В целом, по ЦФО РФ удельный вес преэклампсий, эклампсий в структуре КАС составил 28,1% в 2012 году и 33,7% в 2016 году и был наиболее низким в 2012 году в Калужской области (5,6%), в 2016 году – в Костромской области (0%), наиболее высоким – в 2012 году в Липецкой области (64,8%), в 2016 году – в Белгородской области (59,3%).
Несмотря на успехи в профилактике, диагностике и лечении акушерских кровотечений, они по-прежнему осложняют 2–8% родов [12]. По данным таблицы № 2211 формы № 32 в ЦФО РФ в 2016 году кровотечениями осложнились 1,0% родов. Согласно указаниям по заполнению вкладыша № 232 в число случаев КАС, обусловленных акушерскими кровотечениями, следует включать случаи «с кровопотерей, превышающей 0,5% массы тела женщин» (то есть 250–400 мл). Однако к массивным кровотечениям относят кровопотери свыше 20-30% объема циркулирующей крови или 1–1,5 л [13, 14], частота которых, по данным Т.У. Кузминых [15], составляет 1–2 на 1000 родов, по данным В.Н. Серова [16] – 1 на 700 родов, поэтому можно предположить, что количество массивных кровотечений (обусловивших развитие КАС) в округе должно быть меньше в 2–2,5 раза, в пределах 100–200 случаев на 100 тысяч родов, или 0,5% всех родов.

Согласно таблице № 100 вкладыша к форме ФСН №32 частота акушерских кровотечений как причины КАС в целом по ЦФО РФ составила 18,8 на 1000 родов в 2012 году и 5,6 на 1000 родов в 2016 году (темп снижения – 70,2%), была наиболее низкой в 2012 году в Воронежской области (7,5 на 1000 родов), в 2016 году – в Смоленской области (0,2‰), наиболее высокой – в 2012 году в Рязанской области (29,3‰), в 2016 году – в Тульской области (16,2‰) (табл. 3).
В целом по ЦФО РФ удельный вес акушерских кровотечений в структуре КАС составил 71,0% в 2012 году и 64,6% в 2016 году (темп снижения – 9,0%), былнаиболее низким в 2012 году – в Липецкой области (35,1%), в 2016 году – в Смоленской области (28,6%), наиболее высоким – в 2012 году в Орловской области (92,5%), в 2016 году – в Курской области (91,7%).
Разрывы матки, являющиеся одной из причин акушерских кровотечений, существенно увеличивают риск летального исхода для матери и ребенка. За пятилетний период число случаев разрывов матки в целом по ЦФО РФ сократилось с 30 до 17 случаев (с 0,14 на 1000 родов в 2012 году до 0,08 на 1000 родов в 2016 году).
Число случаев послеродового сепсиса в целом по ЦФО РФ сократилось с 85 до 6 случаев (с 0,39 на 1000 родов в 2012 году до 0,03 на 1000 родов в 2016 году). В 2012 году во вкладыше формы ФСН № 32 случаи септических осложнений родов и послеродового периода зарегистрированы органами управления здравоохранения Костромской (66 случаев), Калужской (11 случаев), Белгородской (4 случая), Ярославской (2 случая), Воронежской и Курской областей (по 1 случаю), в 2016 году – Костромской, Липецкой (по 1 случаю), Ярославской (4 случая) областей.
 Таким образом, согласно данным вкладыша № 232 к форме ФСН № 32, уровень КАС и отдельных его компонентов существенно различается в субъектах ЦФО РФ, но в целом по округу снижается благодаря предпринимаемым мерам по совершенствованию анализа и статистического учета острой тяжелой материнской заболеваемости.
Таким образом, согласно данным вкладыша № 232 к форме ФСН № 32, уровень КАС и отдельных его компонентов существенно различается в субъектах ЦФО РФ, но в целом по округу снижается благодаря предпринимаемым мерам по совершенствованию анализа и статистического учета острой тяжелой материнской заболеваемости.
Сравнительный анализ количества случаев КАС по данным протоколов территориальных комиссий органов управления здравоохранения и вкладышей № 232 также свидетельствует о необходимости совершенствования статистического учета случаев КАС в субъектах ЦФО РФ (табл. 4). Поскольку в таблице № 100 вкладыша № 232 содержится информация только о так называемых «предотвратимых» случаях КАС, можно предположить, что число случаев КАС по данным территориальных комиссий должно превышать число случаев КАС по данным отчетной формы. Только в Калужской области в 2015 году число случаев КАС, рассмотренных на территориальных комиссиях, превысило число случаев КАС по данным вкладыша № 232 (71 и 44 соответственно).
Соотношение числа случаев КАС по данным вкладыша № 232 и отчетов территориальных комиссий составило в целом по ЦФО РФ в 2015 году 16:1 (4034 и 253 соответственно), в 2016 году – снизилось до 10:1 (1800 и 182 соответственно) и было наиболее высоким в 2015 году во Владимирской области (264:1), в 2016 году – в Тульской области (39:1). В Костромской области соотношение числа случаев КАС по данным вкладыша № 232 и комиссии Департамента здравоохранения было наиболее оптимальным в округе и составило в 2015 году 1.2:1 (22 и 18 соответственно), в 2016 году – 1:1 (11 и 11 соответственно).
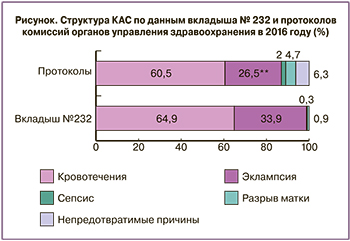
В структуре КАС по данным вкладыша № 232 и протоколов территориальных комиссий преобладают акушерские кровотечения (64,6% и 60,5% соответственно), на втором месте – тяжелые преэклампсии и эклампсии (33,7% и 26,5% соответственно) (рисунок).
Среди причин КАС удельный вес септических осложнений составляет 0,3%, доля разрывов матки – 0,9%. В структуре причин КАС, согласно протоколам территориальных комиссий удельный вес послеродового сепсиса составляет 2,0%, разрывов матки – 4,7%, непредотвратимых причин – 6,3% (в том числе экстрагенитальная патология – 5,1%, эмболия околоплодными водами – 1,2%). Превышение общего количества КАС над суммой предотвратимых причин КАС, представленных в таблице № 100 вкладыша № 232, на 7 случаев (1800 и 1793 соответственно) обусловлено включением непредотвратимых КАС департаментами здравоохранения Воронежской, Орловской и Ярославской областей.
Заключение
Таким образом, результаты анализа отчетных форм ФСН № 32, вкладышей к ним № 232 и протоколов заседаний территориальных комиссий свидетельствуют о недостаточном внимании руководителей акушерско-гинекологической службы большинства субъектов ЦФО РФ к организации экспертизы и статистического учета случаев КАС.
Аудит случаев тяжелой материнской заболеваемости на уровне профильной комиссии органа управления здравоохранения с привлечением наиболее квалифицированных специалистов является, наряду с ресурсным обеспечением, базовым компонентом целенаправленной систематической работы по профилактике неблагоприятных исходов в период реализации репродуктивной функции. Следовательно, задачей территориальной комиссии по анализу случаев КАС является не только разработка рекомендаций по профилактике материнской смертности, но и обеспечение контроля за их реализацией и формированием статистической отчетности.



