Введение
Эффективное лечение бактериального вагиноза (БВ), вульвовагинального кандидоза (ВВК) и трихомониаза (ТМ) требует своевременной диагностики заболевания и назначения соответствующих антибактериальных/антигрибковых препаратов. Практический опыт показывает, что наиболее эффективным и безопасным является локальное применение таких препаратов, которое позволяет избежать побочных эффектов, возникающих при приеме внутрь. Своевременные диагностика и лечение БВ, ВВК, ТМ особенно важны у женщин репродуктивного возраста, т.к. вагинальные инфекции ассоциированы с повышенным риском воспаления шейки матки, невынашивания беременности, преждевременных родов [1, 2] и других заболеваний и осложнений женской репродуктивной сферы.
БВ (код по МКБ-10 N89 «Другие невоспалительные заболевания влагалища») сопровождается изменениями в составе нормальной микробиоты влагалища (прежде всего, снижением количества или исчезновением лактобацилл, продуцирующих молочную кислоту, поддерживающую значения рН в физиологическом диапазоне – менее 4,5). Патогенез БВ включает ослабление барьерного иммунитета, ухудшение условий для выживания физиологической микробиоты влагалища, что способствует повышенной колонизации вагинального биотопа бактериями родов Gardnerella, Atopobium, Leptotrichia, Clostridia, Prevotella, Mobiluncus, Veillonella и др. Нередко БВ встречается в смешанной форме и может сопровождаться ВВК или ТМ [3].
Средствами выбора для терапии БВ являются антибиотики и антисептические препараты [4]. Однако более высокая эффективность лечения (и, в частности, профилактика рецидивов БВ) достигается при использовании комплексной терапии, включающей пребиотики (инулин, фруктоолигосахариды), лактобациллы (прежде всего, различные штаммы L. acidophilus) и препараты, нормализующие окислительно-восстановительный потенциал влагалищной среды (молочная или аскорбиновая кислота и др.). Поскольку низкие значения рН (около 4,5) способствуют размножению лактобацилл и тормозят развитие условно патогенной микрофлоры, то препараты, нормализующие рН, – важный компонент комплексной терапии БВ [5].
Использование антибактериальных, антигрибковых и антисептических препаратов наиболее оправдано в случае рецидивирующих вагинальных инфекций. Интравагинальное применение антибактериальных препаратов эффективно уже в первые дни лечения, при этом положительный терапевтический эффект может наблюдаться через неделю. В частности, препараты группы нитроимидазолов являются практически единственными средствами для лечения урогенитального ТМ. Препарат Гайномакс (суппозитории вагинальные или крем со стандартной дозой, содержащей 100 мг тиоконазола и 150 мг тинидазола) может использоваться для лечения БВ, ВВК и ТМ.
Ранее были проведены метаанализы по отдельным компонентам препарата Гайномакс, показавшие высокую терапевтическую эффективность этих веществ в лечении БВ. Например, в работе Henderson J.T. был проведен анализ 36 клинических исследований (n=1041) тиоконазола [6]. Во всех исследованиях тиоконазол назначался интравагинально в дозе 100 мг (1 суппозиторий/сут или 5 г/сут 2% крема) в течение 14, 6 или 3 дней. В 20 из 36 исследований было проведено сравнение эффективности тиоконазола и других имидазолов (клотримазола и эконазола) при местном лечении ВВК [6]. В настоящей статье представлены результаты метаанализа клинических исследований по использованию препарата Гайномакс для терапии БВ, ВВК и ТМ.
Материалы и методы
Виды исследований. Все опубликованные и продолжающиеся клинические исследования по оценке эффективности и безопасности препарата Гайномакс, в состав которого входят тиоконазол 100 мг и тинидазол 150 мг.
Участницы. Пациентки акушерско-гинекологических отделений с БВ, ВВК, ТМ или смешанными инфекциями, установленными по клиническим и микробиологическим критериям.
Терапевтическое вмешательство. Интравагинальное применение Гайномакса. Рассматривались два режима приема: 1 суппозиторий/сут (5 г/сут крема) в течение 7 суток или 2 суппозитория/сут (10 г/сут крема) в течение 3 суток.
Критерии оценки эффективности терапии. Клиническое излечение БВ оценивалось по критерию Амселя, микробиологическое излечение БВ – по критерию Нуджента. Критерии Амселя оценивали, если у пациентки выявлено не менее 3 из 4 критериев: 1) гомогенные серо-белые выделения; 2) рН вагинальных выделений более 4,5; 3) неприятный «аминовый» запах выделений при добавлении 10% КОН; 4) наличие «ключевых» клеток при микроскопическом исследовании вагинальных выделений [7]. Микробиологический критерий Нуджента определяли по мазку, окрашенному по Граму, с оценкой соотношения разных морфотипов бактерий по 10-балльной шкале (менее 4 баллов – норма, от 7 до 10 баллов – БВ).
Поиск исследований. Была проведена серия поисков публикаций в базах данных EMBASE, российском портале ELIBRARY по запросам «Tinidazole AND Tioconazole» (в англоязычных базах данных) и «тинидазол и тиоконазол» (в русскоязычных базах данных).
Сбор и анализ данных. В ходе сбора и систематизации данных анализируемых исследований из текстов публикаций извлекалась информация о количестве, возрасте, поле, диагнозах пациентов в соответствующих группах, режиме приема препарата Гайномакс. Для каждого исследования из текста соответствующей статьи (и, при необходимости, посредством непосредственного контакта с авторами) извлекалась информация о демографических показателях (возраст, этническая группа), дозировке и длительности курса приема препарата. В группах участниц регистрировалось наличие таких показателей, как клиническое излечение БВ (по критериям Амселя), микробиологическое излечение БВ (по критерию Нуджента), микробиологическое излечение ВВК и ТМ, клиническая симптоматика БВ (наличие выделений, неприятного запаха, зуда, жжения, «ключевых» клеток, раздражение, воспаление, покраснение, боль, трещины) на начало и конец исследования. Также собиралась информация о побочных эффектах (металлический привкус во рту, тошнота, головокружение, головная боль, диарея, дисменорея, боли в области живота, аллергия на препарат и др.). В целом для каждой группы каждого исследования была собрана информация по 29 показателям.
Для оценки качества биомедицинских исследований были использованы критерии, сформулированные и апробированные в монографии [8]. Оценка каждого исследования проводилась несколькими экспертами, расхождения в оценке разрешались в ходе дискуссии. Когда это было возможно, были запрошены исходные таблицы данных, использованные для подготовки оригинальных публикаций, вошедших в метаанализ. Все исследования, удовлетворяющие критериям включения, были включены в первоначальный анализ.
Критериями включения исследований в метаанализ являлись: 1. лечение БВ с оценкой эффективности терапии по указанным выше критериям; 2. использование Гайномакса (тиоконазол 100 мг, тинидазол 150 мг); 3. дозировка 1 вагинальный суппозиторий/крем (5 г/сут крема) в течение 7 суток или дозировка 2 вагинальных суппозитория/крем (10 г/сут) – 3 суток; 4. использование препарата в составе монотерапии.
Метаанализ был проведен с использованием модели фиксированных эффектов. Сводные статистические данные о дихотомических переменных представлены в виде относительного риска (ОР) с 95% доверительными интервалами (ДИ); статистические данные для непрерывных переменных представлены в виде взвешенной разности средних с 95% ДИ. Использовали авторский пакет программ MEDSTUDY, предназначенный для интеллектуального анализа биомедицинских данных [9]. Визуализация результатов метаанализа проводилась с использованием апплета, специально разработанного для электронных таблиц MS Excel.
Результаты и обсуждение
В результате поиска литературы было найдено 13 публикаций (10 – в отечественной медицинской литературе и 3 – в зарубежной), среди которых – 5 клинических исследований, в которых изучались эффекты комбинации тинидазола и тиоконазола в терапии БВ. Сформулированным критериям включения соответствовали 4 исследования: Cagayan, 2009 [10], Farah, 1987 [11], Leitzke, 1989 [12] и Каткова, 2020 (по согласованию с автором статьи Катковой Н.Ю. на основе предоставленных ею данных) [13]. Исследование (Волков, 2019) [14] было исключено, т.к. в работе не представлены количественные результаты клинического и микробиологического излечения (несоответствие критерию включения 1). Кроме того, в исследовании [14] препарат Гайномакс использовался в лечении БВ у женщин с цервикальными интраэпителиальными неоплазиями высокой степени в период подготовки к хирургическому вмешательству. Поэтому включение данной группы пациенток существенно повысило бы клиническую неоднородность объединенной выборки.
Гайномакс использовали в двух интравагинальных лекарственных формах (крем или суппозитории). Предварительное рассмотрение результатов 4 исследований, взятых в метаанализ, показало, что обе лекарственные формы проявляют сравнимую эффективность. Кроме того, в рассматриваемых исследованиях суппозитории/крем Гайномакс использовались в стандартной дозе в течение 7 суток или в удвоенной дозе в течение 3 суток [10, 13].
Терапевтическая эффективность обоих режимов использования препарата также была сопоставимой. Например, в исследовании [13] после применения семидневного курса препарата «Гайномакс» жалобы на выделения и зуд сохранялись у 1/15 (6,6%) женщины, отмечено снижение общей бактериальной массы до 7,4(1,2) Log, аэробной и анэробной флоры до 2,4(0,6) Log . После трехдневного использования препарата у 2/15 (13,3%) беременных сохранялись патологические выделения и зуд вульвы, бакмасса достигла 8,2(1,7) Log, концентрация аэробной и анэробной флоры составила 3,9 (1,5) Log. Поэтому в метаанализ были взяты данные всех четырех клинических исследований (n=209, возраст 35±7 лет; 95% ДИ 18–52) без различий между двумя лекарственными формами и 3/7-дневным режимом терапии (табл. 1).
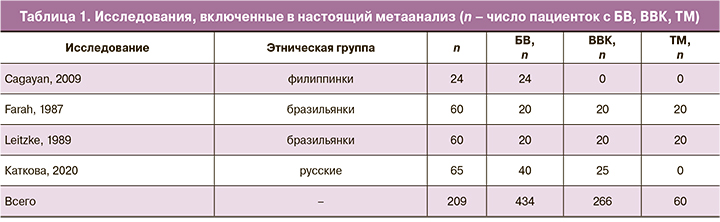
Выбор групп сравнения. Включенные в метаанализ исследования являлись открытыми клиническими без группы сравнения. Заметим, что формирование «чистой» группы контроля затруднено по очевидным этическим соображениям (т.к. при этом подразумевается фактически исследование течения БВ/ВВК/ТМ без лечения пациенток). Выбор «плацебо» представляет собой отдельную трудность, т.к., например, витамин С или молочная кислота не могут рассматриваться как плацебо. Оба вещества являются патогенетическими средствами лечения БВ, способствующими нормализации рН и росту лактобацилл [1]. Аскорбиновая кислота, кроме того, также тормозит формирование биопленок патогенных бактерий [2]. Наиболее целесообразным было бы использование двух контрольных групп – только тиоконазола (100 мг/сут) либо только тинидазола (150 мг/сут). Однако таких данных нет вследствие очевидных технических трудностей: введение таких контрольных групп требует изготовления специальных суппозиториев или образцов крема для интравагинального введения именно с такими дозировками.
Для обоснованного введения однородного контроля необходимо учесть «стандартную» динамику течения БВ без фармакотерапии. Клинический опыт показывает, что без активной фармакотерапии симптоматика БВ сохраняется в течение нескольких месяцев. Например, в работах [15, 16] показано, что симптоматика БВ может сохраняться до полутора лет и в среднем составлять 8–10 недель. Поэтому в настоящей работе для сравнения были использованы условные «группы плацебо», равные по числу пациентов соответствующим группам пациентов, получавших терапию препаратом Гайномакс. При формировании этих условных групп плацебо мы считали, что положительная клиническая динамика может встречаться у 30% пациенток (что соответствует обычному эффекту плацебо) [17]. Поскольку БВ, ВВК, ТМ могут протекать без ремиссии в среднем 8–10 недель, то спонтанная клиническая ремиссия БВ (и тем более ВВК и ТМ) крайне маловероятна в течение 3–7 суток исследования и, в соответствии с распределением продолжительности симптоматики БВ, не превышает 5%. Соответственно, мы утверждаем, что оценка эффекта плацебо в 30% существенно переоценивает вероятность спонтанной ремиссии БВ, ВВК или ТМ.
Проведены анализы ассоциаций между приемом Гайномакса и риском 14 патологических состояний (см. Методы). Терапия препаратом Гайномакс значительно повышала шансы клинического выздоровления при БВ (ОР 20,4; 95% ДИ 9,5–43,6), выздоровления при БВ по данным микробиологического исследования (ОР 15,5; 95% ДИ 7,6–31,5), выздоровления при ВВК (ОР 21,0; 95% ДИ 8,8–50,2) и ТМ (ОР 28,8; 95% ДИ 7,4–111,8). При анализе отдельных клинических симптомов установлены ассоциации между приемом препарата и статистически значимым снижением патологических вагинальных выделений (ОР 0,04; 95% ДИ 0,02–0,08), признаков воспаления (ОР 0,03; 95% ДИ 0,02–0,06) и гиперемии слизистой влагалища (ОР 0,09; 95% ДИ 0,06–0,15) в динамике лечения. Только в одном из четырех включенных в метаанализ исследований были описаны побочные эффекты (в объединенной выборке – для 3 из 209 пациенток).
При использовании Гайномакса в течение одной недели подавляющее большинство пациенток (в среднем по выборке – 91%) достигали клинического излечения БВ в соответствии с критериями Амселя (4 исследования n=209, ОР 20,39; 95% ДИ 9,54–43,57, P=1,21E-16, рис. 1).
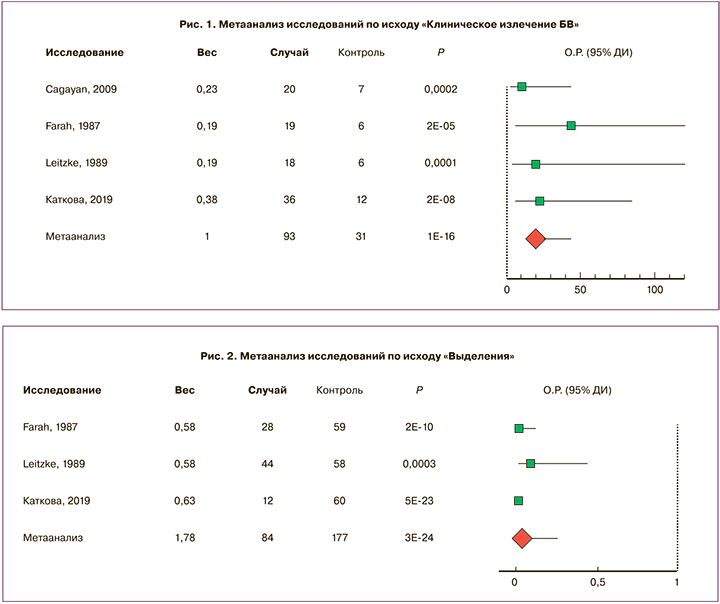
Достижение клинической ремиссии сопровождается значительным снижением частоты встречаемости таких симптомов, как патологические выделения, неприятный запах и зуд. Патологические выделения из половых путей женщин являются наиболее частой причиной обращения пациенток и самым частым симптомом вульвовагинальных инфекций (БВ, ВВК, ТМ и аэробный вагинит). Метаанализ указал на существенное (в 25 раз) снижение шансов наличия у пациентки выделений после терапии Гайномаксом (3 исследования, n=185, ОР 0,04; 95% ДИ 0,02–0,08, P=3,2E-24, рис. 2).
Метаанализ также подтвердил существенное (в 33 раза) снижение частоты встречаемости симптомов воспаления (3 исследования, n=185; ОР 0,03; 95% ДИ 0,02–0,06, P=1,36E-34, рис. 3) и гиперемии слизистой влагалища – в 11 раз (3 исследования, n=185; ОР 0,09; 95% ДИ 0,06–0,15, P=1,35E-22, рис. 4).
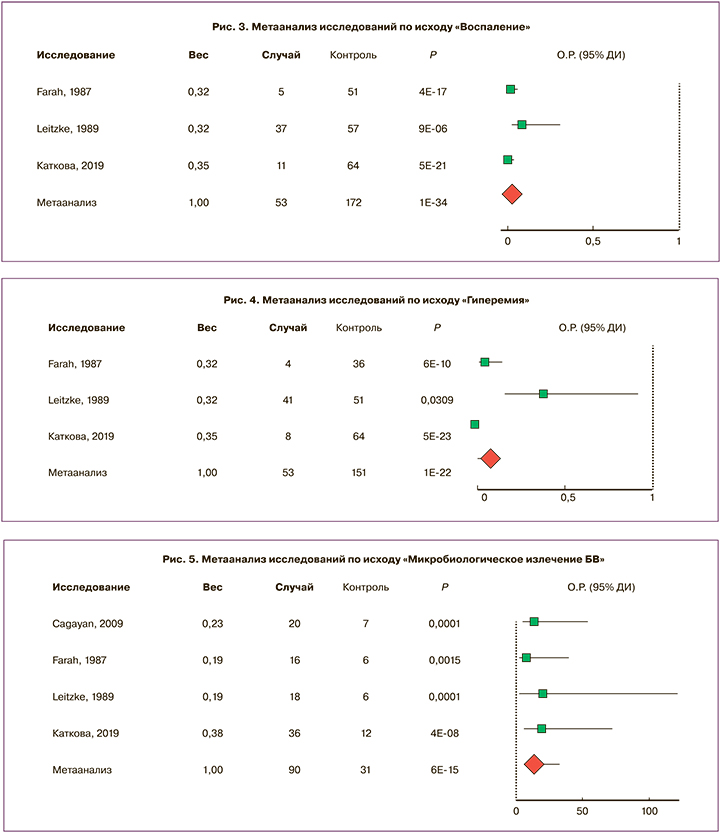
Положительная клиническая динамика терапии БВ вагинальными суппозиториями Гайномакс, отражаемая в соответствии с отдельными симптомами и с критериями Амселя, сопровождалась статистически значимым улучшением данных микроскопического исследования по Нудженту при лечении БВ (4 исследования, n=209; ОР 15,1; 95% ДИ 7,64–31,47, P=5,78E-15, рис. 5). Кроме того, метаанализ подтвердил эффективность препарата для лечения ВВК и ТМ.
ВВК, диагнозы В37.3 Кандидоз вульвы и вагины и N77.1 Вагинит, вульвит и вульвовагинит при инфекционных и паразитарных болезнях по МКБ-10, – инфекционная болезнь с поражением кожи вульвы и слизистой оболочки влагалища, вызванная дрожжеподобными грибами рода Candida, причем на долю Candida albicans приходится до 90% случаев. С клинической точки зрения, неосложненным ВВК считается впервые выявленный или спорадически (менее 4 раз в год) возникающий ВВК с умеренными проявлениями вагинита без сопутствующих факторов риска, сопровождающийся снижением иммунитета (цитостатики, глюкокортикоиды). Осложненный ВВК характеризуется наличием выраженной симптоматики (гиперемия слизистой влагалища, отек, изъязвления, трещины слизистой и др.) и рецидивирующим течением (4 и более рецидивов в год).
Несмотря на типичную клиническую картину ВВК, ни один из симптомов и признаков не является патогномоничным (зуд, жжение, болезненность, выделения, дизурия, отечность, гиперемия слизистой оболочки влагалища, трещины кожных покровов, атрофия и др.). Поэтому для установления диагноза ВВК следует использовать лабораторные методы, в том числе микроскопическое исследование вагинальных выделений с окрашиванием препаратов по Граму и метиленовым синим (обнаружение дрожжевых почкующихся клеток и псевдомицелия дрожжеподобных грибов), культуральное исследование с выделением и идентификацией кандид и молекулярно-биологические методы, направленные на обнаружение специфических фрагментов ДНК/РНК Candida spp.
Рекомендуемые схемы лечения ВВК (IUSTI, 2018; РОАГ, 2019) включают пероральные препараты (флуконазол, итраконазол) и интравагинальное лечение (клотримазол, тиоконазол, эконазол, тимидазол, бутоконазол, терконазол). Метаанализ подтвердил микробиологическую эффективность интравагинального применения комбинации тиоконазола и тинидазола в составе Гайномакса в терапии ВВК (3 исследования; n=185; ОР 21,00; 95% ДИ 8,77–50,28, P=5,88E-13, рис. 6).
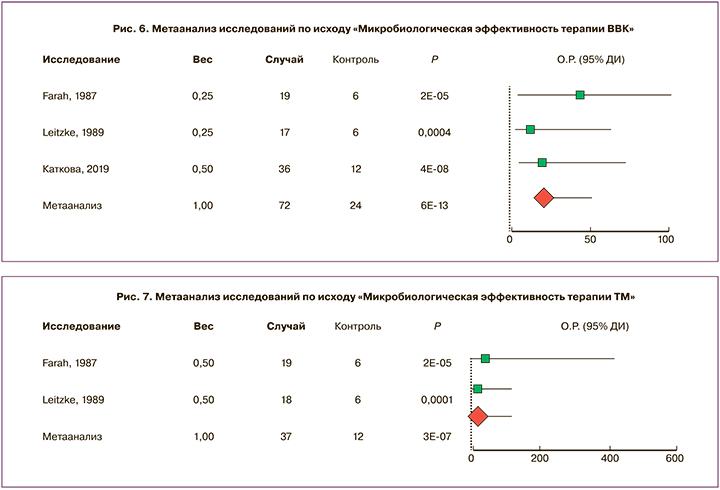
Настоящий метаанализ подтвердил статистически значимое повышение шансов микробиологической эффективности лечения трихомониаза (в 28 раз, 2 исследования; n=37; ОР 28,78; 95% ДИ 7,41–111,8, P=3,35E-07, рис. 7). ТМ (трихомонадная инфекция, передаваемая половым путем, диагнозы группы А59 Трихомоноз по МКБ-10) – инфекционное заболевание мочеполовых органов, вызываемое Тrichomonas vaginalis. В 50–75% случаев урогенитальный трихомоноз протекает бессимптомно, инкубационный период в среднем равен 4–28 дням. Trichomonas vaginalis вызывает до 25% случаев вагинита и сопровождается специфическими гнойными пенистыми выделениями, рН>4,5 (70% случаев), точечными геморрагиями шейки матки (25% случаев) и наличием подвижных трихомонад при микробиологическом исследовании (50–75% случаев). Для диагностики используются световая микроскопия нативного или окрашенного метиленовым синим мазка (характеризуется низкой чувствительностью – 40–70%), культуральный метод с выделением подвижных трихомонад (чувствительность 95%) и ПЦР-диагностика (чувствительность и специфичность близки к 100%) [3].
В ходе метаанализа собрана информация о побочных эффектах, которые встречались у пациенток, получавших Гайномакс (металлический привкус во рту, тошнота, головокружение, головная боль, диарея, дисменорея, боли в области живота, аллергия на препарат, жжение и др.). Во всех исследованиях, включенных в метаанализ, серьезные побочные эффекты отсутствовали. Незначительные побочные эффекты были отмечены только в работе Leitzke (1989) [12] у 3 пациенток, у 2 из которых отмечалась невыраженная аллергия, а у одной – локальное жжение в месте введения препарата. В остальных работах не выявлено ни одного случая нежелательных явлений во время терапии. Заметим также, что побочные реакции и осложнения не наблюдались и в работе (Волков, 2019) [14], не включенной в метаанализ. Также следует подчеркнуть, что отсутствие групп плацебо-сравнения затрудняет оценку взаимосвязи этих эффектов с приемом препарата.
Заключение
В статье представлены результаты метаанализа клинических исследований по использованию препарата Гайномакс (комбинация 100 мг тиоконазола и 150 мг тинидазола). В метаанализ вошли данные 4 клинических исследований (n=209). Средний возраст пациенток составил 35±7 лет (95% ДИ 18–52). Пациентки применяли суппозитории/крем Гайномакс в течение 7 суток (стандартная доза) или 3 суток (двойная доза).
Терапия препаратом Гайномакс значительно повышает шансы клинического выздоровления при БВ (в 20 раз, ОР 20,4; 95% ДИ 9,5–43,6), микробиологической эффективности терапии БВ (в 16 раз, ОР 15,5; 95% ДИ 7,6–31,5), излечения от ВВК (в 21 раз, ОР 21,0; 95% ДИ 8,8–50,2) и от ТМ (в 29 раз, ОР 28,8; 95% ДИ 7,4–111,8). При анализе отдельных клинических симптомов установлены ассоциации между приемом препарата Гайномакс и статистически значимым снижением частоты патологических выделений из влагалища (ОР 0,04; 95% ДИ 0,02–0,08), симптомов воспаления (ОР 0,03; 95% ДИ 0,02–0,06) и гиперемии слизистой влагалища (ОР 0,09; 95% ДИ 0,06–0,15) в динамике лечения.
Только в одном из четырех исследований были описаны незначительные побочные эффекты. В целом по объединенной выборке побочные эффекты отмечались у 3 из 209 пациенток и не приводили к необходимости прекращения терапии. Таким образом, результаты метаанализа демонстрируют высокую эффективность и безопасность интравагинального применения комбинации тиоконазола и тинидазола в составе Гайномакса для лечения БВ, ВВК и ТМ.



