Одной из наиболее распространенных проблем, связанных со здоровьем и качеством жизни женщин от менархе до менопаузы, следует считать предменструальный синдром (ПМС). Согласно данным эпидемиологических исследований, распространенность ПМС у женщин разных стран и слоев населения достаточно вариабельна: 12–30% в Европе [1], 43,0% в Индии [2], 80% в Арабских странах [3, 4], 95% в России [5]. Доказано, что ПМС включает в себя ряд психических, ментальных и физических симптомов, возникающих в лютеиновую фазу менструального цикла, причем клинические проявления ПМС в разные возрастные периоды жизни женщины могут меняться. Ряд исследователей выделяют формы ПМС при отсутствии овуляции и второй фазы менструального цикла и менструаций [6].
Установлено, что женщины, страдающие ПМС, чаще пропускают занятия в учреждениях образования и отсутствуют на работе, являются участниками дорожных аварий, имеют разногласия с супругами и детьми – вплоть до разрыва брачных отношений; кроме того, у них более высокие расходы на медицинское обслуживание и более низкое качество жизни, связанное со здоровьем [7].
Диагностика ПМС, как правило, затруднена и нередко исчисляется годами (до 8 лет), так как пациенткам трудно установить связь изменения настроения, качества жизни, появления тех или иных симптомов с предменструальным периодом, а также в связи с нежеланием женщин с вышеуказанными нарушениями обращаться за медицинской помощью [6]. В то же время считается, что диагноз может быть установлен только в случае, если симптомы повторяются во вторую фазу минимум 2–3 менструальных цикла подряд [6]. Чаще всего диагностика базируется на интерпретации данных разного вида опросников [8, 9].
В случае когда диагноз все же установлен, врач сталкивается с проблемой назначения адекватного лечения, так как, несмотря на многочисленные исследования, точная причина ПМС до конца не ясна; вследствие чего не разработаны и методы высокоэффективной терапии этой патологии [1].
Многими исследователями показано, что студентки медицинских вузов составляют группу повышенного риска по развитию ПМС в связи с высокими психоэмоциональными нагрузками в процессе обучения [10–12]. В настоящее время в Россию приезжают большое количество иностранных граждан как из ближнего, так и из дальнего зарубежья, с целью получения образования. Научных работ по оценке частоты встречаемости, особенностей клинических проявлений и степени выраженности симптомов ПМС у студенток, обучающихся в российских вузах, в настоящее время недостаточно, что и послужило поводом для проведения данного исследования.
Цель исследования: определить частоту, симптомы и степень выраженности ПМС у российских и иностранных студенток медицинского вуза с помощью опросника симптомов ПМС Королевского колледжа акушеров-гинекологов, валидированного в русскую версию.
Материалы и методы
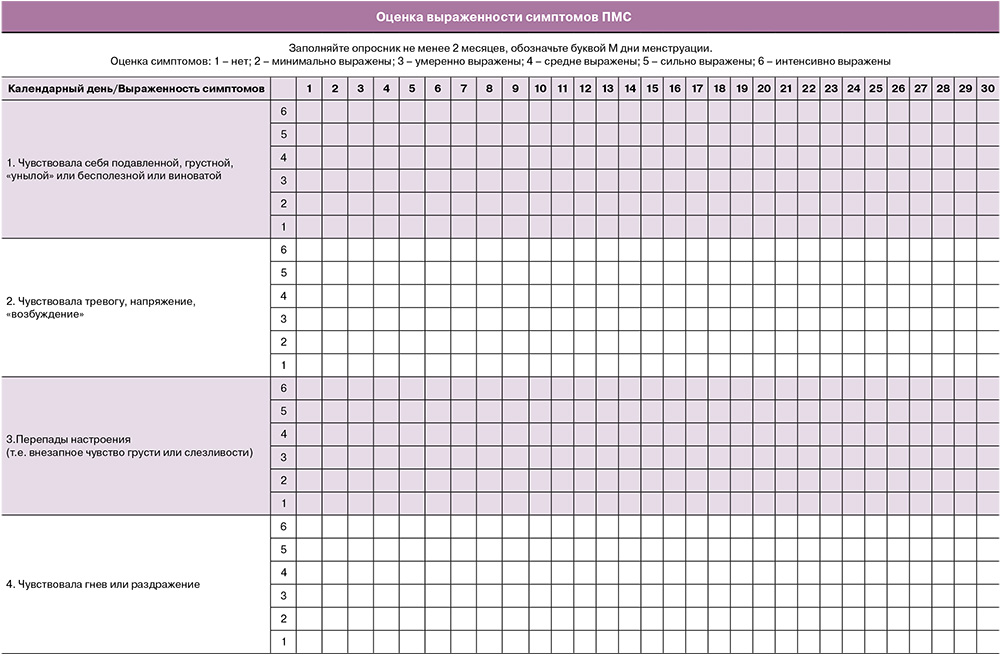
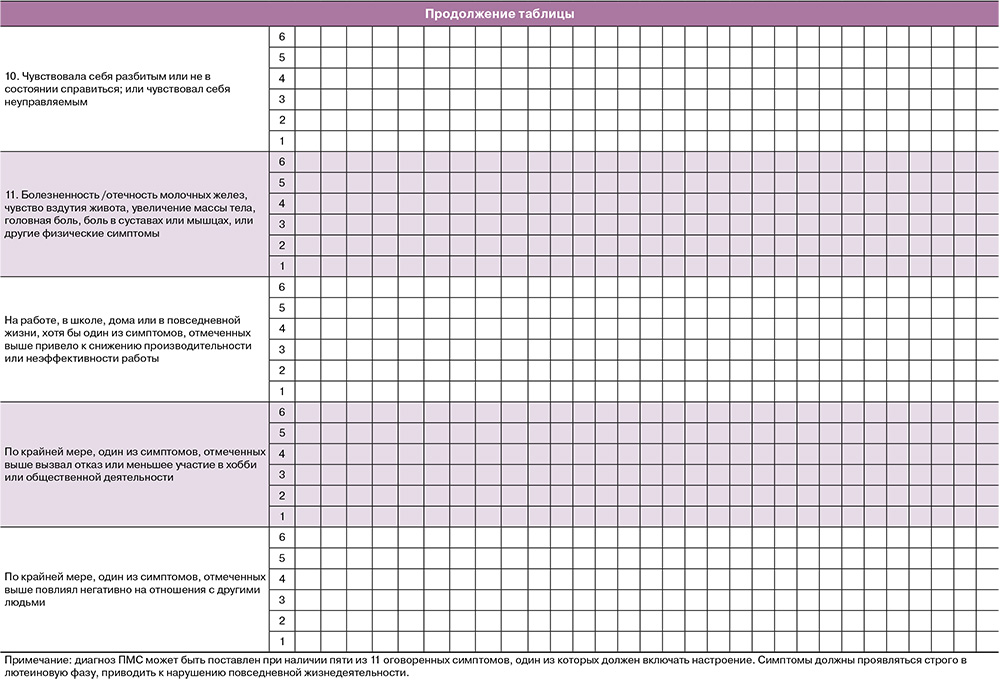
Исследование проведено в период 2022–2023 учебного года на базе кафедры акушерства и гинекологии с курсом дополнительного профессионального образования Алтайского государственного медицинского университета (заведующий кафедрой – профессор Ремнева О.В.). Первоначально была сформирована авторская анкета, включающая в себя 29 вопросов, касающихся возраста, социальной жизни, соматического и гинекологического здоровья; в том числе был включен валидированный нами в русскоязычную версию опросник наличия симптомов и степени выраженности ПМС Королевского колледжа акушеров-гинекологов [6] (Приложение). В дальнейшем анкета была трансформирована в Google-форму и предложена для добровольного анонимного тестирования студенткам 4 и 5 курсов медицинского вуза. В итоге в исследовании приняли участие 186 студенток, из них 152 студентки института клинической медицины (1-я группа) и 34 – факультета иностранных студентов (2-я группа).
Статистический анализ
Статистическая обработка результатов исследования проведена с использованием лицензионной программы SigmaPlot 12.5 (Systat Software, 2011). Качественные показатели были представлены в абсолютных значениях и в долях (процентах).
Результаты
Медиана возраста студенток двух групп не различалась и составила 21,1 и 22,2 года.
Установлено, что большинство студенток 1-й группы постоянно проживают в Алтайском крае (82,2%); остальные (17,8%) – в других регионах Сибирского федерального округа; то время как студентки 2-й группы – это жители стран Юго-Восточной Азии (Индия – 67,2%), Африки (Египет – 29,5%), Ближнего Востока (Объединенные Арабские Эмираты, Иран, Ирак – 3,3%). Большая доля российских студенток на момент проведения исследования проживали в собственных либо в съемных квартирах (85,5%); в то время как большинство иностранных студенток – в общежитии (67,6%). Каждая третья студентка 1-й группы совмещала учебу с работой в медицинских учреждениях города, среди студенток 2-й группы работающих было только двое (35,5 и 5,9% соответственно).
Анализ ответов анкеты, касающихся соматического здоровья, показал, что каждая вторая российская студентка и каждая третья студентка из дальнего зарубежья знают о наличии у них хронических заболеваний (53,9 и 29,4% соответственно). Структура соматической патологии в сравниваемых группах имела значимые различия: если у студенток 1-й группы в основномимели место вегетососудистые дистонии (25,0% и 0%) и хронический гастрит (23,6 и 5,9%), то у иностранных студенток в 2,8 раза чаще имела место железодефицитная анемия (10,5 и 29,4%), что может быть связано с национальными особенностями питания (вегетарианство). Частота хронических заболеваний мочевыделительной системы (5,9 и 2,9%) и эндокринной системы (36,8 и 20,5%) в группах значимо не различалась; однако обращает на себя внимание то, что каждая третья студентка 1-й группы и каждая пятая студентка 2-й группы в столь раннем возрасте уже имеют профицит массы тела (34,2 и 20,5%).
У большинства студенток обеих группах первая менструация пришла в возрасте 12–14 лет (71,0 и 82,3%); однако раннее менархе (до 12 лет) у студенток 1-й группы встречалось в 8 раз чаще, чем у студенток 2-й группы (23,6 и 2,9%); соответственно средний возраст менархе в группах сравнения имел значимые отличия (12,4 и 14,3 года). На момент исследования установлено, что нарушения менструального цикла имели место в анамнезе каждой второй студентки 1-й и 2-й групп (59,9 и 47,0%), как правило, в виде нарушения длительности менструального цикла. Студентки 1-й группы чаще имели короткий менструальный цикл (менее 24 дней) (15,7 и 0%); в то время как каждая третья студентка группы 2 отметила наличие пролонгированного менструального цикла (более 38 дней) (5,9 и 32,4%). Средняя длительность (5,4 и 4,8 дня) и объем менструальной кровопотери по оценке анкетируемых в группах сравнения значимо не различались (обильные – 12,5 и 17,6%; умеренные – 84,7 и 79,4%; скудные – 2,8 и 3,0%).
Большинство студенток 1-й группы, в отличие от студенток 2-й группы, были сексуально активны (80,9 и 20,5%). Медиана возраста полового дебюта у русскоязычных студенток была на 4 года ниже, чем в группе иностранных студенток (18,2 и 22,3 года). Большинство из сексуально активных респондентов групп сравнения назвали основным методом контрацепции презерватив (82,5 и 100%); гормональную контрацепцию использовали только 26,6% живущих половой жизнью российских студенток.
Наличие симптомов ПМС выявлено у большинства студенток двух групп (77,6 и 82,3%), что свидетельствует о высокой распространенности данной патологии в студенческой среде. Большинство студенток обеих групп отметили ухудшение общего самочувствия и снижение работоспособности в течение недели до наступления менструации (72,0 и 53,6%); остальные отметили дискомфорт и снижение качества жизни более чем за 10 дней до наступления менструации, а часть студенток (6,5 и 17,6%) отметили, что симптомы сохраняются и в первые три дня менструации.
Какие проявления ПМС студентки отмечали чаще всего? Прежде всего, это симптомы, характерные для нейропсихической формы ПМС: снижение настроения и развитие депрессии (84,2 и 100,0%), снижение способности сосредоточиться на работе или повседневной деятельности (65,1 и 94,1%), наличие чувства беспокойства и/или мышечного напряжения (83,6 и 91,2%). Кроме того, большинство студенток двух групп отметили наличие в предменструальном периоде масталгии и/или мастодинии (73,6 и 61,8%). Большинство студенток обеих групп имели ПМС легкой степени тяжести (84,7 и 67,8%); однако иностранные студентки в 2,1 раза чаще имели ПМС средней (8,4 и 14,3%) или тяжелой степени выраженности (6,7 и 17,8%).
Несмотря на высокую частоту наличия симптомов ПМС у студенток медицинского вуза, обращаемость их за медицинской помощью по поводу нарушения качества жизни и снижения трудоспособности в предменструальном периоде была крайне низкой (39,5 и 29,4%), что согласуется с данными других исследователей по обсуждаемой проблеме [10, 13]. В то же время желание иметь профессиональную консультацию по коррекции данного состояния с целью снижения симптоматики, улучшения качества жизни в предменструальном и менструальном периоде высказали большинство студенток двух групп (60,5 и 61,7%).
Обсуждение
Результаты нашего исследования еще раз подтвердили данные других исследований [10, 12], что студентки медицинских вузов, вне зависимости от национальности, питания, условий проживания, трудоустройства, сексуальной активности, являются группой повышенного риска по развитию ПМС, с симптомами нарушений нейропсихического статуса и болевого синдрома со стороны молочных желез. Это обуславливает актуальность решения вопросов, связанных с диагностикой и профессиональным консультированием данной возрастной и социальной группы в отношении коррекции симптомов ПМС; однако клинические рекомендации по диагностике и лечению ПМС в Российской Федерации отсутствуют.
Согласно данным научной литературы, на настоящий момент времени для коррекции симптомов ПМС и повышения качества жизни пациенток в разных странах мира предлагаются различные немедикаментозные, медикаментозные и в ряде случаев даже хирургические методы лечения в виде гистерэктомии и оофорэктомии с последующим назначением менопаузальной гормонотерапии [6, 14, 15]. Считается, что при легкой и средней степени тяжести синдрома стоит выбирать немедикаментозные методы, при тяжелых формах ПМС, значимом нарушении обычного ритма жизни пациентки следует прибегать к медикаментозным или хирургическим методам лечения [15, 16].
К немедикаментозным методам коррекции, в первую очередь, следует отнести модификацию образа жизни. Так, ряд исследований показал негативное влияние таких факторов, как высокое содержание углеводов, жиров, недостаток кальция, витаминов и минералов, психологические факторы (стресс, депрессия и тревога), образ жизни (употребление алкоголя, курение, малоподвижный образ жизни и привычки в еде) на развитие в организме человека окислительного стресса и воспаления, повышение частоты и выраженности симптомов ПМС [17]. Alimoradi Z. et al. (2022) изучили влияние когнитивно-поведенческой терапии и сделали вывод об улучшении состояния женщин, снижении или исчезновении симптомов ПМС при ее применении [18]. По мнению других исследователей, ежедневные упражнения пилатес существенно снижают выраженность симптомов ПМС [19].
Retallick-Brown H. et al. (2020) в двойном слепом рандомизированном контролированном исследовании изучили влияние ряда микронутриентов и витамина В6 (80 мг в день) на симптомы ПМС. Было доказано, что применение последних в течение 3 месяцев приводило к снижению или полному исчезновению симптомов ПМС в 60–70% случаев, при применении витаминно-минеральных комплексов значимо быстрее улучшалось качество жизни пациенток [1]. Ряд исследователей показали, что среди женщин, страдающих ПМС, высока частота дефицита витамина D, и его адекватная дотация достаточно быстро устраняет такие проявления ПМС, как снижение настроения и депрессию [20, 21].
Считается, что наиболее эффективными медикаментозными препаратами коррекции ПМС и предменструального дисфорического расстройства являются: ингибиторы обратного захвата серотонина, гормональные контрацептивы с укороченным безгормональным интервалом, препараты прогестерона [6]. Женщинам, не отвечающим на такой вид терапии, рекомендовано лечение агонистами гонадотропин-рилизинг гормона [22]. Однако эти препараты обладают рядом побочных эффектов, таких, как тошнота, слабость, головные боли, что заставляет многих пациенток отказываться от данного вида терапии в пользу более натуральных средств [23].
В XXI в. в медицине отмечается «ренессанс» фитотерапии, в том числе увеличивается количество исследований по применению растительных препаратов в коррекции симптомов ПМС. Изучение эффективности ряда традиционных лекарственных трав (многоножка, шафран, витекс священный, анисовое семя, черные семена, шиповник, мелисса, огуречник, ромашка, имбирь, фенхель, примула вечерняя и др.) в коррекции симптомов ПМС показало, что биологически активные вещества данных растений обладают противовоспалительным, антиоксидативным, серотонинергическим, антидепрессивным, седативным, обезболивающим и нейропротективным эффектом [24–28].
Наиболее изученными являются препараты на основе Vitex agnus-castus (Прутняк обыкновенный, Витекс священный), которые указаны в нескольких зарубежных клинических протоколах, как эффективная терапия ПМС [6, 29]. В исследованиях доказаны антиноцицептивный и нейропротекторный эффекты экстракта плодов Витекса священного за счет способности модулировать активность рецепторов дофамина второго типа (D2) в клетках гипофиза, модуляции активности опиоидных μ-, δ- и κ-рецепторов гипоталамо-гипофизарной системы, высокой аффинности к эстрогеновым рецепторам ЕR-β, что, в свою очередь, позволяет достаточно быстро восстановить гормональный баланс в организме женщины, эффективно уменьшить нейро-психические проявления ПМС и масталгии [30–36].
В нашей стране научная и клиническая эффективность Vitex agnus-castus при ПМС в разных возрастных группах доказана на основе многолетнего применении в клинической практике лекарственного растительного препарата BNO 1095 (Циклодинон) в инструкции по применению, к которому есть показание – коррекция симптомов ПМС [37]. Показано, что применение вышеуказанного препарата в течение 3 менструальных циклов значимо снижает частоту и выраженность предменструальных психоэмоциональных симптомов, масталгии и мастодинии, связанных со стрессовой гиперпролактинемией, а также нарушений менструальной и репродуктивной функции женщин [34, 36, 38–41].
Заключение
Результаты проведенного исследования подтверждают, что распространенность ПМС среди студенток медицинских вузов достаточно высока (78,5%) и не зависит от условий проживания, трудоустройства и питания, наличия и структуры соматической патологии, сексуальной активности. Основными симптомами ПМС, которые чаще появляются за 7 дней до начала менструации (72,0 и 53,6%), являются: нарушение психосоматического статуса, снижение работоспособности и масталгия/мастодиния. Обучающиеся в России иностранные студентки являются группой повышенного риска по ПМС средней или тяжелой степени выраженности (15,3 и 32,2%). При значимом снижении качества жизни и трудоспособности обращаемость как российских, так и иностранных студенток за медицинской помощью по поводу ПМС крайне низка (39,5 и 29,4%), что требует активного выявления ПМС в студенческой среде, внедрения в программу профилактических осмотров, обязательного заполнения специальных опросников. Учитывая характер симптомов ПМС у российских и иностранных студенток, патогенетически обоснованным методом первой линии терапии могут быть лекарственные препараты, содержащие экстракт Vitex agnus-castus, которые на нашем фармацевтическом рынке представлены лекарственным препаратом «Циклодинон» в виде капель и таблеток, покрытых пленочной оболочкой.
Приложение