Биометрия плода на протяжении десятилетий является предметом активных дискуссий среди клиницистов во всем мире. Существует огромное количество публикаций по измеряемым плоскостям, математическим формулам, местным графикам и различиям в размерах плода вследствие факторов, определяющих какие графики использовать [1].
В России наибольшее распространение получили номограммы, разработанные под руководством В.Н. Демидова (1981), а также М.В. Медведева и соавт. (1988). Из нормативных показателей, разработанных зарубежными исследователями и наиболее часто включаемых в акушерские программы ультразвуковых диагностических приборов, хорошо известны нормативы F. Hadlock и соавт. (1984) [2]. В то же время в настоящее время существует по меньшей мере 10 таблиц роста плода, используемых в клинической практике в России (таблица).
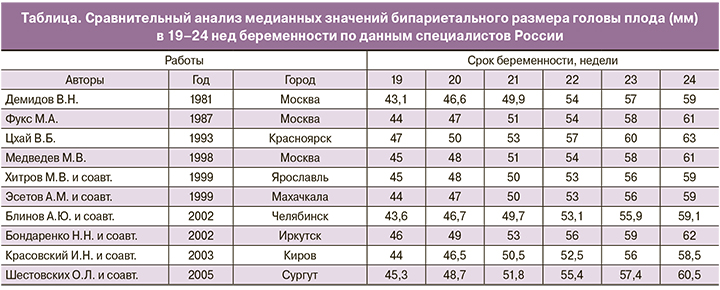
К сожалению, не так редко даже в рамках одного и того же медицинского учреждения можно обнаружить использование различных номограмм на различных ультразвуковых аппаратах, что осложняет отслеживание роста плода и запутывает родителей, клиницистов и исследователей. Так, ребенок, расцениваемый одним клиницистом как малый для данного срока беременности (small for gestational age, SGA), на следующий день в клинике, куда он направлен для обследования, оказывается «нормальным» при использовании другой референсной шкалы. Все это осложняет процесс проведения консультирования, порождают обоснованные вопросы, среди которых: Какова причина возникновения таких различий? Являются ли наблюдаемые разночтения следствием использования различных номограмм или же качества проведенного исследования? Находится ли плод в группе риска или же нет? Данная ситуация красноречиво иллюстрирует проблему отсутствия единых ультразвуковых протоколов и отчетности, что может быть следствием недостаточной унификации в эхографии и становится особенно заметным, если обследования выполняются преимущественно в небольших частных клиниках и кабинетах.
В целом рост плода может быть оценен с помощью номограмм, которые: 1) получены из обсервационных распределений размера плода для срока беременности в определенной популяции; 2) уточнены на основе данных о материнских характеристиках, таких как паритет, рост, этническая принадлежность, включая оценку веса плода на основе уравнения пропорциональности Hadlock.
Стандарты, полученные при оценке популяции здоровых пациентов, специально отобранных так, чтобы отображать оптимальный рост, основаны на измерениях плодов, не имеющих неблагоприятных ограничений по росту и не зависят от времени или места.
SGA чаще всего определяется как 10-я процентиль предполагаемого веса плода или окружность живота (AC). Необходимо понимать, что кажущаяся «распространенность» SGA всегда будет близка к 10-й процентили, если используются контрольные или настраиваемые графики, несмотря на то, что распространенность других перинатальных состояний сильно различается во всем мире. Например, различия в частоте преэклампсии или сахарного диабета легко принимаются без привязки к местным определениям, демонстрируя, что отстаивание «фиксированной» 10% распространенности SGA не вполне логично.
Какие же из сотен доступных по всему миру номограмм биометрии плода должны быть использованы? Спустя более чем пять десятилетий с момента появления эхографии в акушерстве не существует единого международного стандарта. Напрашивается сравнение с консенсусом по оптимальному росту в педиатрии. С 1970-х годов было отмечено, что рост у детей зависит в большей степени от состояния окружающей среды и пищевого статуса, чем от этнического происхождения [3]. В 1996 году было организовано «Многоцентовое исследование нормативов роста ВОЗ» (WHO Multicentre Growth Reference Study, MGRS), призванное подтвердить правильность данной гипотезы для детей в различных популяциях по всему миру. В шести странах исследователи наблюдали рост и развитие 8406 здоровых, находящихся на грудном вскармливании детей до 5-летнего возраста [4]. Они продемонстрировали, что в таких условиях рост в детстве был очень схож [5]. Это привело к появлению Стандартов роста детей ВОЗ (WHO Child Growth Standards) в 2006 году, которые были затем адаптированы в более 130 странах мира [6]. В России, например, стало возможным говорить об унифицированном мониторинге роста детей с 2012 году, когда ВОЗ рекомендовало использовать стандарты роста у всех младенцев в возрасте 0–2 лет [7].
Текущая ситуация в медицине плода
Идентификация детей, имеющих недостаточный или чрезмерный внутриутробный рост, является сложной задачей. В России до настоящего времени не существует консенсуса в отношении мониторинга роста плода. Ни Российское общество акушеров-гинекологов, ни Российская ассоциация специалистов ультразвуковой диагностики в медицине не выпускали рекомендаций по использованию номограмм оценки роста плода. Не опубликован «Российский стандарт» и, как следствие, используется множество номограмм роста. Для большинства практикующих врачей выбор номограммы роста плода определяется как протоколом их учреждения, так и рекомендациями профессионального сообщества, медицинской информационной системой или исходно установленной на ультразвуковом приборе номограммой. Однако номограммы заметно отличаются не только по границам процентилей и трендам, но и по качеству исследований, на которых они были основаны. Так два современных систематических обзора оценили качество опубликованных ультразвуковых номограмм для определения срока беременности с помощью копчико-теменного размера и мониторинга роста плода [8]. По результатам 112 исследований было выявлено несколько важных потенциальных источников методологических ошибок, включая неспособность точного определения срока беременности; неточности определения популяции и критериев включения и исключения; недостаток протоколов стандартизации изображения и ретроспективный анализ изображений, полученных в клинических целях. Это привело к большому количеству изменений в пороговый значений процентилей, когда использовались разные схемы: например, 10-я центиль для окружности живота в 36 недель беременности варьировала от 276 до 292 мм даже среди наилучших исследований.
Проект INTERGROWTH-21st
В 2008 году был создан консорциум INTERGROWTH-21, который определил, что при оптимальных обстоятельствах рост плода был достаточно схож между популяциями, чтобы вести речь о международном стандарте, прямом аналоге стандарта WHO Child Growth Standards [10]. Консорциум, возглавляемый командой из Оксфордского университета, включал глобальную команду, состоящую из более 300 исследователей и клиницистов. Проект INTERGROWTH-21 был внедрен в восьми странах с 2009 по 2014 годы. Все протоколы исследования и первичные данные доступны online (intergrowth21.org). В целом, восемь различающихся городских популяций, живущих в изолированных географических областях, были отобраны по следующим критериям: окружающая среда не содержала основных известных загрязнителей; высота над уровнем моря была менее 1600 м; большинство женщин получали антенатальную и родовспомогательную помощью в учреждениях; средний вес при рождении превышал 3100 г; частота низкого веса при рождении (<2500 г) была ниже 10% и перинатальная смертность была ниже 20 на 1000 родов [10]. Участниками исследования были Pelotas, Brazil; Shunui County Beijing, China; Central Nagpur District, India; Turin, Italy; Nairobi, Kenya; Muscat, Oman; Oxford, UK; Seattle, USA.
В пределах этих популяций матери проходили скрининг на предмет способности включения в проспективное исследование по оценке роста плода (Fetal Growth Longitudinal Study, FGLS), компонента проекта INTERGROWTH-21, целью которого был мониторинг роста и развития с ранних сроков беременности до младенчества. В FGLS биометрия плода оценивалась ультразвуком с использованием высоко стандартизированного, ослепленного и строго научного протокола, разработанного для минимизации смещений внутри и между наблюдателями [9–11]. Измерения повторялись каждые пять недель до момента родов. При рождении по аналогии оценивались вес, длина и окружность головы у всех новорожденных во всей популяции [12].
Статистические подходы по оценке того, можно ли объединить измерения из восьми исследовательских площадок с целью получения стандартов, были аналогичными таковым, что использовались в WHO MGRS. Анализ показал, что лишь от 1,9 до 3,5% различий, наблюдаемых между линейным ростом плода и размером новорожденного при родах, был следствием различий между площадками наблюдения [13]. Таким образом, как и в прежних наблюдениях с паттернами роста новорожденных и детей, рост плода и размер новорожденных при родах заметно схожи по всему миру, если ограничения по росту минимальны. В возрасте 12 месяцев после родов шкала роста по возрасту у детей в FGLS почти точно соответствовала распределению, наблюдаемому у детей в WHO MGRS. Это означает, что данные из всех мест наблюдения могут быть объединены для создания международных стандартов роста для плодов и новорожденных, описывающих не то, как плоды растут в конкретном месте или конкретное время, но то, как они должны расти.
Авторы настоятельно призывают коллег объединить усилия по обеспечению комплексного мониторинга фактических данных по беременным и детям во всем мире. В настоящее время в странах с низким и средним уровнем доходов рождается 23,3 млн детей с детей с малым к сроку беременности весом по стандартам INTERGROWTH-21 для новорожденного. Можно предположить, что ошибочная классификация этих детей с использованием местных номограмм может влиять на предоставление оптимальной медицинской помощи [14].
Релевантность для популяции России
Стандарты роста плода INTERGROWTH-21 представляют наиболее обоснованные из доступных научных данных по мониторингу роста плода и соответствуют стандартам ВОЗ, одобренным для использования у новорожденных в России. Возникают следующие вопросы: Насколько применимы стандарты FLGS в период беременности в России? Как новые стандарты сопоставимы с диаграммами роста, используемыми в настоящее время и какие стандарты должны быть интерпретированы в клинической практике?
В России высок процент этнического и расового смешения. Население страны представлено двумя большими расами: европеоидной и монголоидной. По приблизительным подсчетам представители большой европеоидной расы составляют 90% населения страны и еще около 9% приходится на представителей форм, смешанных между европеодиными и монголоидными [15]. Численность «чистых» монголоидов не превышает 1 млн человек. Стандарты INTERGROWTH-21 должны быть привлекательны для стран, подобных России, где такое понятие, как «раса», становится менее актуальным для каждого последующего поколения.
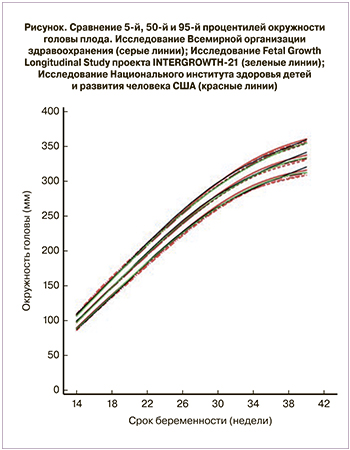 Сравнение исследований, проведенных проектом INTERGROWTH-21 [16], Национальным институтом здоровья детей и развития человека США (NICHD) [17] и Всемирной организацией здравоохранения (ВОЗ) [18], продемонстрировало минимальные расхождения в размерах окружности головы у плода на протяжении беременности (рисунок). Сравнение стандартов INTERGROWTH-21 с диаграммами Campbell Westerway демонстрируют, что эти диаграммы в целом аналогичны. Существует легкая вариабельность для бипариетального диаметра (BPD), поскольку он измерялся по принципу «наружный-наружный» контур в исследовании FGLS, в отличие от «наружный-внутренний» контур париетальной кости. Наибольшие различия наблюдались в длине бедра, где, по-видимому, более короткие бедра в исследовании INTERGROWTH-21 могли объясняться техническими аспектами, поскольку ранее было показано, что ширина суженного луча в новых ультразвуковых приборах сокращает размеры в боковом направлении [19].
Сравнение исследований, проведенных проектом INTERGROWTH-21 [16], Национальным институтом здоровья детей и развития человека США (NICHD) [17] и Всемирной организацией здравоохранения (ВОЗ) [18], продемонстрировало минимальные расхождения в размерах окружности головы у плода на протяжении беременности (рисунок). Сравнение стандартов INTERGROWTH-21 с диаграммами Campbell Westerway демонстрируют, что эти диаграммы в целом аналогичны. Существует легкая вариабельность для бипариетального диаметра (BPD), поскольку он измерялся по принципу «наружный-наружный» контур в исследовании FGLS, в отличие от «наружный-внутренний» контур париетальной кости. Наибольшие различия наблюдались в длине бедра, где, по-видимому, более короткие бедра в исследовании INTERGROWTH-21 могли объясняться техническими аспектами, поскольку ранее было показано, что ширина суженного луча в новых ультразвуковых приборах сокращает размеры в боковом направлении [19].
Результаты внедрения в клиническую практику
С клинической точки зрения важно определить когорту пациентов высокого риска по задержке роста плода, поскольку в этой группе беременностей наблюдается более высокая частота заболеваемости и смертности. Биометрия плода является лишь одним из инструментов по выявлению детей с риском перинатальных или отдаленных осложнений. Необходимо ответить на ряд исследовательских вопросов. Первым шагом может стать рассмотрение фенотипов роста плода после оценки веса для соответствующего срока беременности. В популяциях INTERGROWTH-21 в целом были получены строгие доказательства фенотипических различий при рождении, таких как задержка роста, недостаточный и избыточный вес при различных неонатальных исходах. Вероятно, это будет важной областью исследований в будущем, когда мы станем больше понимать о характере и отдаленных последствиях внутриутробного роста.
Учитывая международный характер и масштабы INTERGROWTH-21, особое внимание уделяется качеству изображений и сходству роста, наблюдаемому между детьми в исследованиях FGLS и MGRS почти 20 лет назад, поскольку в настоящее время существуют убедительные доказательства в поддержку гипотезы о том, что этническая принадлежность играет минимальную роль в раннем росте у человека. Это делает бесполезным измерение детей по-разному внутриутробно и после родов. Это ставит вопрос о роли этнической принадлежности, которая была предложена в некоторых пользовательских диаграммах.
Перед клиницистами возникают вопросы не о том, применимы ли стандарты к детям в России, но могут ли эти номограммы быть использованы для идентификации и ведения беременностей, которые имеют признаки аномального роста. Должны ли женщины, живущие в условиях, не отвечающих условиям «идеальной» окружающей среды центров, где проводилось исследование INTEGROWTH-21, ожидать конституционно идентичных плодов? Являются ли процентили INTERGROWTH-21 соответствующими пусковыми точками для путей ведения беременности и будут ли эти вмешательства приводить к снижению заболеваемости и смертности, связанной с патологическим весом плода? На эти вопросы в настоящее время нет четких ответов.
Заключение
В сентябре 2018 году в рамках ежегодного Всероссийского научно-образовательного форума «Мать и Дитя» и Конгресса «Ультразвуковая диагностика в акушерстве, гинекологии и перинатологии: от базовых принципов к инновационым подходам» в Москве (руководители – проф. А.И. Гус, проф. В.Н. Демидов), проф. Aris Papageorghiou, проф. S. Kennedy, проф. J. Villar и другие представили серию докладов по проекту INTERGROWTH-21. Также было организовано заседание экспертов из России по обсуждению вопросов внедрения в клиническую практику в нашей стране стандартов INTERGROWTH-21, касающихся прибавки массы тела беременной, датирования ранних сроков беременности, роста плода и размеров новорожденного в зависимости от срока беременности. О развитии этого проекта в России можно будет узнать из наших последующих публикаций.



