Рождение здорового потомства при бесплодии родителей – единственный обоснованный критерий эффективности его лечения [1, 2]. Совершенствование вспомогательных репродуктивных технологий (ВРТ) и выбор методик, направленных на получение одноплодной беременности, существенно улучшили перинатальные исходы [3–5] при индуцированной беременности (ИБ), что позволяет детям при одноплодной ИБ по основным параметрам не отличаться от детей, зачатых естественным путем [6, 7].
При оценке исходов ИБ в настоящее время большее внимание уделяется факторам, связанным с репродуктивным и соматическим здоровьем родителей, а не только с технологиями ВРТ [8, 9]. В исследованиях последних лет бесплодие относят к факторам, которые могут независимо от других влиять на перинатальные исходы [10]. Поскольку к моменту наступления беременности большинство родителей имеют зрелый репродуктивный возраст и отягощенный соматический анамнез, обеспокоенность врачей в отношении течения ИБ, здоровья матери и ребенка вполне обоснована [11–15].
Высокая распространенность бесплодия [16, 17], требует рассматривать факторы, связанные со здоровьем родителей и их детей в совокупности [18, 19], и продолжать поиск оптимальных способов повышения эффективности его лечения и ведения ИБ с целью получения здорового потомства [20–22].
Учитывая распространенность бесплодия и рост числа беременностей, достигнутых с помощью ВРТ, целью настоящей работы было выявить особенности течения ИБ с учетом вида бесплодия родителей, соматических заболеваний, акушерского анамнеза и использованного метода ВРТ.
Материалы и методы
Соматический и акушерский анамнез женщин, течение одноплодной ИБ и исходы родов изучались по данным Медицинского центра «Авиценна» (Новосибирск). Был выполнен ретроспективный анализ всей имеющейся медицинской документации, отражающей процесс лечения родителей, течения ИБ и состояние новорожденных в раннем неонатальном периоде. Этапы лечения от момента обращения родителей с бесплодием в клинику до рождения ребенка проходили в условиях одного центра с обеспечением преемственности. При лечении бесплодия родителей использовались различные методы ВРТ, в зависимости от причин, лежащих в его основе. Метод экстракорпорального оплодотворения (ЭКО) был использован при преобладающих «женских» причинах бесплодия; в результате было рождено 205 детей, составивших I подгруппу. Метод ИКСИ (инъекция сперматозоида в цитоплазму ооцита) был использован при преимущественно «мужских» причинах бесплодия родителей, что привело к рождению 204 детей, составивших II подгруппу. 210 детей, рожденных от одноплодной спонтанной беременности (СБ), родители которых не имели отягощенного репродуктивного анамнеза, а гравидность и паритет были равны, составили группу контроля (дети были отобраны случайным образом с соблюдением пропорции по годам рождения в основной группе).
Критерии включения в основную группу: все дети от одноплодной ИБ, рожденные в период с 2007 по 2017 гг. Критерии исключения: дети от многоплодной ИБ и от одноплодной СБ, наступившей после лечения бесплодия родителей без использования ВРТ. Все случаи изучались в парах жителей мегаполиса, без дефицита питания и в однородной социальной группе, что позволило единообразно оценивать большинство факторов, влияющих на перинатальные исходы. Использован клинико-анамнестический метод с оценкой основных параметров состояния здоровья женщин и детей. На первом этапе проводилось сравнение между группами с ИБ и СБ, на втором – выявлялись особенности течения ИБ и родов в зависимости от исходного вида бесплодия и использованного метода ВРТ.
Статистический анализ
Статистический анализ полученных результатов проводился с помощью таблиц Microsoft Excel, программного обеспечения R [23]. Анализ соответствия вида распределения количественных признаков закону нормального распределения проводился с помощью критерия Колмогорова–Смирнова с поправкой Лиллиефорса. Так как большая часть признаков не характеризовалась нормальным распределением, то выбран следующий формат представления количественных данных – медиана, верхний и нижний квартили: Me (Q1; Q3). Сопоставление групп проводилось с помощью двухсторонних критерия Манна–Уитни и точного критерия Фишера, в случае таблиц более чем 2×2 использовалась его асимптотическая реализация [24].
Для оценки факторов, связанных с угрозой прерывания беременности и патологическим состоянием плода, использовали модель логистической регрессии. Первый этап отбора предикторов включал однофакторный анализ, на втором шаге использовался пошаговый алгоритм включения/исключения предикторов. Качество построенных моделей оценивали с помощью достигнутых уровней чувствительности и специфичности, значения AUC, критерия Хосмера–Лемешева.
Величину порогового уровня значимости р принимали равной 0,05 (при значении р менее 0,001, указан формат p<0,001).
Исследование было одобрено этическим комитетом ГБОУ ВПО «Новосибирский государственный медицинский университет» Минздравсоцразвития России (протокол № 39 от 29.12.2011).
Результаты
При анализе анамнестических данных было установлено, что возраст женщин имел статистически значимые отличия: в группе ИБ возраст составил 34 (31; 37), в группе с СБ – 28,5 (26; 31) лет (р<0,001). Выявлены существенные различия в структуре соматической патологии, течении беременности, процессе родов у женщин с ИБ и СБ (табл. 1).
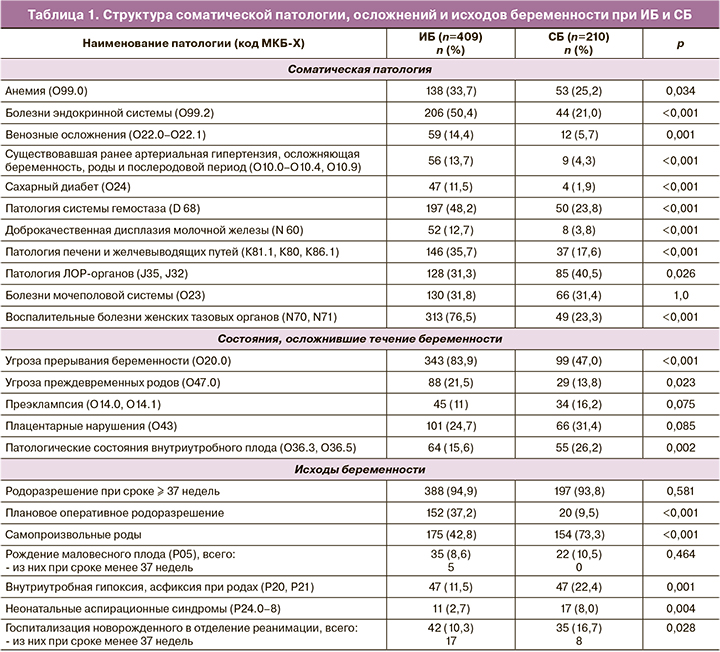
В группе ИБ чаще встречалось сочетание воспалительных заболеваний женских тазовых органов – у 103/409 (25,2%) женщин, в группе СБ – у 4/210 (1,9%) женщин (p<0,001) и микробные ассоциации при хронической урогенитальной инфекции – у 130/409 (31,8%) женщин с ИБ, в то время как при СБ – у 32/210 (15,2%) женщин (p<0,001). Угроза прерывания в течение всей беременности чаще диагностирована при ИБ: у 80/409 (19,6%), при СБ – у 16/210 (7,6%) женщин (р<0,001).
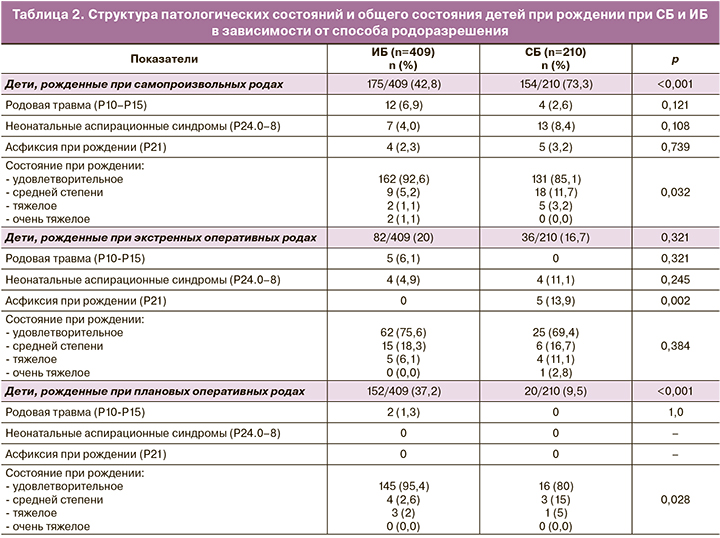
Первичный план родоразрешения был изменен по экстренным показаниям в пользу операции кесарева сечения с близкой частотой – у 82/409 (20%) в группе ИБ и у 36/210 (17,1%) рожениц в группе СБ (р=0,449). Острая внутриутробная гипоксия плода реже была выявлена в группе ИБ – в 20/409 (4,9%), а в группе СБ – в 30/210 (14,3%) случаях (p<0,001). Смена плана родоразрешения при острой внутриутробной гипоксии при ИБ проведена в 15/20 (75%), в группе СБ – в 15/30 (50%), (p=0,14). Преобладание планового оперативного родоразрешения в группе ИБ, вероятно, позволило уменьшить число детей, рожденных в асфиксии и с аспирационными синдромами по сравнению с СБ: 14/409 (3,4%) и 22/210 (10,5%) детей, соответственно (р<0,001). Данные представлены в таблице 2.
При исследовании соматического здоровья, акушерско-гинекологического анамнеза и течения родов у женщин в группе ИБ в зависимости от вида бесплодия и использованного метода ВРТ, также были выявлены определенные особенности. Группы были сравнимы по возрасту женщин (в группе ЭКО – 34 (31; 37), в группе ИКСИ – 35 (31; 39) лет, р=0,059). У женщин, с разным генезом бесплодия и использованными методами ВРТ имеются отличия в соматическом, акушерском анамнезе и течении беременности (табл. 3).

Воспалительные болезни женских тазовых органов (N70, N71) и их сочетание встречались достаточно часто в обеих группах – 165/205 (80,5%) и 148/204 (72,5%). Однако, их сочетание более характерно для группы ЭКО – у 66/205 (32,2%) женщин, по сравнению с группой ИКСИ – у 37/204 (18,1%) женщин (p=0,001). Дисбиотические процессы во влагалище также преобладали в группе ЭКО: у 127/205 (61,9%), в группе ИКСИ – у 62/204 (30,4%) женщин (p<0,001).
Угроза прерывания в течение всей беременности чаще сохранялась в группе ЭКО: у 49/205 (23,9%), в группе ИКСИ – у 31/204 (15,2%) женщин (p=0,034).
С учетом проведенных выше сравнений производился поиск предикторов состояний, угрожающих здоровью матери и/или ребенка: угрозы прерывания беременности и патологического состояния плода.
Для угрозы прерывания беременности с учетом корректировки на возраст матери в рамках модели многофакторной логистической регрессии выявлены следующие предикторы: вид ВРТ, самопроизвольный выкидыш в анамнезе, патология миокарда, ОРВИ в I триместре. Характеристики качества полученной модели: AUC=0,67, чувствительность=0,67, специфичность=0,61. Полученные отношения шансов (OR) характеризуют риск угрозы прерывания беременности следующим образом (при прочих равных факторах):
- риск выше в группе ЭКО по сравнению с СБ в 1,12 раза (OR=1,12, доверительный интервал (CI) (1,03; 1,21));
- риск выше в группе ИКСИ в 1,03 раза (уровень статистической значимости не достигнут, OR=1,03, CI (0,95; 1,11));
- наличие самопроизвольного выкидыша в анамнезе увеличивает риск в 1,15 раза (OR=1,15, CI (1,05; 1,24));
- наличие патологии миокарда увеличивает риск в 1,51 раза (OR=1,51, CI (1,22; 1,86));
- ОРВИ в I триместре увеличивает риск в 1,11 раза (OR=1,11, CI (1,02; 1,21)).
Для патологических состояний плода, включающих острую и хроническую гипоксию, задержку роста и развития, с учетом корректировки на возраст матери в рамках модели многофакторной логистической регрессии выявлены следующие предикторы: вид ВРТ, плацентарная недостаточность, число предыдущих родов. Характеристики качества полученной модели: AUC=0,81, чувствительность=0,66, специфичность=0,85. Полученные отношения шансов (OR) характеризуют риск патологических состояний плода следующим образом:
- риск ниже в группе ЭКО по сравнению с СБ в 0,93 раза (на 7%, OR=0,93, CI (0,87; 0,996));
- риск ниже в группе ИСКИ по сравнению с СБ в 0,996 раза (уровень статистической значимости не достигнут, OR=0,97, CI (0,90; 1,04));
- плацентарная недостаточность увеличивает риск в 1,46 раза (OR=1,46, CI (1,37; 1,56));
- каждые предыдущие роды у пациентки уменьшают риск в 0,94 раза (OR=0,94, CI (0,91; 0,99)).
В группе с преобладанием «женских» причин бесплодия (ЭКО) риск развития патологических состояний внутриутробного плода (острая и хроническая гипоксия, задержка роста и развития) ниже на 7 % по сравнению с группой СБ, вероятно в ряде случаев за счет планового оперативного родоразрешения. Для группы ИКСИ уровень статистической значимости не достигнут.
Обсуждение
В настоящем исследовании мы сравнили пренатальные факторы, связанные с исходным репродуктивным здоровьем родителей и соматическим здоровьем матери при одноплодной спонтанной и индуцированной с помощью разных методов ВРТ беременности; выявили особенности течения ИБ в зависимости от преобладающих факторов бесплодия в анамнезе родителей. Полученные данные позволят учитывать особенности течения беременности и родов при составлении персонифицированного плана ведения женщин с ИБ.
Результаты настоящего исследования подтверждают данные литературы о том, что родители с бесплодием в анамнезе к моменту наступления беременности имеют зрелый репродуктивный возраст, что зачастую связано с поздним обращением за медицинской помощью [5, 13, 25]; по нашим данным длительность бесплодия составила 7,2 (4; 10) лет. Большая часть детей – 279/409 (68,2%) рождены при длительности бесплодия родителей пять и более лет. Продолжительность бесплодия в парах, дождавшихся первенца, рожденного от первой беременности, среди всех ИБ, составила 5 (4; 8,5) лет, при максимальном значении в 20 лет.
Это же обусловливает более отягощенный соматический анамнез женщин в зрелом возрасте, определяющий развитие осложнений ИБ. При ИБ у женщин статистически значимо чаще встречаются заболевания и патологические состояния, которые могут быть основой для возникновения бесплодия (болезни эндокринной системы, патология системы гемостаза, венозные осложнения, артериальная гипертензия, сахарный диабет, воспалительные болезни женских тазовых органов), и фоновой патологией для развития осложнений беременности, в том числе, для ее досрочного завершения. В группе ИБ по сравнению с СБ чаще диагностируется угроза прерывания беременности и преждевременных родов, но только при преобладании «женских» причин бесплодия (группа ЭКО, OR=1,12). Для группы ИКСИ, с преобладанием «мужских» факторов данные сопоставимы с группой СБ. Таким образом, преобладание «мужских» причин бесплодия, потребовавших проведения метода ИКСИ, не приводит к увеличению риска прерывания беременности.
Не выявлены различия по частоте развития преэклампсии и плацентарных нарушений, а патологические состояния внутриутробного плода преобладают предположительно за счет острой внутриутробной гипоксии в группе СБ (OR=1,46, CI (1,37; 1,56)), что в подавляющем случае оправдывает выбор планового оперативного родоразрешения в качестве основного метода при ИБ. Комплексное, междисциплинарное медицинское сопровождение ИБ со своевременным выявлением и коррекцией возникающих осложнений, позволило завершить ИБ при сроках, сравнимых с СБ: все дети при одноплодной ИБ рождены при сроках гестации 34 и более недель. Несмотря на более отягощенный анамнез родителей и чаще встречающиеся осложнения ИБ, дети рождаются преимущественно в срок, имея сходные характеристики с детьми от СБ. Полученные данные не согласуются с данными исследований, отмечающих повышение количества преждевременных родов при любой ИБ, вне зависимости от вида бесплодия родителей [16, 26].
Выбранная тактика родоразрешения при ИБ (преобладание планового оперативного родоразрешения и более частая смена плана по экстренным показаниям в пользу операции кесарева сечения) позволяет уменьшить количество детей, рожденных с неонатальными аспирационными синдромами и в асфиксии. Это же обусловливает большее количество детей, рожденных в удовлетворительном состоянии: в 369/409 (90,2%), при СБ – 172/210 (81,9%) случаях (р=0,005). Эти данные противоречат данным ряда исследований, в которых дети при ИБ рождаются в более тяжелом состоянии и имеют более низкие оценки по шкале Апгар по сравнению с детьми от СБ [2, 11].
В данном исследовании женщины с преобладанием разных факторов бесплодия и использованных в соответствии с ними методах ВРТ были сравнимы по возрасту: в группе ЭКО – 34 (31; 37), в группе ИКСИ – 35 (31; 39) лет, (р=0,059). По основным группам соматической патологии в группах не было выявлено различий. Но бесплодие и проблемы его преодоления сказываются на психоэмоциональном состоянии женщин, что подтверждается данными литературы [27]. Получены данные, свидетельствующие о большей распространенности психоэмоциональных нарушений у женщин в группе с исходно преобладающим мужским фактором бесплодия (ИКСИ). Так, в этой группе чаще диагностирована соматоформная дисфункция вегетативной нервной системы (F45.3), по сравнению с группой ЭКО (р=0,005). Этот фактор необходимо учитывать при лечении бесплодия и при подготовке женщин к программам ВРТ.
Течение ИБ в зависимости от причин бесплодия в анамнезе родителей и выбранного метода ВРТ также имеет свои различия. В группе ЭКО преобладает длительно сохраняющаяся угроза преждевременных родов (р<0,001), что согласуется с данными исследования, выявившего повышенный риск преждевременных родов при преобладании «женских» причин бесплодия [28]. В группе ИКСИ реже встречаются компенсированные формы плацентарной недостаточности при отсутствии различий в частоте плацентарных нарушений в зависимости от вида бесплодия и методов ВРТ. Это согласуется с данными ряда исследований, в которых не выявлено зависимости плацентарных нарушений от использованного метода ВРТ [29, 30]. Отмечены тенденции к более низкой толерантности плода к родам в группе ИКСИ, но без статистической значимости различий: вне зависимости от срока гестации на момент родоразрешения – более частая смена плана родоразрешения по экстренным показаниям в пользу операции кесарева сечения и меньшее количество детей, рожденных в удовлетворительном состоянии.
Таким образом, имеющийся неблагоприятный пренатальный фон у женщин в группах сравнения, вынашивающих ИБ, имеет свои особенности, которые оказывают влияние на плод в анте- и интранатальном периоде и состояние новорожденных детей. Это определяют особенности не только выбора метода ВРТ, но и медицинского сопровождения беременности и ведения родов.
Заключение
Любая ИБ приравнивается к беременности высокого риска; при этом к рискам угрозы преждевременного прерывания беременности и патологических состояний внутриутробного плода относятся факторы, не зависящие от проведения ВРТ. Тщательное ведение женщин в условиях специализированного учреждения, имеющего достаточный опыт работы с данной категорией пациенток, позволяет пролонгировать беременность и обеспечить рождение детей в срок, по основным характеристикам при рождении не отличающихся от детей при СБ.
При составлении персонифицированного плана ведения женщин с ИБ необходимо учитывать вид бесплодия и использованный метод ВРТ. Риск угрозы прерывания беременности выше в парах с преимущественно «женскими» причинами бесплодия (ЭКО). Преобладание «мужских» причин бесплодия (ИКСИ) не приводит к увеличению риска прерывания беременности; но у женщин этой группы значимо выше частота соматоформной дисфункции вегетативной нервной системы, что необходимо учитывать при подготовке к ВРТ и при ведении беременности.



