ФГБУ Научный центр акушерства, гинекологии и перинатологии им. академика В.И. Кулакова Минздрава России, Москва
Цель исследования. Определить материнские факторы влияния на развитие плода, являющиеся предикторами формирования висцеро-абдоминальной диспропорции (ВАД) при гастрошизисе.
Материал и методы. В данное исследование включены 80 женщин в возрасте от 15 до 34 лет, из них 60 женщин, родивших детей с гастрошизисом без ВАД (1-я группа) и 20 женщин – с ВАД (2-я группа). Проведен сбор анамнеза и анализ медицинской документации. Выполнена оценка влияния различных факторов со стороны матери, таких как возраст, вредные привычки (курение), перенесенные инфекционные заболевания и анемия во время беременности, на формирование у плодов с гастрошизисом ВАД.
Результаты. Выполнена сравнительная оценка основных факторов риска рождения ребенка с гастрошизисом: возраст матери, курение, перенесенные инфекции, анемия во время беременности в двух группах женщин, родивших детей с гастрошизисом без ВАД и с ВАД с целью выявления их влияния на развитие у плода ВАД. Отмечено, что такие факторы риска, как курение и анемия во время беременности достоверно чаще встречались в группе женщин, родивших детей с ВАД. В то время как перенесенные во время беременности инфекционные состояния зарегистрированы в 1,5 раза чаще у женщин с детьми без ВАД.
Заключение. Наиболее значимыми факторами риска формирования у плода с гастрошизисом ВАД являются: курение на протяжении беременности, отягощенный акушерско-гинекологический анамнез (наличие абортов, анемия), повторные беременности, а также возраст матери моложе 20 и старше 28 лет. Отмечена взаимосвязь использования анальгетиков, жаропонижающих и нестероидных противовоспалительных средств в течение первого триместра беременности с повышением риска развития ВАД у детей с гастрошизисом.
беременные женщины
плод
новорожденные дети
гастрошизис
висцеро-абдоминальная диспропорция
факторы риска
По данным ряда зарубежных и отечественных авторов в последнее время количество новорожденных детей с гастрошизисом продолжает увеличиваться [1–5]. Гастрошизис – порок развития передней брюшной стенки, при котором через параумбиликальный дефект ее мягких тканей, расположенный справа от нормально сформированной пуповины, эвентрируют органы брюшной полости [6, 7]. По классификации выделяют две формы гастрошизиса: с висцеро-абдоминальной диспропорцией (ВАД) и без таковой. Известно, что основными факторами риска развития гастрошизиса у плода являются: возраст матери моложе 20 лет, воздействие на женщину во время беременности полиароматических углеводородов, активное и пассивное курение, употребление наркотических веществ и лекарственных препаратов (аспирин, ибупрофен), а также обедненная питательными веществами диета [8–18].
В связи с внедрением в клиническую практику пренатальной ультразвуковой диагностики выявление гастрошизиса у плода возможно уже начиная с 13-й недели гестации. В ряде исследований показано, что точность пренатальной ультразвуковой диагностики составляет более 90% [19–21]. Однако смертность в группе новорожденных с гастрошизисом в России составляет от 6,5 до 45%, а в отдельных регионах достигает 95%, тогда как в ведущих зарубежных клиниках этот показатель остается в пределах 3–10% [22–24]. В выхаживании новорожденных детей с данным заболеванием по-прежнему есть нерешенные вопросы. У пациентов с гастрошизисом с ВАД имеются дополнительные факторы риска неблагоприятного исхода, такие как присоединение инфекции в период интенсивной терапии и подготовки к отсроченной пластике передней брюшной стенки, более длительное пребывание на искусственной вентиляции легких, применение массивной антибактериальной терапии. Таким образом, многие вопросы, касающиеся причин возникновения, факторов риска рождения новорожденных детей с гастрошизисом остаются актуальными.
Цель исследования: определить материнские факторы влияния на развитие плода, являющиеся предикторами формирования ВАД при гастрошизисе.
Материал и методы исследования
В данное исследование включены 80 женщин в возрасте от 15 до 34 лет, у которых родились дети с гастрошизисом. Все дети находились в отделении хирургии, реанимации и интенсивной терапии новорожденных (ОХРИТН) ФГБУ НЦАГиП им. В.И. Кулакова Минздрава России с 2007 по 2014 г. Во всех случаях диагноз гастрошизис был установлен внутриутробно. Все дети поступали в ОХРИТН сразу после рождения из родильных отделений Центра. С родителями пациентов проводили беседу с последующим заверением собственноручной подписью законным представителем утвержденной этическим комитетом ФГБУ НЦАГиП им. В.И. Кулакова формы информированного согласия на проведение данного обследования.
Женщины были разделены на 2 группы: 1-я группа – 60 женщин, родивших детей с гастрошизисом без ВАД, 2-я группа – 20 женщин, родивших детей с ВАД. В ходе исследования проведена оценка следующих факторов со стороны матери, влияющих на рождение детей с гастрошизисом: возраст, вредные привычки (курение), перенесенные инфекционные заболевания и анемия во время беременности. В дальнейшем проводили сравнение показателей между двумя группами с целью выявления факторов, наиболее значимых для формирования ВАД у плодов с гастрошизисом.
Результаты и обсуждение
В нашем исследовании были выделены следующие факторы риска рождения ребенка с гастрошизисом с ВАД: возраст матери, курение, перенесенные инфекции, анемия во время беременности. Регистрация этих факторов выполнена в обеих группах. Полученные данные представлены в табл. 1.
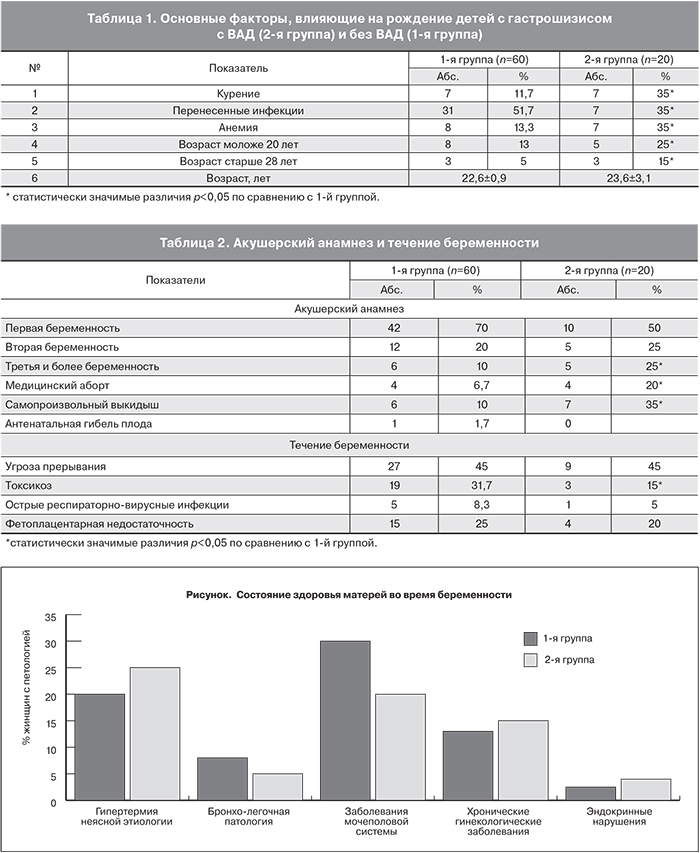
При анализе данных по t-критерию Стьюдента по возрасту матерей между двумя группами (с ВАД и без ВАД) достоверных различий выявлено не было. Однако дисперсионный анализ показал, что в 1-й группе варьирование возраста матерей заметно ниже (коэффициент вариации 15%). Во 2-й группе коэффициент вариации составил 25%. При этом отмечен возрастной диапазон, выходящий за средние значения, а именно – женщины моложе 20 и старше 28 лет. При сравнении показателей в обеих группах в возрастной категории моложе 20 лет и старше 28 (данные представлены в табл. 1) можно отметить значительное преобладание матерей этих возрастов во 2-й группе по сравнению с 1-й. По F-критерию Фишера различие между двумя выборками достоверно на уровне значимости 0,05. Значительно больший процент женщин из 2-й группы курили, и их беременность протекала на фоне анемии. В то время как наличие перенесенных инфекций во время беременности почти в 1,5 раза было выше в 1-й группе.
В исследовании, опубликованном M.L. Feldkamp и соавт. в 2008 г., не обнаружено взаимосвязи между рождением ребенка с гастрошизисом и перенесенными матерью во время беременности некоторыми патологическими состояниями (инфекции дыхательных путей, аллергические реакции, гипертермия), в то время как инфекции мочевыделительной системы и передающиеся половым путем играют существенную роль и являются факторами высокого риска [16, 17].
На рисунке представлены данные по перенесенной инфекционной заболеваемости матерей, родивших детей из обеих групп.
При анализе полученных данных не выявлено существенных различий в сравниваемых группах по состоянию здоровья матерей во время беременности. Однако в группе детей без ВАД отмечается более высокий процент женщин с заболеваниями мочеполовой системы. В 20% наблюдений у матерей в 1-й группе и в 25% во 2-й группе отмечалось повышение температуры тела выше 37,5°С во время беременности. По данным литературы отмечено отсутствие достоверной связи между риском рождения детей с гастрошизисом и гипертермией у матери во время беременности [16, 17]. Однако использование нестероидных противовоспалительных средств с целью снижения температуры и обезболивания (аспирин, ибупрофен, парацетамол) является фактором риска у исследуемой группы пациентов [23, 24]. В нашем исследовании отмечено применение этих препаратов женщинами во время первого триместра беременности в 41,6 и 60% случаев в 1-й и во 2-й группах соответственно, что может свидетельствовать о связи между их использованием и формированием гастрошизиса у плода, в том числе с ВАД.
В 40% случаев во 2-й группе выявлено наличие в анамнезе у матерей выкидышей и абортов, в первой же группе этот процент ниже и составляет 30%.
Проведенный анализ (табл. 2) показал, что дети с гастрошизисом с ВАД чаще рождались от повторных беременностей, чем дети из 1-й группы, причем у матерей из 2-й группы чаще в анамнезе отмечены аборты и выкидыши. Также следует отметить, что беременность протекала более благоприятно у женщин из 1-й группы с гастрошизисом без ВАД.
Заключение
В результате проведенного исследования было выявлено, что наиболее значимыми факторами в формировании ВАД у плодов с гастрошизисом являются: курение матери на протяжении беременности, анемия, отягощенный акушерско-гинекологический анамнез (наличие абортов) и повторные беременности. Возраст моложе 20 и старше 28 лет в изучаемой группе женщин (имеющих детей с гастрошизисом с ВАД) также играет важную роль. В свою очередь использование анальгетических, жаропонижающих и нестероидных противовоспалительных препаратов женщинами в первом триместре беременности может являться одной из причин развития гастрошизиса у плода, особенно с ВАД.
- Castilla E.E., Mastroiacovo P., Orioli I.M. Gastroschisis: international epidemiology and public health perspectives. Am. J. Med. Genet. C Semin. Med. Genet. 2008; 148C(3): 162-79.
- Keys C., Drewett M., Burge D.M. Gastroschisis: the cost of an epidemic. J. Pediatr. Surg. 2008; 43(4): 654-7.
- Kilby M.D. The incidence of gastroschisis. Br. Med. J. 2006; 332(7536): 250-1.
- Di Tanna G.L., Rosano A., Mastroiacovo P. Prevalence of gastroschisis at birth: retrospective study. Br. Med. J. 2002; 325(7377): 1389-90.
- International Clearinghouse for Birth Defects Surveillance and Research. Annual Report 2008. Rome: International Centre for Birth Defects; 2008.
- Красовская Т.В., Голоденко Н.В., Кучеров Ю.И. Гастрошизис: новые аспекты этиологии, патогенеза и лечения. Детская хирургия. 1997; 1: 40-2.
- Chabra S., Gleason C. Gastroschisis: embryology, pathogenesis, epidemiology. NeoReviews. 2005; 6(11): e493-9.
- Mac Bird T., Robbins J.M., Druschel C., Cleves M.A., Yang S., Hobbs C.A. Demographic and environmental risk factors for gastroschisis and omphalocele in the National Birth Defects Prevention Study. J. Pediatr. Surg. 2009; 44(8): 1546-51.
- Kirby R.S., Marshall J., Tanner J.P., Salemi J.L., Feldkamp M.L., Marengo L. et al. Prevalence and correlates of gastroschisis in 15 states, 1995 to 2005. Obstet. Gynecol. 2013; 122(2, Pt1): 275-81.
- Quélin C., Loget P., Verloes A., Bazin A., Bessières B., Laquerrière A. et al. Phenotypic spectrum of fetal Smith-Lemli-Opitz syndrome. Eur. J. Med. Genet. 2012; 55(2): 81-90.
- Fillingham A., Rankin J. Prevalence, prenatal diagnosis and survival of gastroschisis. Prenat. Diagn. 2008; 28(13): 1232-7.
- Rasmussen S.A., Frías J.L. Non-genetic risk factors for gastroschisis. Am. J. Med. Genet. C Semin. Med. Genet. 2008; 148C(3): 199-212.
- James A.H., Brancazio L.R., Price T. Aspirin and reproductive outcomes. Obstet. Gynecol. Surv. 2008; 63(1): 49-57.
- Feldkamp M.L., Carmichael S.L., Shaw G.M., Panichello J.D., Moore C.A., Botto L.D. Maternal nutrition and gastroschisis: findings from the National Birth Defects Prevention Study. Am. J. Obstet. Gynecol. 2011; 204(5): 404. e1-400. e10.
- Lupo P.J., Langlois P.H., Reefhuis J., Lawson C.C., Symanski E., Desrosiers T.A. et al. Maternal occupational exposure to polycyclic aromatic hydrocarbons: effects on gastroschisis among offspring in the National Birth Defects Prevention Study. Environ. Health Perspect. 2012; 120(6):910-5.
- Feldkamp M.L., Reefhuis J., Kucik J., Krikov S., Wilson A., Moore C.A. et al. Case-control study of self-reported genitourinary infections and risk of gastroschisis: findings from the National Birth Defects Prevention Study, 1997–2003. Br. Med. J. 2008; 336(7658): 1420-3.
- Werler M.M., Mitchell A.A., Shapiro S. Demographic, reproductive, medical and environmental factors in relation to gastroschisis. Teratology. 1992; 45(4): 353-60.
- Winchester P.D., Huskins J., Ying J. Agrichemicals in surface water and birth defects in the United States. Acta Paediatr. 2009; 98(4): 664-9.
- Salihu H.M., Boos R., Schmidt W. Omphalocele and gastrochisis. J. Obstet. Gynaecol. 2002; 22(5): 489-92.
- Garne E., Loane M., Dolk H., De Vigan C., Scarano G., Tucker D. et al. Prenatal diagnosis of severe structural congenital malformations in Europe. Ultrasound Obstet. Gynecol. 2005; 25(1): 6-11.
- Медведев М.В., ред. Пренатальная эхография. Практическое руководство. М.: Реальное время; 2005: 435-7.
- Щупляк О.Д., Хрущева О.А. Проблемы оценки абдоминальной гипертензии у новорожденных с гастрошизисом. Бюллетень медицинских интернет-конференций. 2013; 3(2): 89-90.
- Sekabira J., Hadley G.P. Gastroschisis: a third world perspective. Pediatr. Surg. Int. 2009; 25(4): 327-9.
- Bradnock T.J., Marven S., Owen A., Johnson P., Kurinczuk J.J., Spark P. et al. Gastroschisis: one year outcomes from national cohort study. Br. Med. J. 2011; 343: d6749.
Сведения об авторах:
Теплякова Ольга Викторовна, врач анестезиолог-реаниматолог отделения хирургии реанимации и интенсивной терапии новорожденных, ФГБУ НЦАГиП
им. академика В.И. Кулакова Минздрава России. Адрес: 117997, Россия, Москва, ул. Академика Опарина, д. 4
Зубков Виктор Васильевич, д.м.н., зав. отделом неонатологии и педиатрии, ФГБУ НЦАГиП им. академика В.И. Кулакова Минздрава России.
Адрес: 117997, Россия, Москва, ул. Академика Опарина, д. 4
Пырегов Алексей Викторович, д.м.н., руководитель отделения анестезиологии-реанимации, ФГБУ НЦАГиП им. академика В.И. Кулакова Минздрава России.
Адрес: 117997, Россия, Москва, ул. Академика Опарина, д. 4
Подуровская Юлия Леонидовна, к.м.н., руководитель отделения хирургии реанимации и интенсивной терапии, врач детский хирург, ФГБУ НЦАГиП
им. академика В.И. Кулакова Минздрава России. Адрес: 117997, Россия, Москва, ул. Академика Опарина, д. 4
Буров Артем Александрович, зав. по клинической работе отделения хирургии реанимации и интенсивной терапии, врач анестезиолог-реаниматолог,
ФГБУ НЦАГиП им. академика В.И. Кулакова Минздрава России. Адрес: 117997, Россия, Москва, ул. Академика Опарина, д. 4
Дорофеева Елена Игоревна, к.м.н., врач детский хирург, ФГБУ НЦАГиП им. академика В.И. Кулакова Минздрава России.
Адрес: 117997, Россия, Москва, ул. Академика Опарина, д. 4
Ерошенко Екатерина Анатольевна, врач неонатолог, ФГБУ НЦАГиП им. академика В.И. Кулакова Минздрава России.
Адрес: 117997, Россия, Москва, ул. Академика Опарина, д. 4




