По результатам исследований ВОЗ за период с 1990 по 2015 гг. уровень материнской смертности во всем мире снизился почти на 44%, а в Кыргызстане – всего на 5% и составил 76 случаев на 100 тысяч живорожденных детей. Данный показатель является самым высоким среди стран Центральной Азии и Восточной Европы [1, 2]. Послеродовое кровотечение (ПРК) занимает лидирующее место (27,1%) среди «большой пятерки» причин материнской смертности [3, 4], а среди четырех основных причин ПРК, известных как «4Т» (тонус, ткань, травма, тромбоз), наиболее распространенной является гипотония матки [5]. В Кыргызской Республике кровотечения также возглавляют список непосредственных причин материнской смертности и составляют 43,2% [6].
В современном акушерстве изучение и применение консервативных и органосохраняющих методов остановки ПРК являются приоритетными направлениями, так как позволяют реализовать репродуктивный потенциал у женщин детородного возраста. Имеются многочисленные исследования о том, что гистерэктомия способна дискредитировать функцию тазового дна в связи с изменениями кровоснабжения, иннервации и лимфодренажа этих органов и развитием полисистемных синдромов [7, 8].
В 2007 году сотрудниками Лондонского университета Святого Георга, была проведена сравнительная оценка эффективности органосохраняющих методов лечения ПРК. Совокупные результаты показали, что эффективность эмболизации маточных артерий – 90,7% (95% доверительный интервал (ДИ), 85,7–94,0%), баллонной тампонады матки (БТМ) – 84,0% (95% ДИ, 77,5–88,8%), маточных гемостатических компрессионных швов – 91,7% (95% ДИ, 84,9–95,5%), деваскуляризации матки или перевязки внутренних подвздошных артерий (ПВПА) – 84,6% (81,2–87,5%, р=0,06) [9]. Резюмируя полученные данные, авторы пришли к выводу, что по эффективности нельзя выделить ни один из четырех существующих методов остановки ПРК. Однако, по данным других авторов, эффективность БМТ при лечении ПРК составляет от 80 до 100% [10–13] и выгодно отличается наименьшей инвазивностью, простотой и скоростью применения.
Таким образом, все вышеизложенное диктует необходимость дальнейшего изучения и внедрения эффективных малоинвазивных методов борьбы с ПРК, способствующих предотвращению массивной акушерской кровопотери, сокращению числа хирургических методов гемостаза, что в конечном итоге позволит сохранить репродуктивный потенциал женщин и повысить общую удовлетворенность пациента проведенным лечением.
Цель исследования: оценить эффективность применения БТМ матки при лечении гипотонических ПКР.
Материал и методы исследования
На базе Клинического родильного дома № 2, Чуйской областной объединенной больницы и Национального центра Охраны материнства и детства проведено проспективное исследование за период с 2015 по 2016 гг. В данное исследование включены 84 пациентки. Критерии включения: роды в доношенном сроке, одноплодные, через естественные родовые пути, ранний послеродовый период осложнился гипотоническим кровотечением 500 мл и более. Неотложная акушерская помощь всем родильницам оказывалась согласно алгоритму, утвержденному в клиническом протоколе Кыргызской Республики. Основную I группу составили 35 родильниц, которым наряду со стандартной терапией проведена БТМ, во II контрольную группу вошли 49 родильниц без проведения БТМ. Пациентки из обеих групп были сопоставимы по возрасту и паритету родов. Согласно закону об охране здоровья граждан в Кыргызской Республике, и в соответствии с этическими нормами и кодексами профессиональной этики медицинского работника Кыргызской Республики, у пациенток получено письменное информированное согласие на применение методики БТМ.
Использовался комплект БТМ Жуковского фирмы «Гинамед», который состоит из осевой трубки с силиконовым баллоном, а также резервуара с соединительной трубкой и клеммой для контроля подачи жидкости. После проведения ручного обследования полости матки с целью удаления сгустков и тканей, а также убеждения в целостности стенок полости матки вводился катетер с силиконовым баллоном. Далее баллон заполнялся стерильным теплым физиологическим раствором, а резервуар устанавливали на высоте 45–50 см. Благодаря принципу сообщающихся сосудов количество жидкости в резервуаре чутко реагировало на восстановление сократительной способности миометрия. Таким образом, по мере восстановления тонуса миометрия повышался и уровень жидкости в резервуаре. Далее ее излишек сливался, и соответственно этому постепенно снижали высоту расположения резервуара. После восстановления тонуса миометрия и остановки кровотечения баллон удаляли. Продолжительность экспозиции баллона в среднем составляла от 2 до 2,5 часа.
Оценка эффективности проводилась по следующим индикаторам: общий объем кровопотери, потребность в трансфузии эритроцитарной массы и свежезамороженной плазмы, применение больших доз простагландинов, антибиотиков, обезболивающих препаратов, инфузионная терапия объемом более 1500 мл, потребность в лапаротомии и органосохраняющем хирургическом гемостазе, включающем: перевязку восходящих маточных, яичниковых артерий, гемостатические компрессионные швы на матку и перевязку внутренних подвздошных артерий; потребность в гистерэктомии, время начала грудного вскармливания, уровень гемоглобина при выписке. Кроме того, проводилось анонимное анкетирование и оценивался уровень удовлетворенности пациенток проведенным лечением по 10-балльной шкале.
Результаты исследования и обсуждение
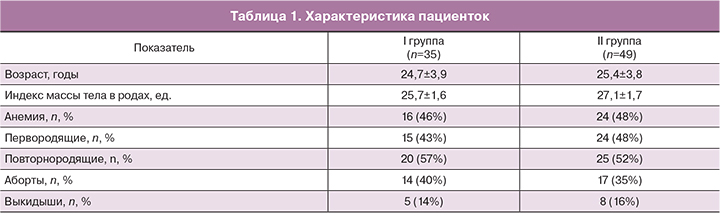
Сравниваемые группы пациенток статистически не различались по акушерскому и соматическому анамнезу (табл. 1).
С целью профилактики ПРК всем 84 родильницам проведено активное ведение III периода родов. После исключения 3 причин ПРК (тромбин, ткань, травма) и при наличии симптомов, подтверждающих диагноз гипотонического кровотечения, родильницам I группы, наряду со стандартным алгоритмом оказания неотложной помощи проведена БТМ, а родильницам из II группы помощь оказывалась без применения БТМ.
Основным индикатором эффективности применения БТМ при гипотоническом ПРК является общий объем кровопотери после вагинальных родов. Как видно из приведенных данных в табл. 2, средний общий объем кровопотери в основной группе составил 664,57±117,83 мл против 1150,08±357,12 мл. Кроме того, в этой же группе преобладала кровопотеря от 500 до 1000 мл и составила 33 (94,3%) случая против 10 (20,4%) (р<0,01). В контрольной группе кровопотеря от 1000 до 1500 мл была на 57,6% выше и составила 31 (63,3%) случай против 5 (5,7%) (р<0,01). Объем кровопотери более 1500 мл имел место только у 8 (16,3%) родильниц, которым неотложная помощь оказывалась без применения БТМ. Другим наиболее показательным индикатором является частота хирургических вмешательств после вагинальных родов. Согласно рекомендациям, утвержденным в клиническом протоколе Кыргызской Республики [14], при продолжающемся кровотечении более 1000 мл необходимо рассмотреть вопрос о лапаротомии и проведении поэтапного хирургического гемостаза. В нашем исследовании оперативное лечение начиналось с органосохраняющих методов, включающих: деваскуляризацию матки путем билатеральной перевязки маточных и яичниковых артерий, наложение гемостатических компрессионных швов на матку по методике Hayman, ПВПА. В случае отсутствия эффекта от проводимого лечения и/или наличии показаний к проведению радикального лечения переходили на гистерэктомию.
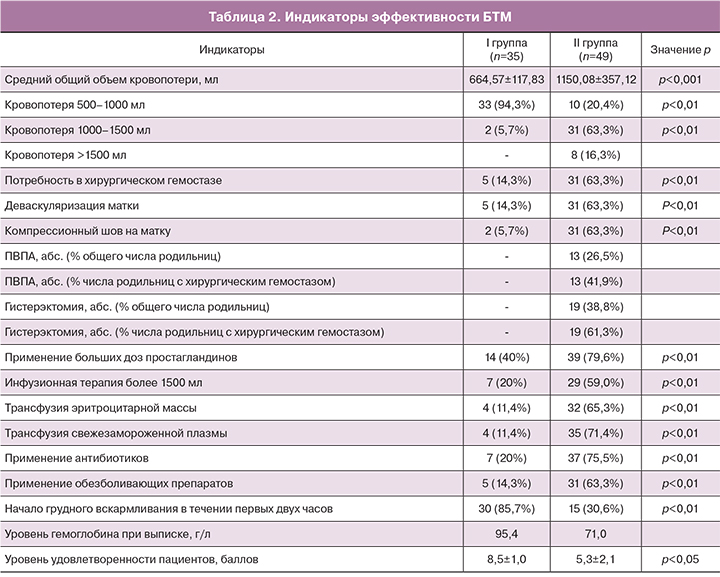
Исходя из вышеизложенного, получены следующие результаты: в основной группе после проведения БТМ гемостатический эффект достигнут у 30 (85,7%) пациенток, а у 5 (14,3%) тампонадный тест [15, 16] показал отрицательный результат, ввиду чего было принято решение провести лапаротомию и поэтапный хирургический гемостаз. Всем пятерым родильницам была проведена деваскуляризация матки, так как частичная ишемизация способствует восстановлению сократительной способности миометрия. Однако двоим (40%) пациенткам из пяти ввиду сохраняющегося сниженного тонуса матки была дополнительно проведена компрессия матки по Hayman, которая исключает проведение гистерэктомии. По мнению многих авторов [17–19], в условиях нарушения нейромышечного аппарата матки при гипотоническом кровотечении после вагинальных родов травмирование и нарушение целостности миометрия путем гистеротомии может вызвать дополнительную кровопотерю. При анализе корреляционной связи между проведением БТМ, объемом кровопотери и поэтапным хирургическим гемостазом видно, что в основной группе из всех 35 случаев в 33 (94,5%) кровопотеря составила до 1000 мл. Несмотря на то что пятерым родильницам пришлось провести хирургическое вмешательство, в 100% случаев удалось сохранить репродуктивную функцию женщин. Таким образом, БТМ оказалась не только эффективным самостоятельным способом лечения гипотонического ПРК, но и позволила сократить время на принятие решения об оперативном вмешательстве ввиду показательного отрицательного тампонадного теста, а также позволила сократить объем кровопотери на этапе подготовки к операции, что в итоге повлияло на успешный органосохраняющий хирургический гемостаз.
В контрольной группе из 49 родильниц с гипотоническим ПРК переход на поэтапный хирургический гемостаз потребовался у 31 (63,3%) женщины (р<0,01). На начальном этапе оперативного лечения всем родильницам (n=31) проведена деваскуляризация и компрессия матки, у 7 (22,6%) был достигнут гемостатический эффект, а 13 (41,9%) пациенткам проведена ПВПА; по отношению к общему числу родильниц второй группы данный показатель составил 26,5%. Перевязка магистральных артерий малого таза не всегда обеспечивает полноценный гемостаз [20]; в нашем исследовании эффективность составила 38,5%, то есть гемостаз был достигнут у 5 женщин, у 8 (61,5%) объем оперативного вмешательства был расширен до гистерэктомии, таким образом общий объем кровопотери составил более 1500 мл. Данная операция считается технически сложной и должна проводиться обученным высококвалифицированным хирургом или сосудистым хирургом [21]. Однако, учитывая внезапность кровотечения и высокую скорость кровотока в послеродовой матке и, как следствие – высокую скорость кровопотери, даже при несении ургентной службы этими специалистами не всегда представлялось возможным провести этот этап органосохраняющего хирургического гемостаза. Поэтому, несмотря на то что, по мнению многих авторов [16, 19], гистерэктомия должна рассматриваться как заключительный метод, используемый для спасения жизни, при отсутствии эффекта от остальных кровоостанавливающих методов, у 11 (35,5%) женщин было проведено радикальное лечение по причине отсутствия возможности провести ПВПА и продолжающегося жизнеугрожающего кровотечения. Исходя из вышеизложенного видно, что частота гистерэктомий возросла до 61,3% в группе женщин, подвергнутых оперативному вмешательству, а частота гистерэктомий по отношению к общему числу пациенток контрольной группы составила 38,8%.
Утеротонические препараты применялись во всех случаях гипотонического ПРК. Так, окситоцин в общей дозе 40 МЕ применялся в 100% случаев обеих групп, а потребность в мизопростоле (простагландин Е1) в дозе 800–1000 мкг в контрольной группе составила 79,6% против 40% (р<0,01) – в основной. Инфузионно-трансфузионная терапия проводилась в соответствии с рекомендациями клинического протокола. Главная цель инфузионной терапии – быстрое восстановление капиллярной перфузии, что позволит предупредить срыв компенсаторных механизмов, приводящих к развитию шоковых изменений. Суточный объем инфузионной терапии при компенсированном и легком геморрагическом шоке (кровопотеря <1500 мл) колебался от 250 до 290% объема циркулирующей крови, а при кровопотере более 1500 мл составил 300% дефицита объема циркулирующей крови. Таким образом, индикатор потребности в инфузионной терапии более 1500 мл во II группе на 39% больше и составил 29 случаев (59%) против 7 случаев (20%) в основной (р<0,01). С целью восстановления кислородтранспортной функции крови и достижения минимально допустимых показателей красной крови (гемоглобин не менее 70 г/л, гематокрит не менее 30%), эритроцитарная масса переливалась в основной группе в 4 (11,4%) случаях, а в контрольной в 32 (65,3%) (р<0,01). Проявления нарушений системы гемостаза во II группе были у 35 (71,4%) против 4 (11,4%) (р<0,01), что стало показанием к переливанию свежезамороженной плазмы. Кроме того, потребность в антибактериальной терапии и применении обезболивающих препаратов в контрольной группе были на 55,5 и 49% выше, чем в основной (р<0,01). Согласно рекомендациям ВОЗ, грудное вскармливание должно начинаться в течение первых 30 минут – первого часа после рождения. Однако в нашем исследовании индикатором эффективности определено минимальное время начала грудного вскармливания в течении первых двух часов, и в I группе он составил 85,7% против 30,6% (р<0,05). БТМ позволила предупредить развитие постгеморрагической анемии тяжелой степени, и при выписке средний уровень гемоглобина в основной группе составил 95,4 г/л, в контрольной – 71,0 г/л.
При определении уровня удовлетворенности пациентов полученным лечением по 10-балльной шкале в группе с использованием БТМ средний балл составил 8,5±1,0, а во второй группе – 5,3±2,1 балла (р<0,05).
Заключение
БТМ полностью соответствует стратегии сохранения репродуктивного потенциала женщин, а также позволяет значительно улучшить медико-экономические показатели, повысить уровень удовлетворенности и качество жизни женщин.



