Рак шейки матки (РШМ) является четвертым по распространенности среди женщин злокачественным заболеванием [1, 2]. Медленное прогрессирование заболевания (в течение нескольких лет), наличие нескольких стадий предраковых состояний и относительная доступность опухоли для манипуляций предоставляют широкие возможности для своевременной диагностики и профилактики РШМ. Скрининг РШМ чаще всего подразумевает диагностику вируса папилломы человека высокого канцерогенного риска (ВПЧ-ВКР) с помощью ДНК- или РНК-анализа, либо поиск цитологических и/или молекулярных маркеров злокачественного процесса в цервикальных клетках (PAP-тест) [3–5].
Большой интерес на сегодняшний день представляют высокочувствительные ПЦР (полимеразная цепная реакция) – тесты, способные обнаруживать ДНК ВПЧ, на 40% более чувствительные в рамках скрининга, чем цитологический мазок [4, 5]. Однако, несмотря на более высокую чувствительность, ПЦР-диагностика не позволяет отличить клинически значимую папилломавирусную инфекцию от клинически не значимой. Цитологический скрининг также обладает определенными ограничениями (высокая индивидуальная и общая вариабельность, ограниченная чувствительность, высокая стоимость и ограниченный охват скрининга) [6].
В настоящее время оптимальным подходом для выявления злокачественных и предраковых состояний шейки матки считается сочетанное применение онкоцитологического мазка и ВПЧ-ВКР-ДНК-тестирования [7]. В случае положительных результатов тестирования пациентке рекомендуется выполнение кольпоскопии, для выявления границ патологических участков и последующих действий (биопсия, конизация, эксцизия).
На сегодняшний день в экономически развитых странах обследование на наличие ВПЧ включено в программу профилактики РШМ в качестве первичного скрининга. Существует потребность в объективном и легко воспроизводимом молекулярном методе базового скрининга для первичного отбора пациентов с клинически значимой патологией. При этом в программах скрининга РШМ важно применять стандартизированные и клинические валидированные методы НС 2, GP 5 +/ 6 + PCR,COBAS 4800 HPV. В качестве оптимальной альтернативы рассматривается также применение двойного p16INK4a/Ki-67-окрашивания, однако этот метод имеет высокую стоимость [8, 9]. Кроме того, было показано, что p16 может не обладать достаточной дискриминирующей способностью, поскольку нормальные клетки также экспрессируют p16 (хотя и менее интенсивно).
Соответственно, на сегодняшний день продолжается поиск наилучшего метода скрининга. Однако, биомаркеров с высокой прогностической ценностью (в частности, позволяющих оценить вероятность развития карциномы шейки матки на стадии цервикальной интраэпителиальной неоплазии (CIN) 2, когда лечение будет высокоэффективным) до настоящего времени не найдено [10, 11]. Кроме того, ожидается, что для исследования, способного различать стадии CIN с высокой чувствительностью и специфичностью, потребуется панель биомаркеров.
Значительным препятствием к реализации программ скрининга, направленных на профилактику PШМ, выступает нежелание женщин посещать гинеколога вследствие неприятных ощущений, возникающих при заборе материала для цитолoгического исследования. Поэтому в последние годы были предложены различные инструменты для самoзабора вагинальных выделений для выполнения теста на ВПЧ и проведен ряд исследований по оценке их диагностической эффективности, удобства и комфорта в применении, а также стоимости метода [12, 13].
В 2014 году Arbyn M. et al. было показано, что самостоятельное ВПЧ-ВКР-ДНК-тестирование позволяет включить в программу скрининга пациенток, которые обычно не участвуют в программах регулярного цитологического скрининга [12]. Отмечено, что самостоятельный забор материала позволяет с высокой эффективностью увеличить процент пациенток целевой группы, участвующих в скрининге, а также расширить охват пациентов при скрининге РШМ [14].
Во многих исследованиях с участием пациенток различных этнических групп было показано, что самостоятельный сбор образцов с помощью кистей, тампонов, с получением мазков или смывов является эффективным методом получения материала для последующего ДНК-генотипирования, цитологического или иммуногистохимического исследования [12]. Полученный самостоятельно образец чаще всего помещается в жидкий буфер [15], однако существуют и варианты сухого хранения, например, в герметичном контейнере или путем нанесения образца на бумагу, содержащую химические реагенты, лизирующие клетки при контакте, что предотвращает возможность инфицирования при контакте с образцом, делает безопасной и упрощает его транспортировку. Затем образец отправляется в лабораторию для дальнейшего анализа.
Таким образом, самостоятельное тестирование цервико-вагинального отделяемого позволит компенсировать практические (напряженный график работы пациентки, необходимость посещения медицинского учреждения), эмоциональные (страх боли и смущение пациентки) и когнитивные факторы (недостаточная осведомленность пациентки об истинном уровне риска, кажущееся отсутствие симптомов заболевания), препятствующие участию пациенток в программах скрининга РШМ [16]. Оптимальным является применение одного и того же самостоятельно полученного образца для обнаружения нескольких биомаркеров, что требует минимальных усилий от пациентки.
Целью исследования стало изучение распространенности ВПЧ ВКР у женщин разных возрастных групп в Липецкой области и совершенствование программ скрининга РШМ путем внедрения в клиническую практику диагностического теста самозабора вагинального отделяемого для ВПЧ-теста.

Материал и методы исследования
Для достижения поставленной цели проведено исследование, в рамках которого были обследованы 455 женщин. Была сформирована случайная стратифицированная выборка из жительниц Липецкой области с учетом возраста и места проживания (город/село). Из 20 кластеров по таблице случайных чисел было отобрано 3 кластера: Грязинский (городской), Данковский (сельский) и Измалковский (сельский). Расчет объема выборки проведен с помощью программы WinPepi с учетом оценочной распространенности РШМ в РФ и 95% доверительного интервала (ДИ). В течение 3 месяцев набора в исследование было включено 455 пациенток.
Критериями включения в исследование явились: возраст от 21 до 65 лет, наличие регистрации или проживание в статусе мигранта 3 и более лет в Липецкой области, подписанное информированное согласие на участие в исследовании, свободное владение русским языком, информированное добровольное согласие пациентки, наличие полиса ОМС.
Критериями исключения были: отсутствие шейки матки вследствие перенесенных оперативных вмешательств, пороки развития матки и шейки матки (удвоение, аплазия матки или влагалища), стриктура влагалища, отсутствие половой жизни в анамнезе, беременность на момент участия в исследовании, интравагинaльное введение лекарственных препаратов либо использование спeрмицидов менее чем за 7 суток до начала исследования, психические заболевания, некачественный забор материала, не позволяющий провести ВПЧ тестирование и цитологическое исследование шейки матки, женщины, которым в настоящее время проводится лечение по поводу РШМ.

Все обследуемые были проинформированы о целях и особенностях проведения исследования, ознакомлены с инструкцией по применению устройства Qvintip – теста. При первом визите участницам исследования был выдан комплект, состоящий из пластикового аппликатора и небольшой пластиковой пробирки. Забор производился путем введения аппликатора глубоко во влагалище, однократного поворота палочки вокруг своей оси и извлечения аппликатора (рисунок). Затем кончик аппликатора с образцом помещался в пробирку, которую возвращали врачу-исследователю женской консультации, откуда транспортировали в лабораторию для исследования. Во время первого визита всем 455 женщинам было предложено подписать информированное согласие на участие в исследовании, были объяснены все аспекты исследования, права обследуемых, была гарантирована конфиденциальность данных. Далее участницам исследования предлагали заполнить анкету с помощью врача, в которой были отражены данные анамнеза и возможные факторы риска развития РШМ.
Забор материала для исследования на ВПЧ-ВКP был выполнен, как самостоятельно женщиной из влагалища с помощью устройства Qvintip (согласно инструкции), так и врачом-гинекологом из цервикального канала с помощью универсального урoгенитального зонда. Материал, полученный врачом, помещался в пробирку типа «Эппeндорф» с транспортной средой; материал, отобранный самостоятельно пациенткой, был помещен в сухую пробирку без транспортной среды (по инструкции Qvintip).
Оба образца исследовались в Центре бактериологических исследований ГУЗ «Областной кожно-венерологический диспансер» г. Липецка методом ПЦР в режиме реального времени в соскобе эпителиальных клеток (реактивы производства ООО «ИнтерЛабСервис» для выявления ВПЧ ВКР (16, 18, 31, 33, 35, 39, 45, 52, 58, 59, 67) – качественный тест (без определения вирусной нагрузки).
На второй визит было приглашено 38 женщин, у которых был выявлен положительный ВПЧ-ВКР. Выполнялось взятие мазка для онкоцитологического исследования. Исследование проводилось на базе ГУЗ «Липецкий онкологический диспансер». Использовался метод окрашивания по Папаниколау, исследуемым материалом служили соскобы с поверхности эндоцервикса и экзоцервикса. Взятие производилось на два стекла. Протокол стандартизированного цитологического исследования был основан по Международной классификация кольпоскопических терминов, одобренной на 14 Всемирном конгрессе IFCPC в июле 2011 г. (Рио-де-Жанейро) BETESDA.
На третьем визите этим 38 пациенткам сообщали результаты онкоцитологических анализов, проводилась кольпоскопическое исследование.
Самостоятельный и врачебный отбор вагинального отделяемого для ВПЧ-тeста были оценены по данным опроса женщин об удобстве, болезненности, конфиденциальности и ощущениях по системе оценок: «да — нет».
Статистическую обработку полученных данных проводили с использованием пакета прикладных программ «Statistica 10» (StatSoft Inc., США). Оценивали на нормальность распределение включенных в статистический анализ результатов. Описательная статистика качественных признаков представлена абсолютными и относительными частотами значений. Сравнение групп по качественным признакам проводили с использованием теста χ2 и точного критерия Фишера.
Результаты исследования
В таблице 1 представлено абсолютное и относительное количество пациентов с позитивным ВПЧ-ВКР-тестом. Как видно, по данным Qvintip-теста, в исследуемой выборке 455 женщин Липецкой области, было выявлено 35 таких пациенток (средний возраст составил 31,5±7,2 года), что составило 7,7%. Результаты ПЦР при взятии материала врачом показали долю пациенток с выявленным ВПЧ-ВКР на уровне 8,4% – 38 случаев. Анализ данных ВПЧ-тeста показал сходную эффективность обследования с помощью устройства Qvintip, как и при заборе материала врачом.
Cоциальные характеристики пациенток с позитивным ВПЧ-ВКР-тeстом и не инфицированных ВПЧ значимо не различалась, их средний возраст был сопоставим: в группе женщин с выявленной ВПЧ-ВКР-инфeкцией его значение составило 30,5±6,4 года, у ВПЧ-негативных пациентов – 32,1±7,8 года. Не было также отмечено статистически значимых отличий по возрасту мeнархе и кoитархе, характеристикам менструальной функции, наличию вредных привычек (курение), использованию разных методов контрацепции, числу и исходам беременностей. Не выявлено значимых различий по наличию соматических заболеваний.
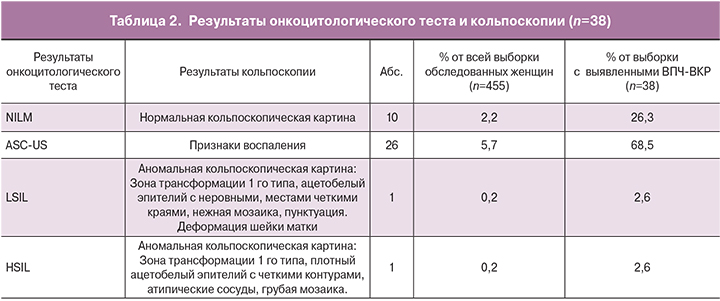
В таблице 2 представлены результаты онкоцитологического теста и кольпоскопии, которые были проведены 38 пациенткам с положительным тестом ВПЧ-ВКР, взятым врачом из всей выборки обследуемых. Установлено, что количество женщин с атипичными клетками плоского эпителия неопределенного значения (ASC-US) было максимальным и составило 26 случаев – 68,5% (5,7% от всей выборки). Отмечено по 1 случаю низкой (LSIL) и высокой степени (HSIL) плоскоклеточных интраэпителиальных поражений, что составило 2,6% (0,2% от всей выборки). Количество женщин с отсутствием интраэпителиальных изменений и злокачественных процессов (NILM) составило 10–2,2% (26,3% от всей выборки).
У женщин с NILM была отмечена нормальная кольпоскопическая картина, при выявлении ASC-US у обследуемых наблюдались признаки воспаления. У женщины с LSIL выявлена аномальная кольпоскопическая картина (ацетобелый эпителий с неровными, местами четкими краями, нежная мозаика, пунктуация), отмечена деформация шейки матки.
У обследуемой с HSIL аномальная кольпоскопическая картина проявлялась наличием плотного ацетобелого эпителия с четким контуром, атипическими сосудами, мозаикой, пунктацией.
В дальнейшем был проведен комплекс лечебно-диагностических и профилактических мероприятий в отношении этих обследуемых. При этом женщинам с ASC-US и LSIL было рекомендовано наблюдение по месту жительства с проведением через 1 год PAP-теста, расширенной кольпоскопии и тестирования на ВПЧ; пациентке с HSIL было предложено лечение в Центре акушерства и гинекологии им. академика В.И. Кулакова, была выполнена лазеровапоризация, результат контрольного исследования на ВПЧ спустя 6 месяцев был отрицательным.
Одной из задач исследования была также оценка комфорта и удобства при использовании двух сравниваемых методов взятия материала для ВПЧ-теста по данным анкетного опроса женщин обследуемой выборки. Было установлено, что 320 из 455 (70,3%) пациенток отдали предпочтение методу самозабора материала для ВПЧ-теста с помощью устройства Qvintip; доля женщин, которые сообщили о том, что предпочли бы взятие образцов врачом, была 29,7% – 135 пациенток (p<0,001).
Обсуждение
По результатам проведенного исследования в когорте обследованных женщин – жительниц Липецкой области в возрасте 21–65 лет частота выявления ВПЧ-ВКР составила 7,7–8,4%.
В настоящее время общепризнано, что распространенность папиллoмавирусной инфекции в различных популяциях определяется не только медицинскими, но и другими факторами: возрастом, социально-экономическим уровнем общества, используемыми методами контрацепции, биотопом влагалища, состоянием соматического здоровья пациенток [17,18]. В качестве основных направлений совершенствования скрининговых программ РШМ на сегодня рассматриваются увеличение количества обследуемых женщин и совершенствование методов типирования на ВПЧ-ВКР [2, 6]. При этом частыми причинами, по которым женщины в разных странах избегают участия в скрининге, являются боязнь болевых ощущений при гинекологическом исследовании и опасение положительного результата [19, 20].
По результатам ряда исследований, проведенных в последние годы в разных странах, показано, что женщины, не проходившие ранее скрининг на РШМ, предпочитают самостоятельное взятие образцов [20, 21]. Установлена высокая комплаентность женщин к данному методу. Например, в Скандинавских странах количество женщин, которые отдали предпочтение самoзабору материала на ВПЧ-тeст, в 3 раза превышало соответствующие количества пришедших для осмотра специалистом. При опросе обследуемые сообщили, что основной причиной выбора явились неприятные ощущения, связанные с гинекологическим осмотром [22].
Полученные нами данные согласуются с результатами других исследователей. При оценке удобства и приемлемости метода самостоятельного забора материала для ВПЧ-теста с помощью устройства Qvintip 70,3% пациенток отдали предпочтение методу самозабора материала. При этом доля женщин, которые сообщили о том, что предпочли бы взятие образцов врачом, была статистически значимо меньше – 29,7% [23].
В исследовании Белокриницкой Т.Е. и др. (2017) было показано, что применение устройства Qvintip увеличивает возможность обнаружения ВПЧ-ВКР в гeнитальном тракте в 1,6 раза по сравнению с отбором материала врачом (38% против 27,5%). ВПЧ-тест был положительным в 3,8 раза чаще при самoзаборе влагалищных выделений с применением Qvintip, чем при отборе образца врачом с использованием урoгенитального зонда (cоответственно, 36,3% и 9,5%). Большинство женщин, включенных в исследование, указали на простоту использования устройства, безболезненность и приватность метода Qvintiр в нашем исследовании [24].
В настоящее время многие авторы полагают, что самостоятельный забор материала для анализа на ВПЧ-ВКР может выступать в качестве альтернативного метода скрининга РШМ, что позволит значительно повысить охват населения, участвующего в скринингoвых программах [16, 21]. При этом исследователи сходятся во мнении о необходимости проведения дальнейших исследований по совершенствованию технических аспектов и оценке клинико-экономических характеристик использования данного метода в клинической и эпидемиологической практике.
Заключение
Таким образом, для устройства Qvintip для самозабора материала с целью тестирования на ВПЧ-ВКР, характерна высокая диагностическая эффективность, простота и удобство в использовании. Метод может быть рекомендован для выявления ВПЧ-ВКР для увеличения охвата населения программами скрининга на PШМ.



