Бесплодие неясного генеза (БНГ) устанавливается у пар, при стандартном обследовании которых причина бесплодия не выявляется: менструальный цикл регулярный, овуляторный, эндометрий без патологических изменений, показатели спермы в норме, маточные трубы проходимы, при проведении лапароскопии и гистероскопии патология не обнаруживается – все это позволяет отнести БНГ к так называемым диагнозам исключения [1–3]. Согласно проведенным исследованиям, дополнительное обследование пар с БНГ не повышает частоту наступления беременности [4, 5]. Рекомендуется учитывать возраст, продолжительность бесплодия, индивидуальные особенности пациентов при составлении плана диагностики и лечения БНГ [6, 7].
Введение термина БНГ обсуждалось более 10 лет назад: его клиническая обоснованность в качестве самостоятельного диагноза была поставлена под сомнение, что аргументировалось «зависимостью от перечня выполненных и невыполненных диагностических тестов и их качества, ассоциацией с эндометриозом, трубным бесплодием, особенно дистальными и перитубальными вариантами, преждевременным истощением яичников и иммунным бесплодием». Согласно противоположной точке зрения, «несмотря на недостаточную научную обоснованность, диагноз БНГ является необходимым с клинической и практической точки зрения» [7, 8]. Согласно данным литературы, при сравнении пар и/или женщин с диагнозом БНГ и женщин с другими типами бесплодия или фертильных женщин обнаружены различия в их клинических (возраст, индекс массы тела (ИМТ), курение), лабораторных (уровень фолликулостимулирующего гормона (ФСГ)), инструментальных (количество антральных фолликулов при стимуляции яичников, толщина эндометрия на момент пункции яичников), генетических (экспрессия генов эндометрия во время имплантации эмбриона) характеристиках [9].
В настоящее время нет убедительных данных о различиях в показателях живорождения при выжидательной тактике и при использовании вспомогательных репродуктивных технологий (ВРТ) – экстракорпорального оплодотворения без или с интрацитоплазматической инъекцией сперматозоида в яйцеклетку (ЭКО, ЭКО/ИКСИ) [10]; так же, как нет маркеров, указывающих на преимущество использования того или иного метода ВРТ у конкретного пациента [11].
БНГ продолжает оставаться загадкой для врачей и исследователей, что диктует необходимость как дальнейших исследований репродуктивной системы пациентов, не имеющих явных причин инфертильности, так и совершенствования клинической тактики, направленной на эффективную реализацию репродуктивной функции.
Цель исследования: провести анализ клинических характеристик и эмбриологических показателей программ ЭКО у женщин с БНГ в сравнении с женщинами, имеющими трубно-перитонеальный фактор бесплодия (ТПБ).
Характеристика исследования
Метод исследования: сплошной направленный – по обращаемости (учреждение: ФГБУ «НМИЦ АГП им. В.И. Кулакова» Минздрава РФ; подразделение: Научно-клиническое отделение ВРТ им. Ф. Паулсена; сроки: просп. БНГ – с 01.01.2021 по 13.12.2021, ретросп. БНГ – с 01.01.2019 по 11.08.2021, ТПБ – с 01.01.2019 по 22.10.2021).
Тип исследования: обсервационное аналитическое когортное смешанное (ретроспективно-проспективное).
На подготовительном этапе исследования была определена проблема диагностики, лечения пациентов с БНГ, проведен обзор литературы по данной проблеме [12], сформулированы цель и задачи исследования и разработана рабочая гипотеза – пациенты с БНГ имеют определенные клинические характеристики и эмбриологические данные в программах ЭКО.
На I этапе были составлены программа и план статистического исследования.
Программа:
1) определение единицы наблюдения (см. Материалы и методы, Критерии включения) и составление программы сбора материала (последовательное изложение учитываемых признаков-вопросов, на которые необходимо получить ответы при проведении данного исследования – Анкета);
2) составление программы разработки материала (составление макетов статистических таблиц на основе учитываемых признаков-вопросов и полученных на них ответов: Журнал БНГ, Журнал ТПБ (контроль), Эмбриология БНГ, Эмбриология ТПБ (контроль));
3) составление программы анализа собранного материала (перечень статистических методик, необходимых для выявления закономерностей изучаемого явления – см. Материалы и методы, Статистическая обработка данных).
План:
1) объект исследования: 93 женщины с бесплодием неясного генеза в программах ЭКО;
2) объем статистической совокупности: просп. БНГ – 45, ретросп. БНГ – 48, ТПБ – 45 женщин – выборки качественно и количественно репрезентативны соответствующим генеральным совокупностям, сопоставимы между собой по количеству участников;
3) тип исследования: обсервационное аналитическое когортноесмешанное (ретроспективно-проспективное); метод сбора материала и сроки исследования: направленный (по установленным для данного исследования критериям) сплошной (учет всех случаев) – текущий (регистрация по мере выявления): по обращаемости в учреждение: ФГБУ «НМИЦ АГП им. В.И. Кулакова» Минздрава РФ, подразделение: Научно-клиническое отделение ВРТ им. Ф. Паулсена, сроки: просп. БНГ – с 01.01.2021 по 13.12.2021, ретросп. БНГ – с 01.01.2019 по 11.08.2021, ТПБ – с 01.01.2019 по 22.10.2021;
4) характеристика исполнителей, технического оснащения, ресурсов.
На II этапе был организован и проведен сбор материала согласно программе и плану исследования.
На III этапе была осуществлена обработка полученных данных (проверка полноты и качества собранного материала, группировка, шифровка, сводка данных в статистические таблицы, вычисление статистических показателей и статистическая обработка материала).
На IV этапе проведен анализ полученных результатов исследования, сделаны выводы и предложения.
Материалы и методы
Ретроспективно и проспективно собрана и проанализирована информация о женщинах с БНГ, включающая сведения о соматическом и репродуктивном анамнезе партнеров, параметрах и исходах предыдущих попыток ЭКО, эмбриологических показателях программ ЭКО. Группу исследования составили 93 женщины с БНГ, группу контроля – 45 пациенток с ТПБ. Проведен сравнительный анализ клинических характеристик и основных показателей программ ЭКО – 108 программ у женщин с БНГ и 49 программ у пациенток с ТПБ в отделениях ЭКО ФГБУ «НМИЦ АГП им. В.И. Кулакова» Минздрава РФ с 2019 по 2021 гг. Сравниваемые группы пациентов были сопоставимы по протоколам стимуляции яичников, были исключены тяжелые отклонения в показателях спермограммы и возможные факторы бесплодия у партнеров (рисунок).
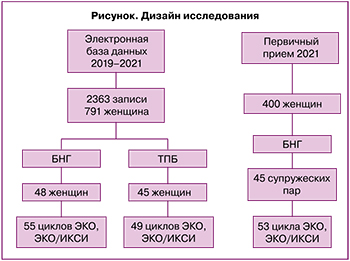
ТПБ диагностировалось с помощью гистеросальпингографии и/или лапароскопии.
БНГ как диагноз исключения устанавливался:
1) при наличии овуляции, о чем свидетельствуют: регулярный менструальный цикл продолжительностью от 23 до 35 дней, тест на овуляцию, определение уровня прогестерона в крови в лютеиновой фазе менструального цикла; визуализация желтого тела при ультразвуковом мониторинге и/или лапароскопии в лютеиновой фазе менструального цикла;
2) нормальной полости матки по данным ультразвукового исследования (УЗИ) и/или гистероскопии и проходимых маточных трубах по данным гистеросальпингографии и/или лапароскопии;
3) соответствии показателей спермограммы эталонными значениями Всемирной организации здравоохранения (ВОЗ) [13].
Критерии включения БНГ:
- возраст до 35 лет на момент установления диагноза бесплодия;
- продолжительность бесплодия не менее 3 лет;
- отсутствие очевидных причин бесплодия;
- нормальный женский – (46ХХ) и мужской – (46ХY) кариотип.
Обследование пациентов включало:
- сбор анамнеза (анкетирование);
- обследование согласно требованиям прохождения программ ЭКО (Приказ № 803н от 31.07.2020).
Лечение пациентов проводилось в Научно-клиническом отделении ВРТ им. Ф. Паулсена ФГБУ «НМИЦ АГП им. В.И. Кулакова» Минздрава РФ на основании стандартных, используемых в обычной работе отделений ЭКО протоколов, которые соответствуют международным и европейским критериям качества. Для стимуляции яичников использовались протокол с антагонистами гонадотропин-рилизинг-гормона (ГнРГ), короткий и реже длинный протоколы с агонистами ГнРГ. Начальная суточная доза гонадотропинов подбиралась индивидуально в зависимости от ИМТ, возраста пациентки, уровня антимюллерова гормона (АМГ) и количества антральных фолликулов (КАФ) и составляла в среднем 225 МЕ. Все манипуляции, условия культивирования, работа медицинского персонала были одинаковыми и отработанным на протяжении более 5 лет работы подразделения и соответствовали стандартам. ЭКО/ИКСИ проводилось по показаниям: отсутствие или низкая частота (<20%) оплодотворения в предыдущей попытке ЭКО, получение малого количества ооцитов, множество попыток ЭКО в анамнезе. Для культивирования бластоцист использовалась среда IVF Cleavage Medium (COOK), перенос эмбрионов производился через 5 дней после получения ооцитов. В соответствии с клиническими рекомендациями Российской Федерации в матку переносили не более двух эмбрионов.
Статистический анализ
Базы клинических и эмбриологических данных были созданы на основе программы Microsoft Excel и использовалась для хранения и предварительной обработки информации. Статистическая обработка данных производилась с использованием: абсолютных, относительных, средних величин, критериев разнообразия вариационного ряда, метода стандартизации, параметрических методов оценки достоверности результатов исследования: определение ошибки репрезентативности, оценка статистической значимости разности результатов исследования (критерий t, вероятность безошибочного прогноза P), определение доверительных границ средних и относительных величин.
В качестве конечной точки была принята частота бластуляции в программах ЭКО.
Результаты
На первом этапе проведен анализ анамнестических, клинических, лабораторных и инструментальных характеристик пациентов с БНГ и ТПБ.
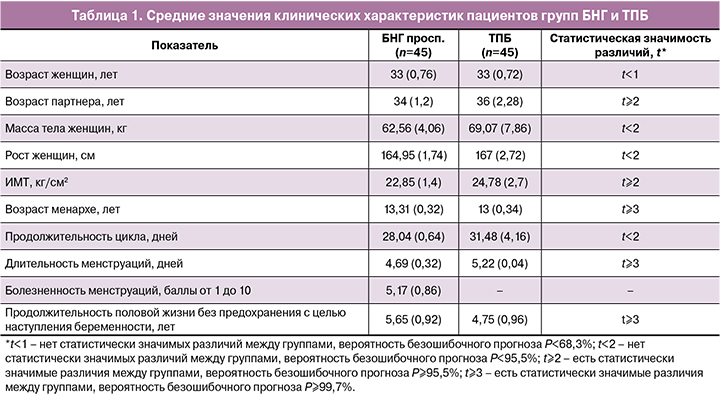
Несмотря на отсутствие различий в среднем возрасте женщин, при индивидуальном анализе установлено, что доля женщин 35 лет и младше в группе БНГ составляла 87% и была статистически значимо меньше, чем в группе ТПБ, – 96%. В группе ТПБ был статистически значимо больше средний возраст партнера, чем в группе БНГ (табл. 1). В группе БНГ отмечалось статистически значимо больше женщин с массой тела 60–70 кг, чем в группе ТПБ. В группе ТПБ был статистически значимо больше средний ИМТ (табл. 1) и отмечалось статистически значимо больше женщин с избыточной массой тела (ИМТ>25 кг/см2), чем в группе БНГ.
В группе БНГ отмечалось статистически значимо больше женщин с отягощенным по онкологии – 47% или сахарному диабету – 44% наследственным анамнезом, чем в группе ТПБ (24 и 14% соответственно).
При анализе соматического здоровья женщин исследуемых групп установлено, что в группе БНГ статистически значимо чаще встречались заболевания щитовидной железы – 31% и пищеварительной системы – 29%; в группе ТПБ статистически значимо чаще встречались гинекологические заболевания – 66% (эндометриоз, аденомиоз – 13%, мастопатия – 11%, миома – 9%, хронический эндометрит – 9%, хронический сальпингоофорит – 7%, синдром поликистозных яичников (СПКЯ) – 4%, другое – 13%), в том числе инфекционно-воспалительные заболевания органов малого таза – 38%, нехарактерные для группы БНГ (11 и 13% соответственно).
В группе ТПБ отмечалось статистически значимо больше женщин, которым проводились лапароскопия – 94%, гистероскопия – 88%, биопсия эндометрия – 83%, по результатам которой имелись сопутствующие изменения – 50%; другие вмешательства – 82%, в том числе лапаротомия – 64%, операции по восстановлению проходимости маточных труб – 33%, операции на шейке матки – 67% в анамнезе, чем в группе БНГ (47, 58, 56, 27, 24, 2, 7 и 24% соответственно), что характерно для патогенеза формирования ТПБ.
В соответствии с анамнестическими данными наличие внематочных беременностей, инфекционно-воспалительных заболеваний органов малого таза, гинекологических заболеваний, лечебно-диагностических вмешательств на органах малого таза и брюшной полости имело место у 94% пациентов с ТПБ и лишь у 58% с БНГ, у которых вмешательства носили в основном диагностический характер.
В группе БНГ был статистически значимо выше средний возраст менархе, чем в группе ТПБ; при этом в группе ТПБ отмечалось статистически значимо больше женщин, у которых возраст менархе был меньше 12 лет, чем в группе БНГ (табл. 1). В группе ТПБ была статистически значимо больше средняя длительность менструаций, чем в группе БНГ (табл. 1). В группе БНГ отмечалось статистически значимо больше женщин, имеющих болезненные менструации – 64%, чем в группе ТПБ – 29%. Средняя болезненность менструаций в баллах от 1 до 10 в группе БНГ составляла 5,17 балла, средний диапазон – 4,31–6,03 балла, что соответствует верхней границе умеренной боли (до 5) и нижней границе сильной боли (от 6) (табл. 1). Вероятно, поэтому в группе БНГ отмечалось статистически значимо больше женщин, принимающих препараты при боли во время менструации, чем в группе ТПБ. Патогенетическая связь между первичной дисменореей и БНГ в настоящее время не установлена [14].
Установлены различия между группами БНГ и ТПБ по беременностям, окончившимся родами, в анамнезе – 11 и 21% соответственно; беременностям с неблагоприятным исходом в анамнезе – 44 и 54% соответственно.
В группе БНГ была статистически значимо больше средняя продолжительность половой жизни без предохранения с целью наступления беременности – 5,65 года, чем в группе ТПБ – 4,75 года; при этом в группе БНГ отмечалось статистически значимо больше женщин с продолжительностью половой жизни без предохранения с целью наступления беременности больше 6 лет – 43%, чем в группе ТПБ – 29%. В группе БНГ отмечалось статистически значимо больше женщин, предохранявшихся от беременности до планирования беременности, – 76%, чем в группе ТПБ – 19%, что, вероятно, связано с информированностью пациентов о низкой вероятности наступления самостоятельной беременности при ТПБ.
В группе ТПБ было статистически значимо больше женщин с установленным ранее диагнозом (фактором бесплодия) – 100%, чем в группе БНГ – 69%. В группе ТПБ было статистически значимо больше женщин, которые для достижения беременности использовали методы ВРТ в анамнезе – 89%, чем в группе БНГ – 67%. В группе БНГ у 27% пациентов была внутриматочная инсеминация в анамнезе: у 25% она оказалась безрезультатна, у 2% случился выкидыш, при этом длительность до обращения в клинику ЭКО в этой подгруппе составила в среднем 6,33 года. В группе ТПБ отмечалось статистически значимо больше женщин с безрезультатными попытками ЭКО в анамнезе – 54%, чем в группе БНГ – 38%. Не установлено статистически значимых различий в исходах программ ЭКО в анамнезе между группами: частота родов – 4,4 и 5,4%, выкидыша – 2,2 и 5,4%, неразвивающейся беременности – 7 и 5,4%, биохимической беременности – 4,4 и 8% соответственно. В группе ТПБ отмечалось статистически значимо больше женщин с одной попыткой ЭКО в анамнезе – 39%, в группе БНГ – с двумя попытками ЭКО в анамнезе – 36%, для трех и более попыток ЭКО в анамнезе различий между группами не установлено.
Полученные данные объясняются тем, что пациенты с БНГ на протяжении многих лет обследуются, при этом причина бесплодия остается неизвестной, попытки забеременеть самостоятельно или «вылечиться» оказываются безрезультатными, поэтому пациенты поздно обращаются к ЭКО. У пациентов с ТПБ причина бесплодия очевидна, и для них единственный возможный способ достижения беременности – с помощью ЭКО, поэтому пациенты своевременно обращаются за соответствующей помощью.
Показатели состояния овариального резерва – уровень АМГ не менее 1,2 нг/мл и КАФ при УЗИ в фолликулярную фазу не менее 5 у всех пациенток соответствовали значениям, регламентирующим проведение программы ЭКО согласно клиническим рекомендациям. Не установлено статистически значимых различий в средних уровнях АМГ между группами БНГ – 2,44 нг/мл и ТПБ – 2,34 нг/мл. По данным УЗИ в фолликулярную фазу в группе ТПБ было статистически значимо больше женщин с мультифолликулярными яичниками (37%), в группе БНГ – больше женщин с 8–12 антральными фолликулами (31%).
Таким образом, описан «клинический портрет» пациентки с БНГ: женщина 33 лет (партнеру 34 года), массой тела 62,56 кг, ростом 164,95 см, с нормальным ИМТ – 22,85 кг/см2, возрастом менархе 13,31 года, продолжительностью цикла 28,04 дня, длительностью менструаций 4,69 дня, умеренной болезненностью менструаций 5,17 балла, продолжительностью половой жизни без предохранения с целью наступления беременности 5,65 года, с отягощенным по онкологии или сахарному диабету наследственным анамнезом в половине случаев, с заболеваниями щитовидной железы или пищеварительной системы в трети случаев, без инфекционных и неинфекционных гинекологических заболеваний и хирургических вмешательств на органах малого таза и шейке матки, с родами в анамнезе в десятой части случаев, с неблагоприятным исходом беременностей в анамнезе в половине случаев, с установленным ранее диагнозом и двумя попытками ЭКО в анамнезе в двух третях случаев, внутриматочной инсеминацией в анамнезе в трети случаев, с частотой родов в результате ЭКО 4,4–7,4%, с нормальным овариальным резервом по данным АМГ – 2,44 нг/мл и КАФ – 8–12 в фолликулярную фазу.
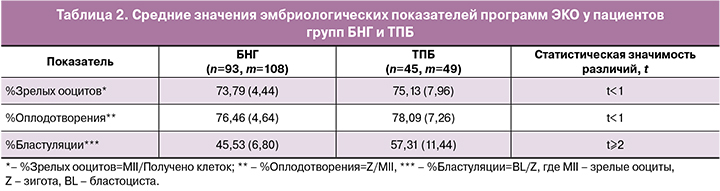
На втором этапе проведен анализ эмбриологических показателей программ ЭКО у пациентов с БНГ и ТПБ. Согласно полученным средним значениям, в группе БНГ отмечались достаточное количество зрелых ооцитов, нормальная частота оплодотворения и низкая частота бластуляции в программах ЭКО (табл. 2), что позволяет предположить недостаточность бластуляции при БНГ, то есть незакономерно низкое соотношение: количество бластоцист/количество оплодотворений (зигот).
Обсуждение
Результаты проведенного исследования подтвердили данные ряда источников о более позднем обращении пациентов с диагнозом БНГ в клиники ЭКО и, соответственно, более старшем возрасте женщин [3, 15, 16]. Согласно математической модели, частота ложноположительных диагнозов БНГ после 2 лет регулярной половой жизни возрастает с 10% у женщин моложе 35 лет до 50% у женщин старше 37 лет и составляет более 80% у женщин старше 40 лет [3, 17]. В настоящем исследовании в обеих группах возраст пациенток был ограничен 35 годами; тем не менее, в группе ТПБ было больше женщин моложе 35 лет, чем в группе БНГ (96 и 87% соответственно). Закономерно, что при БНГ пациентки длительно обследовались и лечились другими способами. Вопрос о выжидательной тактике и других методах лечения, прежде всего внутриматочной инсеминации, при БНГ является дискутабельным [9]. Внутриматочная инсеминация проводилась у 27% пациентов с БНГ и имела низкую эффективность: было достигнуто 2% беременностей, все оказались неразвивающимися.
Определены анамнестические и фенотипические признаки, характерные для пациенток с БНГ. При БНГ отмечалась большая частота заболеваний, которые можно отнести к категории аутоиммунных: заболевания щитовидной железы (аутоиммунный тиреоидит) и желудочно-кишечного тракта (хронический гастрит, хронический гастродуоденит, дискинезия желчевыводящих путей) – 31 и 29% соответственно; тогда как при ТПБ отмечалась значительная частота гинекологических заболеваний (эндометриоз, аденомиоз, мастопатия, миома, хронический эндометрит, хронический сальпингоофорит, СПКЯ и другие), инфекционно-воспалительных заболеваний органов малого таза – 66 и 38% соответственно и хирургических вмешательств (лапароскопия, гистероскопия, биопсия эндометрия, операции по восстановлению проходимости маточных труб, операции на шейке матки и другие) – 94%, как правило, неоднократных, в том числе путем лапаротомии, что обусловило развитие ТПБ. В группе БНГ реже, чем при ТПБ, встречались миома матки (2 и 9% соответственно), малые формы эндометриоза (9 и 13% соответственно), которые теоретически могут быть причиной инфертильности. Более того, для женщин с БНГ не были характерны избыточная масса тела и другие фенотипические и клинические особенности, такие как поликистозные яичники, гирсутизм, инсулинорезистентность.
В ряде исследований представлены данные о том, что пациенты с БНГ могут иметь сниженные показатели овариального резерва, оцениваемые по уровню АМГ и КАФ в фолликулярную фазу [12, 16, 18]. Настоящее исследование не подтвердило это предположение: согласно полученным данным, овариальный резерв женщин с БНГ не отличался от овариального резерва при ТПБ и соответствовал нормальному для пациенток молодого возраста. Единственным зарегистрированным отличием была тенденция к уменьшению КАФ, что объясняется тем, что среди пациенток с БНГ не было женщин, имеющих поликистозные яичники, в отличие от ТПБ.
Таким образом, пациентки с БНГ вполне благополучны по клинико-анамнестическим характеристикам и параметрам репродуктивной системы, поэтому ответа на вопрос, почему беременность не наступает, на данном этапе работы получено не было.
В связи с этим был исследован эмбриологический этап программ ЭКО. Полученные данные свидетельствуют о том, что при БНГ количество зрелых ооцитов достаточное, частота оплодотворения нормальная, однако частота бластуляции низкая, что может являться косвенным признаком нарушения раннего эмбриогенеза и, следовательно, показанием для более раннего использования ЭКО с целью достижения беременности. В литературе представлена ограниченная информация об эмбриологических показателях пациентов с БНГ: имеющиеся данные о том, что при БНГ частота неудач оплодотворения методом ЭКО достигает 43% и превышает частоту неудач оплодотворения методом ЭКО/ИКСИ, противоречивы и не нашли подтверждения в настоящей работе [19]. В проведенном исследовании в группе БНГ в 67% случаев оплодотворение производилось методом ИКСИ, что в значительной степени отражает общепринятую клиническую практику, однако при сравнении ЭКО и ЭКО/ИКСИ частота оплодотворения была одинаковой.
Результаты данного исследования показали, что статистически значимым отличием эмбриологического этапа программ ЭКО была более низкая частота бластуляции у пациенток с БНГ, по сравнению с ТПБ (45,53 и 57,31% соответственно), что может быть обусловлено низким качеством ооцитов и/или генетическими, эпигенетическими факторами, влияющими на процессы раннего эмбриогенеза [19, 20]. Исследование возможных причин и факторов нарушения раннего эмбриогенеза является актуальной задачей современной науки [21–23].
Заключение
В настоящем исследовании определены клинические характеристики и эмбриологические показатели программ ЭКО у женщин с БНГ. Описан клинический портрет пациентки с БНГ и выделены его особенности при сравнении с женщинами, имеющими ТПБ. В качестве конечной точки рассматривалась частота бластуляции в программах ЭКО, которая оказалась статистически значимо ниже в группе БНГ.
Полученные данные, демонстрирующие нарушение показателей раннего эмбриогенеза при идиопатическом бесплодии, позволяют придерживаться тактики раннего ЭКО у этой категории пациентов.



