В настоящее время не существует общепринятого термина фетальной макросомии, в связи с чем крупным считается ребенок, рожденный с массой более 4000 г [1], вне зависимости от срока беременности. В практике неонатологов и педиатров используется термин «крупновесный к сроку гестации», когда вес новорожденного составляет более 90 перцентиля для данного срока беременности [2]. Актуальность изучения данной проблемы обусловлена ростом частоты рождаемости крупных детей, которая составляет 5-20% и является одной из причин увеличения частоты кесарева сечения, вакуум- экстракции плода, родового травматизма матери и новорожденного [3-6].
Существующий ряд рекомендаций по тактике ведения пациенток с фетальной макросомией варьирует от выжидательной, плановой индукции родов до планового кесарева сечения в доношенном сроке беременности. В настоящее время остается открытым вопрос срока и выбора предпочтительной тактики ведения данных пациенток.
Плановое кесарево сечение позволило бы избежать осложнений при влагалищных родах у женщин с крупными размерами плода. Однако данная тактика применяется в мировой практике в случаях, когда оценка массы плода составляет более 4500 г у женщин с диабетом или более 5000 г у женщин без диабета [7]. Сложность данной проблемы обусловлена высокой погрешностью диагностики фетальной макросомии на антенатальном этапе, что не позволяет рассматривать данное состояние как абсолютное показание к плановому кесареву сечению у данной категории пациенток. По этим причинам у врачей возникает дилемма — использовать либо активную (преиндукцию/индукцию родов), либо выжидательную тактику (ожидать спонтанного родоразрешения и/или проводить преиндукцию/ индукцию родов при возникновении медицинских показаний).
Сторонники активной тактики утверждают, что подготовка мягких родовых путей до предполагаемой даты родов в доношенном сроке беременности может служить альтернативой снижению массы тела при рождении и, как следствие, риска кесарева сечения, выполненного по причине клинически узкого таза, а также травм промежности, дистоции плечиков и родового травматизма новорожденного [8, 9]. Тем не менее существуют достаточно противоречивые данные относительно частоты кесарева сечения и осложнений в родах при выборе активной тактики. В одних работах авторы показали, что применение преиндукции/индукции родов у пациенток с фетальной макросомией увеличивало риск кесарева сечения и не снижало частоты возникновения дистоции плечиков [10-12], в других работах — что способствовало снижению [8] или не оказывало влияния на частоту оперативного абдоминального родоразрешения [13].
При принятии решения о проведении преин- дукции/индукции родов важное значение имеет оптимальный срок беременности ее выполнения. Было показано, что использование преиндукции/ индукции родов до 39 недель беременности может стать причиной респираторного дистресс-синдрома плода [14]. В связи с этим не рекомендуется проводить преиндукцию/индукцию родов до 390-6 недель беременности в случаях, когда плод расценивается как «крупновесный к сроку гестации» при отсутствии других медицинских показаний [15].
Сторонники выжидательной тактики не выступают категорично против активной, но считают, что беременные без сахарного диабета и с крупными размерами плода должны ожидать спонтанного родоразрешения как минимум до 40 недель беременности [1]. Более того, согласно рекомендациям мировых сообществ акушеров-гинекологов (Королевского колледжа акушеров-гинекологов, Национального института здоровья и клинического совершенствования, Общества акушеров-гинекологов Канады, Всемирной организации здравоохранения), пациенткам без нарушений углеводного обмена и с предполагаемой фетальной макросомией не следует начинать преиндукцию/индукцию родов до 41 недели беременности [16-19].
Цель исследования — сравнить особенности течения родов у первородящих с фетальной макросомией при активной и выжидательной тактике.
Материалы и методы
В ретроспективное когортное исследование были включены 328 первородящих женщин, родивших детей массой более 4000 г в ФГБУ «Национальный медицинский исследовательский центр акушерства, гинекологии, перинатологии им. академика В.И. Кулакова» Министерства здравоохранения Российской Федерации в период 2016-2019 гг.
Критериями включения в исследование являлись: возраст 18-45 лет, головное предлежание плода, первые предстоящие роды, срок беременности 390416 недель, масса новорожденного более 4000 г, спонтанное начало родовой деятельности или проведение преиндукции/индукции родов пациенткам с подписанным информированным согласием.
Критериями исключения служили: рубец на матке после кесарева сечения и миомэктомии, наличие противопоказаний для родов через естественные родовые пути и к применению медикаментозных методов преиндукции родов, преждевременное излитие околоплодных вод до начала преиндукции родов, сахарный диабет любого типа, соматические заболевания в стадии декомпенсации, резус-сенсибилизация, пороки развития плода.
Были проанализированы клинико-анамнестические данные, особенности течения беременности и родов женщин, включенных в исследование, состояние детей при рождении и во время нахождения в стационаре. Клинические данные о беременности матери и данные о ребенке были получены из архивных записей историй родов и историй новорожденных.
Обследованные беременные были разделены на 2 группы. В 1-ю группу (активная тактика) были включены 38 пациенток в сроке 390-6 недель беременности, у которых в связи с предполагаемой фетальной макросомией и неготовностью мягких родовых путей к родам (оценка состояния шейки матки по шкале Бишоп <8 баллов) проводилась подготовка шейки матки к родам. Во 2-ю группу (выжидательная тактика) были включены 290 пациенток в сроке 400-416 недель беременности, у которых развилась спонтанная родовая деятельность или была проведена преиндукция родов при диагностике фетальной макросо- мии или тенденции к перенашиванию беременности (410-6 недель беременности) при неготовности мягких родовых путей к родам. Пациентки из группы выжидательной тактики были разделены на 2 подгруппы, исходя из срока беременности на момент развития регулярной родовой деятельности или начала преиндукции родов. В 1-ю подгруппу вошли 239 пациенток в сроке 400-6 недель беременности, во 2-ю подгруппу — 51 пациентка в сроке 410-6 недель беременности.
Диагностика фетальной макросомии проводилась всем пациенткам перед плановой преиндукцией родов с помощью ультразвукового сканера и расчета предполагаемой массы плода по формуле Hadlock.
Для оценки состояния шейки матки у всех пациенток была использована модифицированная шкала Бишоп [20]. Во всех наблюдениях, где проводилась преиндукция родов, оценка состояния шейки матки свидетельствовала о неготовности мягких родовых путей и соответствовала незрелой и недостаточно зрелой шейке матки. При незрелой шейке матки (5 баллов и менее по шкале Бишоп), как правило, первоочередным препаратом для подготовки мягких родовых путей являлся мифепристон. В некоторых случаях изначально применялись немедикаментозные методы подготовки шейки матки к родам с использованием дилатационных расширителей цервикального канала (цервикальный дилатационный катетер или гигроскопические расширители цервикального канала) либо их комбинации с мифепристоном. При достижении недостаточно зрелой шейки матки (6—7 баллов по шкале Бишоп) преиндукцию родов осуществляли с помощью простагландин-содержащего геля. В отсутствие развития регулярной родовой деятельности при достижении зрелости мягких родовых путей после преиндукции (8 баллов и более по шкале Бишоп) проводили родовозбуждение (амниотомию и/или внутривенное введение окситоцина).
Статистический анализ
Статистическая обработка данных выполнялась на персональном компьютере с помощью электронных таблиц Microsoft Ехсе1 и пакета статистических программ SPSS Statistics 21.0 for Windows (США). Данные количественных показателей проверялись методом Колмогорова—Смирнова на соответствие нормальному распределению, представлены в виде средних значений и среднеквадратичного отклонения М (SD) при нормальном распределении показателей, медианы и интерквартильного интервала Ме (Q1;Q3) при распределении, отличном от нормального. Для описания количественных показателей при их сравнении в разных группах применялось попарное сравнение при помощи t-критерия Стьюдента при нормальном распределении и метода Манна—Уитни при распределении, отличном от нормального. Для качественных показателей указывались абсолютные значения и определялись показатели частоты абс. (%). Сравнение категориальных данных с целью оценки достоверности межгрупповых различий проводилось с использованием критерия Хи-квадрат X) с поправкой Йейтса и критерия Фишера при помощи таблиц сопряженности. Пороговым уровнем значимости считали 0,05. При множественных сравнениях использовали поправку Бонферрони и считали пороговым уровнем значимости 0,017.
Результаты
В результате работы было проанализировано 590 историй родов в период с 2016 по 2019 гг. После отбора пациенток, в соответствии с критериями включения и исключения в исследовании остались 328 женщин и их новорожденные дети.
При сравнении исследуемых групп не было обнаружено статистически значимых различий в средних значениях возраста, включая пациенток старше 35 лет, индекса массы тела, а также частоты встречаемости анатомически узкого таза (табл. 1). Ниже представлены особенности течения беременности в исследуемых группах. Из данной таблицы следует, что частота соматических заболеваний и осложнений беременности, которые могли бы повлиять на выбор срока родов, была сопоставима между группами. Среди осложнений беременности преждевременное излитие околоплодных вод и длительный безводный промежуток (более 12 ч) статистически значимо чаще встречались при активной тактике в 390-6 недель беременности по сравнению с выжидательной тактикой в 400-6 недель (21/38 (55,3%) против 34/239 (14,2%)) и в 410-6 недель беременности (21/38 (55,3%) против 4/51 (7,8%)). После 41 недели беременности у женщин значимо чаще диагностировалось маловодие, а также увеличивалась частота хронической гипоксии плода, отражением которой являлось мекониальное окрашивание околоплодных вод.
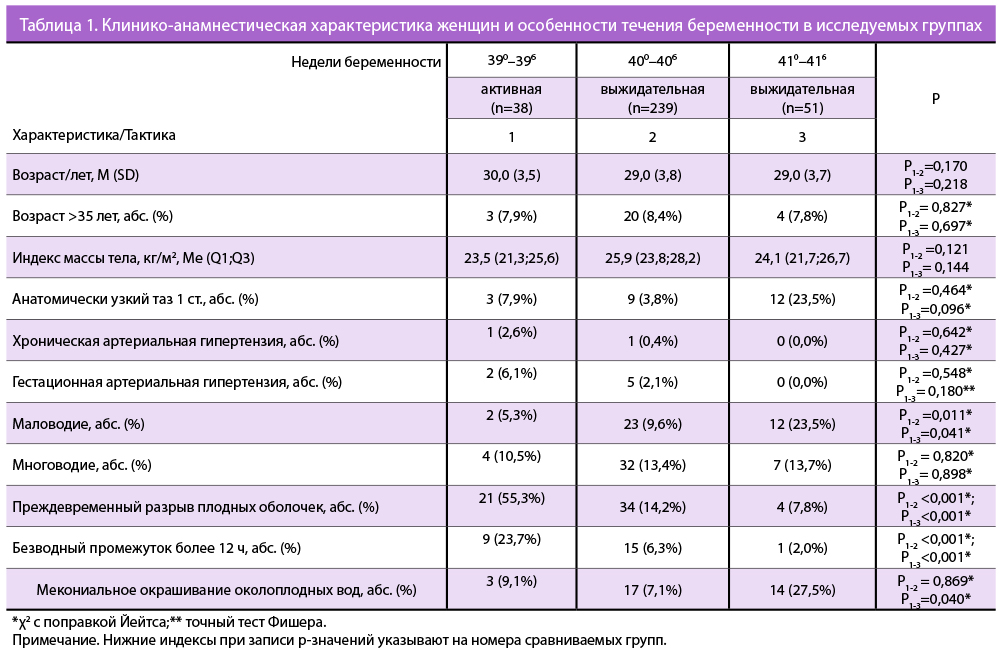
При активной и выжидательной тактике преиндукция родов проводилась у женщин при наличии неготовности мягких родовых путей к родам (табл. 2). Незрелая шейка матки диагностировалась в сроке 390-6 недель беременности у 30/38 (78,9%) пациенток 1-й группы, в 400-6 недель беременности — у 41/50 (82,0%) пациенток 2-й группы 1-й подгруппы, в 410-6 недель беременности — у 22/27 (81,5%) пациенток 2-й группы 2-й подгруппы; недостаточно зрелая шейка матки — у 8/38 (21,1%) пациенток в сроке 390-6 недель беременности, у 9/50 (18,0%) пациенток в сроке 400-6 недель беременности, у 5/27 (18,5%) пациенток в сроке 410-6 недель беременности. Между группами не было выявлено статистически значимых различий.
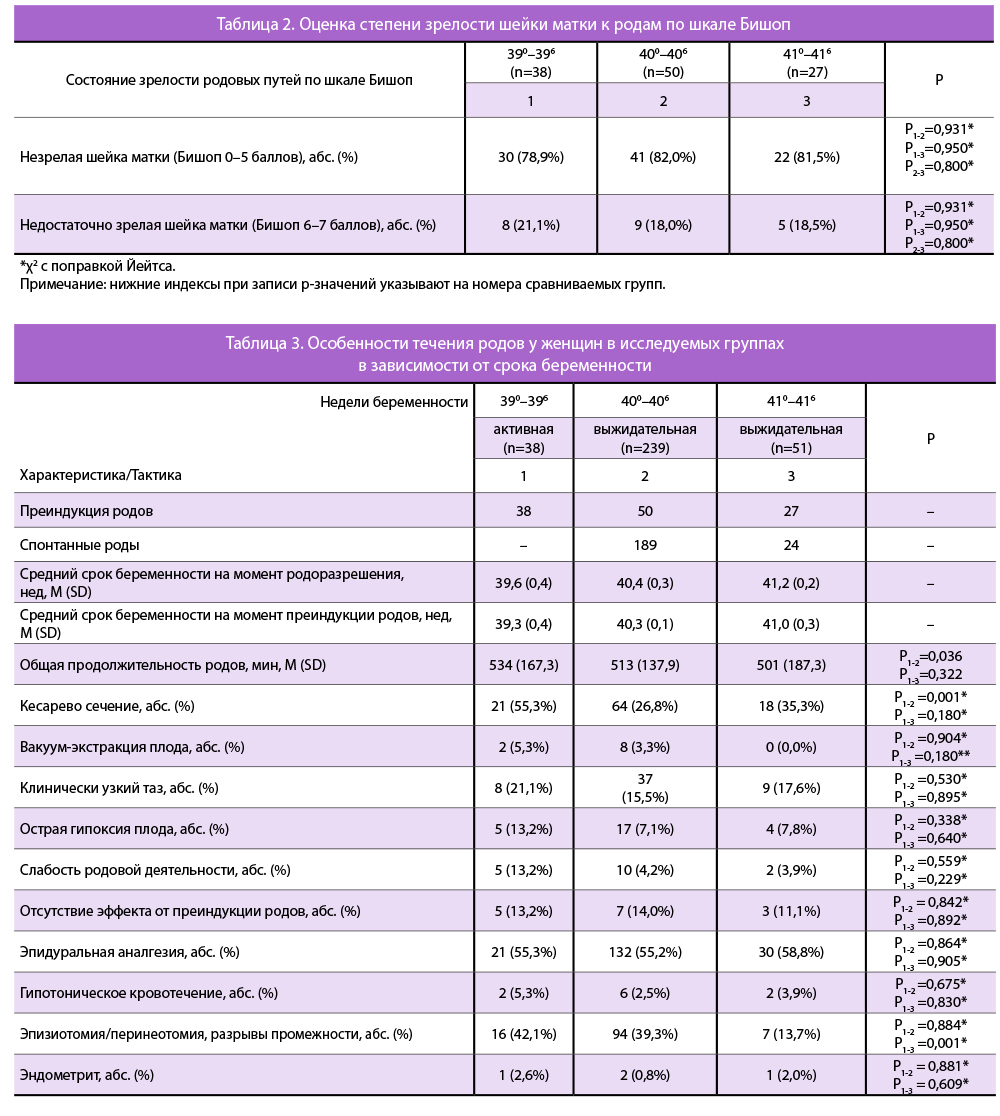
В группах, где проводилась преиндукция/индук- ция родов, регулярная родовая деятельность развилась в 390-6 недель у 33/38 (86,8%) пациенток, в 400-6 недель — у 43/50 (86,0%) пациенток и в 410-6 недель беременности — у 24/27 (88,9%) пациенток. Нами было отмечено, что временной интервал от начала преиндукции родов до рождения ребенка у женщин с незрелой шейкой матки составлял 2—3 суток (Me — 2 суток, Q1—Q3: 0,9—3,0), а при недостаточной зрелости шейки матки — 1—2 суток (Me — 1 сутки, Q1—Q3: 0,5—2,0).
В таблице 3 представлены особенности течения родов у женщин в исследуемых группах. Средний срок беременности на момент преиндукции родов у пациенток составил 39,3 (0,4) недели в 1-й группе, 40,3 (0,1) недели — во 2-й группе 1-й подгруппе, 41,0 (0,3) недели — во 2-й группе 2-й подгруппе.
Сравнительный анализ методов родоразрешения у первородящих пациенток показал значимое увеличение частоты кесарева сечения при активной тактике в 390-6 недель по сравнению с выжидательной тактикой в 400-6 недель беременности (21/38 (55,3%) против 64/239 (26,8%)). При этом частота осложнений в родах (клинически узкий таз, острая гипоксия плода, слабость родовой деятельности), послужившая показанием к кесареву сечению, статистически значимо не отличалась между группами. Тем не менее следует отметить, что наиболее частым осложнением в родах на всех сроках беременности являлся клинически узкий таз.
Частота оперативного влагалищного родоразрешения путем вакуум-экстракции плода была сопоставима между группами на всех исследуемых сроках беременности. Основными показаниями к вакуум-экстракции плода являлись слабость потуг и острая гипоксия плода.
Обращает на себя внимание значимое увеличение разрывов промежности и выполнения эпизио-/ перинеотомии при активной тактике в 390-6 недель беременности по сравнению с выжидательной тактикой в 410-6 недель беременности (16/38 (42,1%) против 7/51 (3,7%).
Частота встречаемости гипотонического кровотечения и послеродового эндометрита статистически значимо не различалась между группами.
В таблице 4 представлены особенности состояния новорожденных в исследуемых группах. Все дети родились живыми, показатели оценки состояния по шкале Апгар на 1-й и 5-й минутах, масса и длина тела новорожденных значимо не различались между группами. Медианы массы тела новорожденных в группах составляли 4180 г в 390-6 недель, 4110 г — в 400-6 недель и 4145 г — в 410-6 недель беременности без значимых отличий между группами. Отмечались единичные случаи рождения детей массой более 4500 г во всех исследуемых сроках.
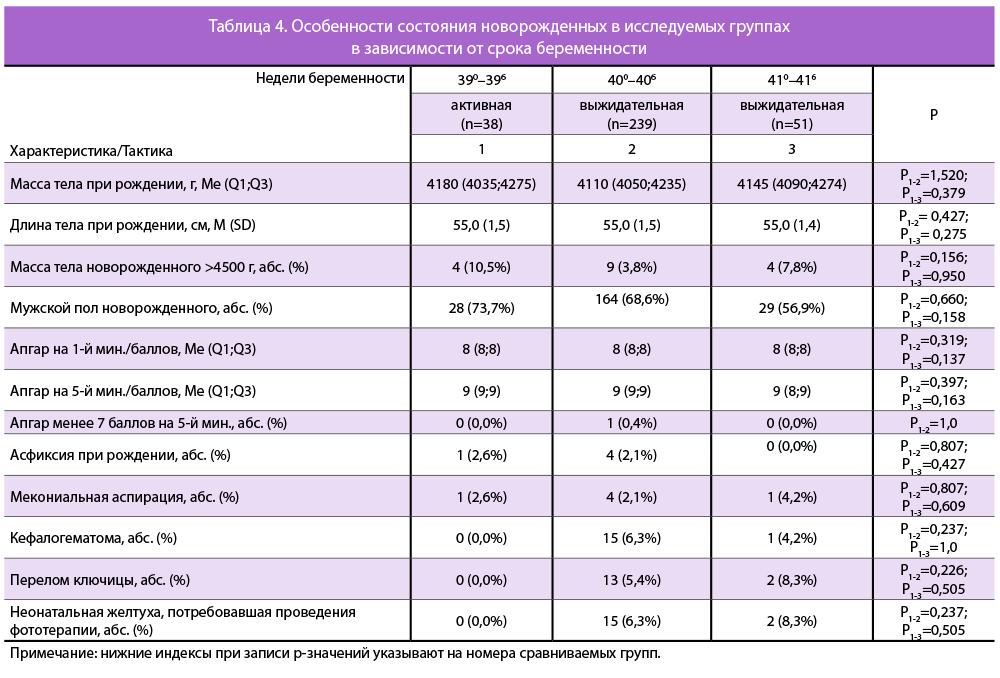
Частота переломов ключиц, кефалогематом, неонатальной желтухи, потребовавшей фототерапии, у новорожденных статистически значимо не различалась между группами на всех исследуемых сроках беременности.
Стоит отметить, что такие осложнения родов, как дистоция плечиков и паралич плечевого сплетения у новорожденных, не встречались в нашем исследовании.
Обсуждение
В настоящем исследовании мы сравнили материнские и неонатальные исходы при активной и выжидательной тактике у первородящих с фетальной макросомией, не имеющих нарушений углеводного обмена, в сроке 390-416 недель беременности. Были получены следующие результаты: 1) активная тактика в 390-6 недель беременности значимо увеличивает частоту кесарева сечения, преждевременного излития околоплодных вод и длительность безводного промежутка (более 12 ч), что требует назначения антибиотикопрофилактики; 2) выжидательная тактика после 400-6 недель беременности значимо снижает, а в сроки 410-6 недель беременности уменьшает частоту кесарева сечения, не способствуя увеличению частоты неблагоприятных материнских и перинатальных осложнений; 3) выжидательная тактика до 410-6 недель беременности увеличивает частоту хронической гипоксии плода, не влияя на здоровье новорожденных (низкую оценку по шкале Апгар, частоту мекониальной аспирации и асфиксии в родах).
Преиндукция родов (активная тактика) является вынужденной мерой для акушера-гинеколога, когда пролонгирование беременности и ожидание спонтанных родов представляют высокий риск как для матери, так и для плода. В соответствии с современными клиническими рекомендациями зарубежных авторов предполагаемая фетальная макросомия не является показанием к проведению преиндукции родов у женщин без диабета до 40-41-й недели беременности [1, 16-19]. Между тем предпринимаются попытки изучения исходов родов при более ранней преиндукции/индукции родов в доношенном сроке беременности у женщин с фетальной макросоми- ей. Стоит отметить, что результаты исследований имеют противоречивые данные относительно исходов родов и рекомендуемого срока начала преиндукции [8, 9, 13, 21-24]. По-видимому, одной из причин данных противоречий являются разные дизайн исследований и выборка пациенток. Так, в группу выжидательной тактики многие исследователи включают только тех пациенток, у которых спонтанно развилась регулярная родовая деятельность. Однако в понятие «выжидательная тактика» заложено ожидание спонтанного развития регулярной родовой деятельности до обозначенного срока беременности с последующим проведением преиндукции родов, если отсутствует желаемый результат или возникают другие медицинские показания. В связи с этим в группу выжидательной тактики нами были включены пациентки как со спонтанным развитием регулярной родовой деятельности, так и те, кому проводилась преиндукция родов при диагностике фетальной макросомии или в случае перенашивания беременности.
Выборка пациенток также может влиять на результаты исследований. В большинстве случаев авторы анализируют исходы и осложнения родов у женщин, родивших «крупновесных к сроку гестации» новорожденных. При этом масса тела детей при рождении не достигает 4000 г. Возникает вопрос о целесообразности проведения более ранней преиндукции родов, если плод не является крупным. Доказано, что риск материнских и перинатальных осложнений зависит от абсолютной массы плода при родоразрешении, в соответствии с которой разработана классификация фетальной макросо- мии [25]. Поэтому проведенный нами сравнительный анализ исходов родов при активной и выжидательной тактике был основан на изучении крупных (>4000 г), а не «крупновесных к сроку гестации» новорожденных (>90 перцентиля).
Таким образом, целью нашего исследования было сравнение особенностей течения родов у первородящих с фетальной макросомией (4000-4999 г) при активной тактике в 390-6 недель беременности и выжидательной тактике в 400-6 и 410-6 недели беременности. По полученным нами данным, частота кесарева сечения была значимо выше после преиндукции родов в сроке 390-6 недель беременности по сравнению с выжидательной тактикой в 400-6 недель беременности (p=0,002). Основными показаниями к экстренному кесареву сечению являлись: клинически узкий таз, острая гипоксия плода, слабость родовой деятельности и отсутствие эффекта от подготовки мягких родовых путей к родам, которые по частоте были сопоставимы между группами. Следует подчеркнуть, что при активной тактике в 390-6 недель беременности значимо чаще встречалось преждевременное излитие околоплодных вод и отмечался длительный безводный промежуток (более 12 ч), в связи с чем потребовалось проведение антибиотикопрофилактики (p<0,001).
В нашем исследовании не было выявлено взаимосвязи между преиндукцией родов и оперативными влагалищными родами путем вакуум-экстракции плода. Подобные результаты были получены Magro-Malosso E.R. et al. (2017) в крупном рандомизированном исследовании [22].
По мнению ряда авторов, одним из преимуществ преиндукции родов при фетальной макросомии является снижение неонатальной заболеваемости. Результаты рандомизированного исследования Boulvain M. et al. (2015) показали уменьшение родового травматизма (дистоции плечиков, перелома ключицы, травм плечевого сплетения и перинатальной смертности) у детей, рожденных от матерей после преиндукции/индукции родов (OR=0,34; 95% CI 0,16-0,71) [26]. В то же время другие исследователи не показали различий в частоте дистоции плечиков при использовании активной и выжидательной тактик [8, 9, 12, 21-23]. Подобные результаты были представлены в исследовании Cheng Y.W. et. al. (2012), в котором не было выявлено значимых различий в частоте встречаемости родового травматизма у детей, рожденных с массой тела более 4000 г [8]. Возможно, отсутствие таких грозных осложнений, как дистоция плечиков и паралич плечевого сплетения у новорожденных, можно объяснить исключением из исследования пациенток с нарушением углеводного обмена, поскольку крупные дети от матерей с диабетом и при его отсутствии имеют разные риски возникновения родового травматизма [27].
Таким образом, наши данные согласуются с данными ряда других исследователей, согласно которым, выжидательная тактика ведения родов со своевременной диагностикой интранатальных осложнений является оптимальной при фетальной макросомии [28], а преиндукция родов у женщин с тенденцией к перенашиванию беременности не способствует увеличению частоты кесарева сечения и неблагоприятным перинатальным исходам [29].
Заключение
Выжидательная тактика у первородящих без нарушений углеводного обмена с фетальной макросо- мией до 40 недель беременности позволяет снизить частоту кесарева сечения, не способствуя увеличению частоты неблагоприятных материнских (травмы промежности, гипотоническое кровотечение, эндометрит) и перинатальных (перелом ключицы, кефалогематома, неонатальная желтуха) исходов. Оптимальным сроком беременности, при котором рекомендуется приступить к преиндукции родов у первородящих с фетальной макросомией, следует считать срок 400-6 недель беременности с учетом зрелости мягких родовых путей.



