Введение
Серозные пограничные опухоли яичников занимают особое место в онкогинекологии, благодаря мало агрессивному течению заболевания и благоприятному прогнозу, в том числе для реализации репродуктивных планов. Они составляют примерно 10% от всех эпителиальных новообразований яичников, развиваются из эпителиальных клеток, расположенных на поверхности яичников или в маточной трубе. В 2/3 случаев в клетках этих опухолей находят мутации генов BRAF и KRAS, за счет которых происходит туморогенез. У 40% пациенток заболевание протекает бессимптомно либо проявляется бесплодием. Значимым прогностическим фактором в течении заболевания, так же как при раке яичников, является распространенность опухолевого процесса, на практике отраженная стадией заболевания по двум классификациям TNM (T – органы, пораженные опухолью, N – поражение лимфоузлов, M – отдаленные метастазы для данного заболевания) и FIGO (стадия имеет прогностическое значение для общей и безрецидивной выживаемости больных). Даже при распространенном процессе возможно консервативное хирургическое лечение пограничных опухолей, цель которого – сохранение репродуктивного потенциала женщины. Как правило, после нескольких, даже максимально щадящих хирургических вмешательств на яичниках возникает снижение овариального резерва, т.е. уменьшение фолликулов в яичниках, которые могут превратиться в овуляторные, со зрелой яйцеклеткой, подходящей для оплодотворения. Поэтому в большинстве случаев такие больные проходят консультацию репродуктолога для подбора оптимальной программы ЭКО, и чем моложе возраст, тем выше эффективность программы при равных онкологических ситуациях. Пациенткам, завершившим репродуктивные планы, проводится радикальное хирургическое лечение, включающее аспирацию асцитической жидкости, или смывы со всей поверхности брюшины, ревизию органов малого таза, брюшной полости, экстирпацию матки с придатками, резекцию большого сальника, биопсию всех подозрительных участков брюшины и/или явных имплантов опухоли. Лечение химиопрепаратами признано неэффективным. Серьезной проблемой в диагностике этих опухолей является правильная интерпретация гистологических образцов, поскольку их сложно дифференцировать с серозными высокодифференцированными (низко злокачественными) карциномами яичников.
Клинический случай
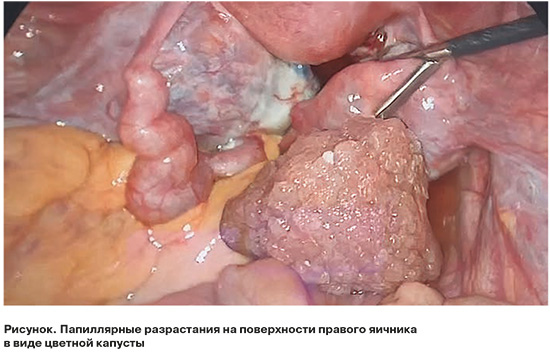
Пациентке с неотягощенным онкологическим анамнезом впервые была проведена лапароскопия, резекция обоих яичников, фимбриального отдела маточной трубы, удаление параовариального образования в возрасте 17 лет в региональном отделении гинекологии, через 2 мес. – повторная лапароскопия, резекция правого яичника, большого сальника. Гистологические препараты были консультированы в НМИЦ онкологии им. Н.Н. Блохина, верифицирована серозная пограничная опухоль (обоих) яичников III A стадии. В течение 2 лет ремиссия заболевания. При контрольной МРТ малого таза с контрастированием через 2 года 4 мес. был выявлен рецидив: яичники в виде множественных кист с разным содержимым, с наличием солидного компонента. Больная была направлена в НМИЦ АГП им. акад. В.И. Кулакова, где после комплексного обследования, включающего ПЭТ КТ (без патологии), провели третье хирургическое лечение: лапароскопию, резекцию яичников (в пластиковых контейнерах), мультифокальную биопсию брюшины, ГС, РДВ. Интраоперационно гистероскопия без особенностей, яичники увеличены в размерах до 3×3×2 см (правый) и 9×7×7 см (левый) за счет опухолевых образований в виде цветной капусты по поверхности и многокамерного кистозного образования (справа), произведена резекция яичников в пределах здоровых тканей, биопсия брюшины купола диафрагмы, боковых каналов брюшной полости, малого таза (рис.). При гистологическом исследовании был подтвержден рецидив серозной пограничной опухоли обоих яичников, брюшины малого таза без проникновения в подлежащие ткани. Пациентка оставалась под наблюдением, и через 6 мес. по МРТ малого таза с контрастированием установлено образование правого яичника с папиллярными разрастаниями. По КТ брюшной полости, органов грудной клетки с контрастированием изменений не выявлялось. Согласно решению онкологического консилиума, была проведена четвертая лапароскопия, резекция правого яичника (в пластиковом контейнере). Интраоперационно висцеральная и париетальная брюшина, органы брюшной полости и малого таза без патологии, исключая правый яичник, увеличенный в размерах до 5,0×5,0 см, за счет кист, без поверхностных образований. По периферии кист здоровая ткань яичника. Левый яичник 0,5×0,4 см, яичниковая ткань практически отсутствовала. Маточные трубы не изменены. По результатам гистологического исследования было подтверждено прогрессирование серозной пограничной опухоли правого яичника без проникновения в подлежащие ткани. Это имеет важное значение, так как в процессе развития есть риск прогрессирования туморогенеза этой опухоли до серозной высокодифференцированной (низко злокачественной) карциномы яичников, имеющей худший прогноз, и определение инвазивных имплантов при гистологическом исследовании на любом этапе меняет диагноз и тактику лечения. Пациентка продолжила наблюдение у онкогинеколога по месту жительства. За все время болезни была дважды консультирована репродуктологом, с рекомендациями применения программ ВРТ, однако через 1 год и 10 мес. (4 года и 7 мес. после первичного лечения) сообщила о рождении здоровой девочки после самопроизвольно наступившей беременности. Интересно отметить, что повышение специфичного для серозного эпителиального рака яичников онкомаркера (СА-125) не было зафиксировано при первичном лечении, что подчеркивает роль МРТ в своевременной диагностике первичных опухолей малого таза, однако при контрольных исследованиях СА-125 в динамике был отмечен рост до 127 МЕд/мл (максимально), указывавший на возможный рецидив. После завершения репродуктивных планов пациентке будет рекомендовано радикальное хирургическое лечение.
Заключение
Представленный случай – иллюстрация возможностей консервативного хирургического лечения пограничной серозной опухоли яичников с комплексным мультидисциплинарным подходом, привлечением специалистов, имеющих специальную подготовку в области онкологии и акушерства-гинекологии, лучевой диагностики, патоморфологов экспертного уровня.



