Несмотря на рекомендации ВОЗ по оптимальной частоте кесарева сечения, во многих странах Европы она достигает 25–30%, а в странах Азии и Латинской Америки превышает 60–70% [1]. В 2020 г. в Российской Федерации этот показатель составил 30,3%, в Москве – 26,4% [2].
К отсроченным негативным последствиям перенесенного кесарева сечения относятся: формирование «ниши», требующей хирургической коррекции; врастание предлежащей плаценты в рубец; необходимость повторного кесарева сечения; несостоятельность рубца и как ее крайнее проявление – расползание рубца или «аневризма» матки при последующих беременностях. В 2020 г. в Клиническом госпитале MD Group 14,5% кесаревых сечений было выполнено по поводу несостоятельного рубца на матке.
При наличии у беременной рубца на матке после кесарева сечения следует четко разграничивать полный разрыв матки, неполный разрыв матки, расползание рубца. Полный разрыв матки имеет яркую специфическую клиническую картину. Основным отличием расползания рубца от неполного разрыва матки является морфологическая характеристика маточной стенки. При расползании рубца стенка матки хотя и крайне истончена и представлена пленчатой соединительнотканной структурой, нередко лишенной мышечных волокон, сохраняет свою целостность. При неполном разрыве матки целостность стенки матки нарушена, интактна только брюшина. Неполный разрыв матки практически всегда сопровождается жалобами пациентки (тошнота, рвота, боли в эпигастрии, в области рубца, в животе, кровяные выделения) и определенными клиническими симптомами (повышенный тонус матки, гипоксия плода, болезненность при пальпации области рубца, в родах – аномалии родовой деятельности).
При беременности расползание рубца представляет собой выбухание, как правило, передней стенки матки в нижнем сегменте за счет истончения рубцовой ткани до ≤1–1,2 мм, диагностируемого при ультразвуковом исследовании (УЗИ) [3]. Термины «расползание рубца» и «аневризма матки» в России часто заменяются понятием «несостоятельный рубец», ультразвуковыми диагностическими характеристиками которого раньше считалась толщина нижнего сегмента матки <2,5 мм, наличие в структуре множественных эхопозитивных включений и бедная васкуляризация [4]. Согласно последним Клиническим рекомендациям (2021), неравномерное критическое истончение зоны рубца на матке с признаками деформации может свидетельствовать о его несостоятельности [5]. «Критическое истончение» представляет собой оценочное суждение, что затрудняет использование этого критерия на практике.
У акушера-гинеколога может возникнуть вопрос о тактике ведения беременных, если данные эхографии свидетельствуют об истончении области рубца ≤1–1,2 мм, а срок гестации составляет <35–37 недель.
Цель исследования – изучить исходы беременности у пациенток с расползанием рубца на матке (при толщине нижнего сегмента ≤1–1,2 мм) и проанализировать данные патоморфологического исследования иссеченного рубца.
Материалы и методы
Ретроспективное исследование проведено на базе Клинического госпиталя MD Group г. Москвы, Клинического госпиталя «Лапино». Исследование было одобрено Этическим комитетом ФГБОУ ВО «РНИМУ им Н.И. Пирогова».
Проанализированы 80 историй родов пациенток, родоразрешенных путем кесарева сечения в 2018–2021 гг. Критериями включения явились: рубец на матке после кесарева сечения в нижнем маточном сегменте в анамнезе; толщина стенки матки в области рубца за 12–24 ч до операции по данным УЗИ ≤1–1,2 мм; во время кесарева сечения выполнялась метропластика с последующим гистологическим исследованием иссеченного рубца. Критерии исключения: рубец на матке после корпорального кесарева сечения; врастание предлежащей плаценты; полный и неполный разрыв матки по рубцу после кесарева сечения. По историям родов оценивались: акушерский анамнез, сроки выявления аневризмы матки, показания к настоящему кесареву сечению, масса детей. Гистологическое исследование проводилось после окраски гематоксилином-эозином и по Ван-Гизону. Рубец оценивался при трансабдоминальной и трансвагинальной эхографии GE Voluson S8, Voluson E6, Voluson E10.
Статистический анализ
Статистический анализ выполнялся с помощью пакетов прикладной программы Jamovi 1.8.4. Нормальность распределения значений проверяли с помощью W-теста Шапиро–Уилка, теста Колмогорова–Смирнова. Для описания количественных данных, имеющих нормальное распределение, использованы среднее арифметическое (М), стандартное отклонение (SD). Распределение признаков, отличающееся от нормального, представлено в виде медианы (Ме) и интерквартильного интервала Ме (Q1;Q3). Качественные показатели представлены в виде абсолютных, количественных и относительных величин (абс./общее количество (относит. %)).
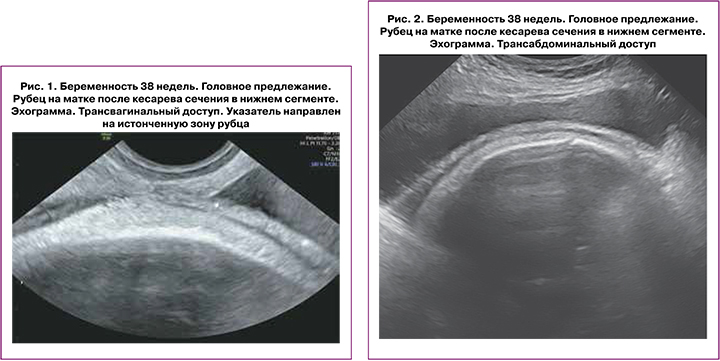
Результаты
Средний возраст пациенток составил 35,1 (4,2) года. Рубец на матке после 1 операции кесарева сечения был у 54/80 (67,5%) пациенток, после 2 операций – у 23/80 (28,7%), после 3 операций – у 3/80 (3,8%). Выскабливания матки в анамнезе были у 41/80 (51,3%). Эхографическиие характеристики рубца, которые имели место и не отличались друг от друга у всех пациенток: стенка матки в области нижнего маточного сегмента при трансабдоминальном и трансвагинальном сканировании представляла собой гипоэхогенную полоску с четкими ровными контурами, толщиной ≤ 1–1,2 мм, не содержащую включений и кровеносных сосудов (рис. 1, 2). В плановом порядке, учитывая данные эхографии, родоразрешены 60/80 (75%), в экстренном – 20/80 (25%) беременных. Показаниями к экстренному родоразрешению стали: развитие регулярной родовой деятельности – у 14/20 (70%), прелиминарные боли – у 6/20 (30%). Срок гестации на момент родов составил 38 (38;39) недель, срок выявления аневризмы матки – 37(37;38) недель. У 16/80 (20%) беременных аневризма выявлена до 37 недель беременности, в среднем – в 33,5 (4,4) недели. Минимальный срок, при котором была диагностирована аневризма матки, – 21 неделя. 79/80 (98,8%) родов были одноплодными, 1/80 (1,2%) двойня. При одноплодных родах родились 10/79 (12,7%) крупных детей, максимальнымой массой тела 4460 г. При гистологическом исследовании выявлялись истончение рубцовой ткани до 1 мм, замещение миометрия соединительной тканью ≥50% у 63/80 (78,8%) пациенток. Замещение миометрия соединительной тканью ≥50% наблюдалось у 42/54 (77,8%) пациенток, имевших рубец на матке после 1 операции кесарева сечения, у 19/23 (82,6%) – после 2 операций, у 2/3 (66,7%) – после 3 операций кесарева сечения в анамнезе. Расслаивающие кровоизлияния в толще рубца обнаружены у 33/80 (41,3%) женщин.
Обсуждение
Расползание рубца, выявляемое в конце II–начале III триместра (после 30–33 недель), является находкой при плановом УЗИ, не сопровождается клиническими проявлениями и жалобами беременной. Показанием к кесареву сечению является резкое истончение области предполагаемого рубца в нижнем маточном сегменте до 1–1,2 мм у пациенток после 1 операции кесарева сечения в анамнезе. Несмотря на описываемые в литературе наблюдения самопроизвольных родов после 2 и даже 3 абдоминальных родов в анамнезе, клинические рекомендации регламентируют проведение кесарева сечения у данной группы женщин.
Большинство пациенток в нашем исследовании – 75% – были родоразрешены в плановом порядке при доношенной беременности. Родоразрешение в экстренном порядке, связанное с развитием регулярной родовой деятельности или возникновением прелиминарных болей, не сопровождалось ухудшением состояния плода или техническим осложнением проведения самого кесарева сечения, обязательным элементом которого была метропластика.
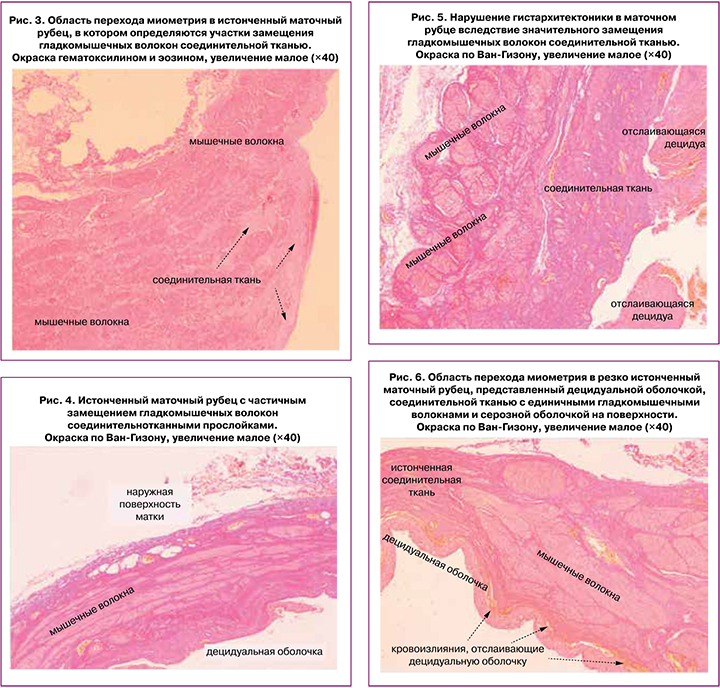
Гистологическое исследование иссеченного рубца позволило сформулировать основные патоморфологические характеристики расползания рубца на матке: 1) его резкое истончение; 2) замещение мышечной ткани соединительной, вплоть до полного исчезновения мышечной ткани; 3) появление кровоизлияний в толще рубца.
Нередко можно зафиксировать зону перехода от рубца нормальной толщины и структуры к зоне резкого истончения с преобладанием в ней соединительной ткани (рис. 3). В истонченном рубце мышечные волокна могут сохраняться в виде отдельных разрозненных волокон (рис. 4, 5), а могут полностью исчезать (рис. 6).
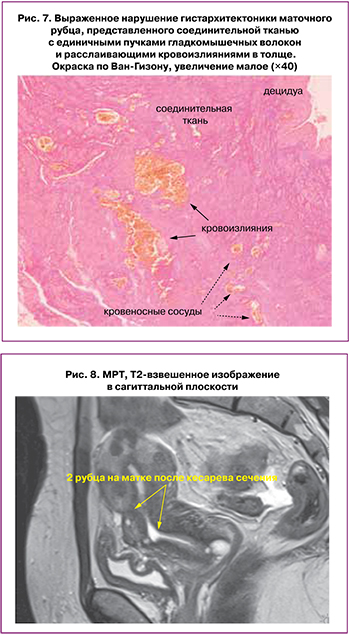
В доступной нам литературе не удалось найти сведений об обнаружении расслаивающих кровоизлияний при расползании рубца, несмотря на то, что мы обнаружили их (рис. 7) в толще рубца у 41,3% пациенток. В отличие от кровеносных сосудов, кровоизлияния – неправильной формы, не имеют четко очерченных границ, в них отсутствует эндоваскулярная эндотелиальная выстилка (рис 7). На наш взгляд, расслаивающие кровоизлияния следует расценивать как крайнюю степень растяжения расползающегося рубца.
 А.А. Малышева и соавт. (2021), проведя морфологическое исследование истонченных рубцов, иссеченных при кесаревом сечении, описали гранулематозное воспаление с инородными включениями, трактуемыми как остатки шовного материала, у 87,8% пациенток, а также нарушение архитектоники миометриального слоя у 94% пациенток. Авторы определяли в качестве истонченного рубца таковой, который имеет в III триместре беременности при УЗИ толщину <3 мм, сочетающуюся с нишей [6]. Полученные нами данные отличаются от приведенных А.А. Малышевой и соавт., возможно, ввиду принятого нами ультразвукового критерия включения.
А.А. Малышева и соавт. (2021), проведя морфологическое исследование истонченных рубцов, иссеченных при кесаревом сечении, описали гранулематозное воспаление с инородными включениями, трактуемыми как остатки шовного материала, у 87,8% пациенток, а также нарушение архитектоники миометриального слоя у 94% пациенток. Авторы определяли в качестве истонченного рубца таковой, который имеет в III триместре беременности при УЗИ толщину <3 мм, сочетающуюся с нишей [6]. Полученные нами данные отличаются от приведенных А.А. Малышевой и соавт., возможно, ввиду принятого нами ультразвукового критерия включения.
E. Gyokova et al. (2019) обратили внимание, что у пациенток с толщиной миометрия <2,5 мм при УЗИ и анемией гистологическим признаком несостоятельного рубца была низкая клеточная пролиферация. К разновидностям патологического заживления предсуществующего рубца исследователи отнесли миометриальную гиперплазию и гипертрофию, аденомиоз, фиброз, дезорганизацию миофибрилл, элементы воспаления. Эхографическая толщина миометрия варьировала от 1,73 до 3,79 мм [7].
O. Bӑlӑlӑu et al. (2019) описали интраоперационно обнаруженное расхождение рубца у 34% пациенток, но авторы не соотнесли его с данными УЗИ в III триместре, хотя и приводили иллюстрации эхографической толщины рубца 1,1 мм. При гистологическом исследовании были выявлены: аденомиоз, воспалительная инфильтрация, разрастание грануляционной ткани, неоваскулогенез [8].
Выявление расползания рубца при эхографии у асимптомных беременных не должно влиять на тактику ведения пациенток и сопровождаться необоснованным поспешным родоразрешением [9].
Заключение
Кесарево сечение может проводиться при доношенной беременности в плановом порядке с обязательной визуализацией зоны расползания рубца: рассечение пузырно-маточной складки, диссекция ее и смещение задней стенки мочевого пузыря каудально. После обнажения зоны расползания, рассечения матки в этой области и извлечения плода следует иссечь истонченный рубец и затем сопоставить края раны на матке, т.е. выполнить метропластику. Метропластика обязательна по ряду причин. Во-первых, она является профилактикой гипотонического кровотечения в раннем послеоперационном периоде. Расползающийся рубец – это несостоятельный перерастянутый нижний маточный сегмент, лишенный/ или почти лишенный мышечных волокон и не способный к адекватному сокращению после рождения плода. Во-вторых, проведение гистеротомии на разных уровнях передней стенки приводит к эффекту «нашинкованной» матки (рис. 8), создавая вероятность потенциальных осложнений при последующих беременностях.
Более длительное (более 38–39 недель) пролонгирование беременности нецелесообразно, так как оно сопряжено с потенциальным увеличением массы плода, появлением кровоизлияний в толще истонченного соединительнотканного рубца, которое нами расценивается как крайняя степень его растяжения.



