Успехи в ведении данной категории пациентов за последние 25 лет позволили значительно улучшить исходы при ВДГ, тем не менее выживаемость за последнее десятилетие остается относительно стабильной и не превышает 60–70%. Одной из основных причин высокой неонатальной смертности является гипоплазия легких и ассоциированная форма тяжелой легочной гипертензии. Степень этих проявлений связана с размером дефекта диафрагмы и степенью смещения органов брюшной полости. Своевременное определение групп высокого риска имеет основополагающее значение в планировании возможных исходов беременности, решении о проведении дополнительных методов интенсивной терапии в родильном зале и на этапе предоперационной подготовки.
Несмотря на относительно высокую частоту встречаемости (1:2500–3000) единого подхода к прогнозированию исходов данного заболевания не существует. Отсутствие стандартизованного подхода увеличивает количество необоснованных направлений на прерывание или пролонгирование беременности, затрудняет своевременное определение тактики ее ведения и прогнозирование осложнений постнатального периода.
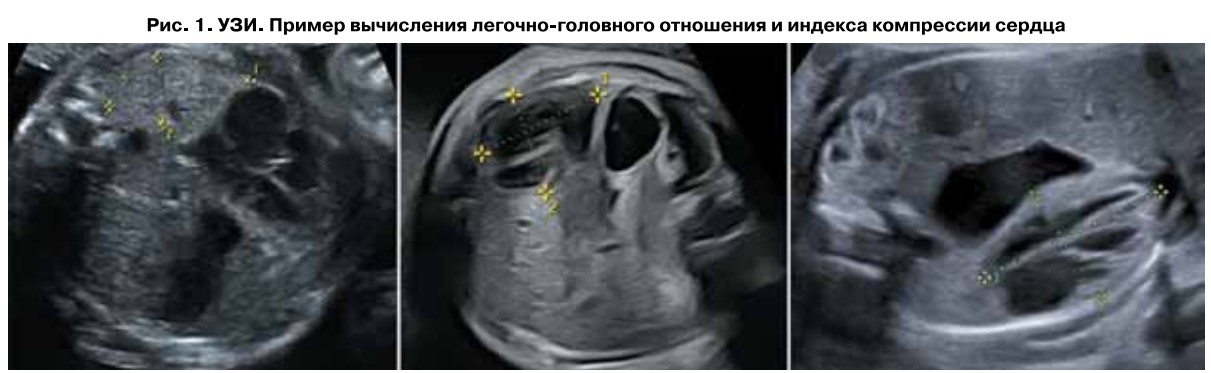
В большинстве случаев диагноз ВДГ устанавливается антенатально по данным УЗИ, что диктует необходимость своевременной оценки вероятных исходов заболевания. Стратификация тяжести основана преимущественно на вычислении размера легких как одного из основных показателей легочной гипоплазии. По данным некоторых авторов, диагностика ВДГ по данным эхографии на уровне женских консультаций не превышает 28,6%, на экспертном уровне – 86,9%. Наиболее популярным критерием оценки постнатального прогноза является определение легочно-головного отношения (наблюдаемого к ожидаемому) – отношения площади условно «здорового» легкого к окружности головы плода. Площадь под кривой для данного показателя составляет 76% с чувствительностью 46%1. Другим методом является определение индекса компрессии сердца (ИКС), который вычисляется как отношение переднезаднего на поперечный размер сердца. У здоровых плодов этот показатель варьирует в пределах 1,0–1,2, среди плодов с ВДГ – 1,1–1,9. ИКС<1,5 в 75% случаев соответствует состоянию легкой и средней степени тяжести, ИКС≥1,5 – тяжелой и крайне тяжелой степени в 91% случаев2 (рис. 1).
Магнитно-резонансная томография (МРТ) является одним из современных методов лучевой диагностики, обеспечивающих высокий естественный контраст мягких тканей, визуализацию всех анатомических особенностей и отсутствие ионизирующего излучения. МРТ органов грудной клетки плода широко используется в качестве дополнительного метода обследования при врожденных пороках развития данной области. Использование тонких срезов и высокого пространственного разрешения позволяет четко выявить не только границы со смещенными органами и их взаимную топографию, но и наличие сочетанных пороков развития.
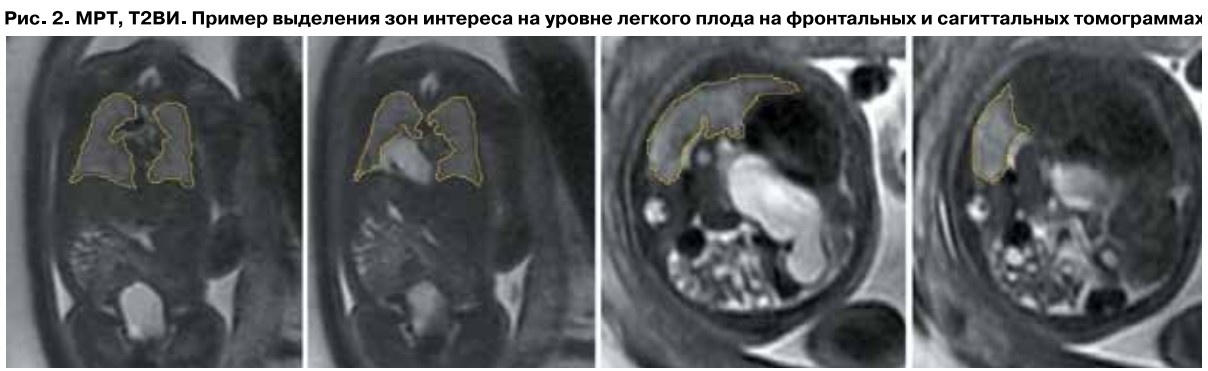
Наиболее востребованными методиками прогнозирования исходов ВДГ по данным МРТ являются определение наблюдаемого к ожидаемому объему легких (o/e TLV, observed-to-expected total lung volume) и оценка степени смещения печени (LH, liver herniation). Наблюдаемый объем легких определяется как сумма объемов правого и левого легких путем выделения зон интереса и суммирования выделенных областей (рис. 2). Ожидаемый объем легких вычисляется по формуле 0,000865×(GA)3,254 (GA – срок беременности, нед.)3. Таким образом, показатель o/e TLV отражает процентное соотношение объема легких от должного соответственно сроку гестации. При o/e TLV<25% частота смертности достигает 91,7%.
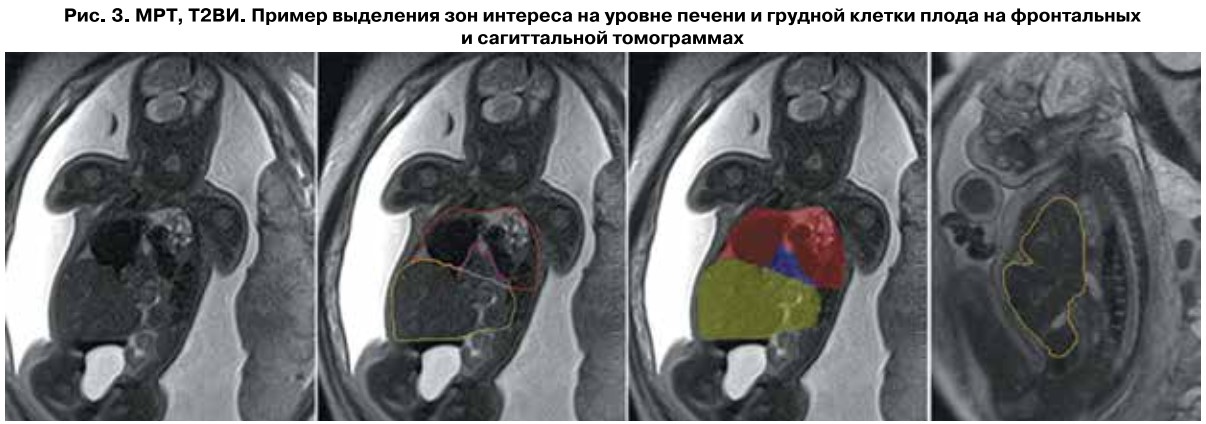
Степень смещения печени определяется как отношение объема смещенного фрагмента печени к общему объему печени (рис. 3). Площадь под кривой для данного подхода составляет 0,767 с оптимальным пороговым значением 19%. Показателями чувствительности, специфичности и точности – 0,92, 0,5 и 0,73. Частота смертности при степени смещения печени менее 19% (31,1%) сопоставима с таковой у плодов без печени в составе смещенных органов (26,5%), что подчеркивает важность определения не только положения печени, но и количественной оценки степени ее смещения.
Пренатальная диагностика ВДГ в подавляющем большинстве случаев не вызывает сложностей. Несмотря на достаточно высокую прогностическую точность и доступность выполнения УЗ-методик, нужно отметить, что при эхографии присутствуют зоны затрудненной визуализации, метод считается оператор-зависимым, имеет ограничения в визуализации дефектов и поэтому не всегда может быть использован как единственный тест предикции постнатальных исходов. В связи с этим МРТ может быть рекомендована всем беременным с ВДГ для более точного определения прогноза заболевания. При установленном по данным эхографии диагнозе ВДГ плода в рамках перинатального консилиума в список антенатальных индексов должны быть включены следующие показатели: отношение наблюдаемого к ожидаемому объему легких, индекс компрессии сердца и (при наличии) степень смещения печени.



