Гестационный сахарный диабет (ГСД) является наиболее частым нарушением обмена веществ у беременных женщин. Распространенность ГСД во всем мире неуклонно растет и в общей популяции разных стран варьирует от 1 до 14%, составляя в среднем 7% [1, 2]. Каждый седьмой ребенок рождается от матери с какой-либо формой гипергликемии при беременности; при этом 84% случаев впервые выявленного диабета при беременности связаны именно с ГСД [3].
ГСД представляет собой серьезную медико-социальную проблему в связи с увеличением частоты осложнений и нежелательных исходов беременности, частота которых зависит от срока выявления данного заболевания [4–6]. Кроме того, у женщин, перенесших ГСД, риск развития сахарного диабета 2-го типа в последующие 10–20 лет возрастает в 3–6 раз [7].
Рост частоты ГСД и связанных с ним осложнений приводит к необходимости выявления факторов риска, приводящих к развитию данного заболевания [8]. Хорошо изученными среди них являются: возраст матери, семейный анамнез сахарного диабета, наличие крупного плода в анамнезе, этническая принадлежность, избыточный вес или ожирение, курение сигарет, генетические факторы, вредное воздействие окружающей среды [9, 10].
В дополнение к этим факторам риска накопленные данные эпидемиологических исследований показывают, что факторы питания и образа жизни, психосоциальное состояние как до, так и во время беременности связаны с риском развития ГСД [9, 11].
В исследованиях на протяжении многих лет обнаружено, что ряд факторов питания до беременности в значительной степени связан с риском развития ГСД. Среди них потенциально вредные факторы включают подслащенные сахаром напитки, потребление гемового железа, жареной пищи, животных жиров и животных белков, диету с низким содержанием углеводов, а также высокое потребление красного мяса и мясных полуфабрикатов, продуктов из рафинированного зерна, сладостей, картофеля фри и пиццы [9, 12]. Выявлено, что такие диеты, как средиземноморскаяа (Mediterranean Diet, MedDiet), диетические подходы к остановке гипертонии (Dietary Approaches to Stop Hypertension, DASH) и диета с альтернативным индексом здорового питания (Alternate Healthy Eating Index diet, AHEI), были связаны со снижением относительного риска ГСД на 15–38% [12].
Исследование физической активности с помощью Международного опросника по физической активности (International physical activity questionnaire (IPAQ-Greek version)) показало, что отсутствие физической активности до и во время ранней беременности связано с повышенным риском развития ГСД на поздних сроках беременности [13]. Физическая активность до беременности или на ранних сроках беременности ассоциировалась со снижением вероятности ГСД на 30 и 21% соответственно. При этом любая физическая активность более 90 минут в неделю до беременности была связана со снижением вероятности ГСД на 46% [13].
В связи с этим своевременное и адекватное выявление, коррекция модифицируемых факторов риска материнской гипергликемии, нарушений пищевого поведения и психоэмоционального состояния позволят повысить качество жизни женщин и детей [14–21].
Цель исследования: оценить анамнестические данные, качество жизни, психоэмоциональное состояние, пищевое поведение у женщин с ранним и поздним ГСД, а также изучить влияние раннего и позднего ГСД на акушерские и перинатальные исходы.
Материалы и методы
Проведено проспективное исследование, одобренное локальным этическим комитетом ФГБУ «ИвНИИ МиД им. В.Н. Городкова» Минздрава России (протокол № 3 от 20.11.2020 г.). В исследование были включены беременные с ГСД, диагностированным согласно Российскому национальному консенсусу «Гестационный сахарный диабет: диагностика, лечение и послеродовое наблюдение» (№ 15-4/10/2-9478, 2013). Все женщины дали добровольное согласие на участие в исследовании и на обследование их новорожденных. Критерии исключения: сахарный диабет 1-го и 2-го типов, выявленный до и во время беременности, многоплодная беременность. Клиническое обследование пациенток проведено на базе женских консультаций г. Иваново. В исследование были включены 144 беременные женщины, которые в зависимости от срока беременности на момент выявления ГСД были разделены на 2 группы. В 1-ю группу включены 86 беременных с ГСД, диагностированным в сроке до 24 недель беременности (ранний ГСД). Во 2-ю группу включены 68 беременных с ГСД, диагностированным в сроке 24 недели беременности и позже (поздний ГСД).
Для оценки качества жизни использовали анкету SF-36 (The Short Form-36), для оценки психоэмоционального состояния женщин был применен опросник САН (самочувствие, активность, настроение), оценка тревоги и депрессии оценивалась по шкале HADS (Hospital Anxiety and Depression Scale), для изучения пищевого поведения использовали опросник DEBQ (Dutch Eating Behavior Questionnaire). Проводилась оценка профессиональных факторов, наследственности, акушерско-гинекологического, соматического и инфекционного анамнеза, течения настоящей беременности и перинатальных исходов путем сбора анамнеза, изучения амбулаторных карт, историй родов.
Статистический анализ
Проверка нормальности распределения проводилась с помощью критерия Шапиро–Уилка и равенства дисперсий, определенного с помощью критерия Левина. Количественное описание величин с нормальным распределением выполнялось с помощью подсчета среднего арифметического (М) и стандартного отклонения (SD). Статистическая значимость различий определялась с помощью параметрического t-критерия Стьюдента. Для показателей, характеризующих качественные признаки, указывали абсолютное число и относительную величину в процентах. Для оценки значимости распределения качественного признака между группами применяли критерий χ2 Пирсона. Проводили расчет относительного риска (ОР) с доверительным интервалом 95% (95% ДИ). Критический уровень значимости (р) при проверке гипотез принимали равным 0,05. Для статистической обработки использовали программы Statistica for Windows 10.0, MedCalc.
Результаты
Согласно анкете оценки качества жизни SF-36 было отмечено, что женщины с ранним выявлением ГСД имели более низкие показатели жизненной активности (55,9 (20,1) и 64,9 (17,2) балла; р=0,04), социального функционирования (71,2 (21,7) и 83,2 (20,5) балла; р=0,02), психического (63,3 (21,3) и 76 (16,1) балла; р = 0,01) и психологического (44,1 (12,2) и 51,1 (8,6) балла; р=0,01) здоровья.
Опросник САН показал, что беременные женщины с ГСД, выявленным до 24 недель, по состоянию самочувствия (5,1 (1,0) и 5,9 (0,96) балла; р<0,001) и настроения (5,5 (0,91) и 6,1 (0,99) балла; р=0,01) также имели менее удовлетворительные результаты, чем женщины с поздним ГСД.
По шкале HADS статистически значимым показателем оказалась субклиническая тревога (2,6 (4,0) и 0,76 (2,4) балла; р=0,02), преобладающая у беременных с ранним ГСД. По показателям депрессии у беременных с ранним ГСД также преобладала субклиническая депрессия (0,93 (2,7) и 0 (0) балла; р=0,04).
Опросник DEBQ не выявил статистически значимых различий пищевого поведения у женщин исследуемых групп.
Женщины с ранним выявлением ГСД характеризовались частым нервно-психическим напряжением (ОР 3,36; 95% ДИ 1,67–6,78; р<0,001), наличием самопроизвольных выкидышей по материнской линии (ОР 9,49; 95% ДИ 1,26–71,18; р=0,03), артериальной гипертензией при предшествующей беременности (ОР 5,14; 95% ДИ 1,20–22,01; р=0,03), привычным невынашиванием беременности в анамнезе (ОР 8,69; 95% ДИ 1,15–65,72; р=0,04).
Пациентки с поздним выявлением ГСД характеризовались более частым наличием сахарного диабета 1-го типа у родственников 1-й линии родства (ОР 0,05; 95% ДИ 0,003–0,79; р=0,03), отягощением наследственности по сахарному диабету 1-го типа родственников 2-й линии родства (ОР 0,13; 95% ДИ 0,03–0,56; р=0,01), поздним наступлением менархе (12,6 (1,3) и 13,4 (1,3); р=0,01), частой дисменореей (ОР 0,47; 95% ДИ 0,36–0,62; р<0,001). Полученные результаты представлены в таблице 1.
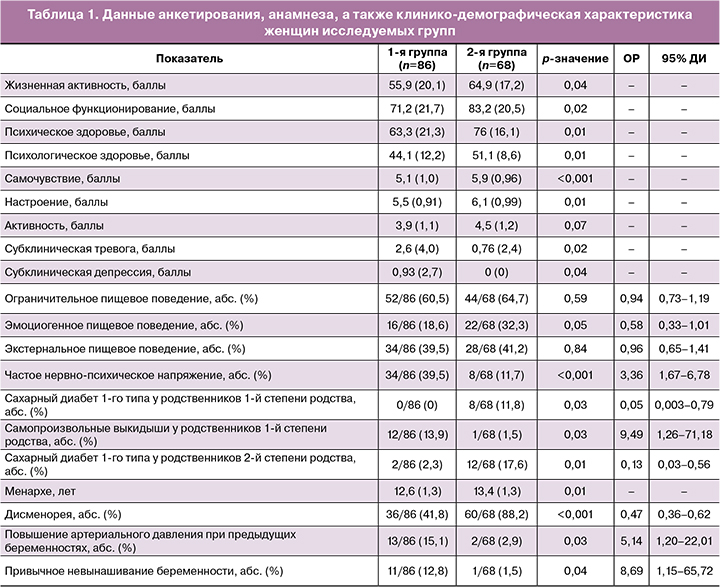
Большое значение в развитии ГСД имеет прием лекарственных препаратов в связи с лечением эндокринной и акушерско-гинекологической патологии во время настоящей беременности. Нами выявлена связь раннего ГСД с приемом метилпреднизолона (ОР 9,49; 95% ДИ 1,26–71,18; р=0,03), транексамовой кислоты (ОР 9,49; 95% ДИ 2,32–38,75; р=0,002), этамзилата натрия (ОР 5,53; 95% 1,30–23,53; р=0,02). Полученные результаты представлены в таблице 2.
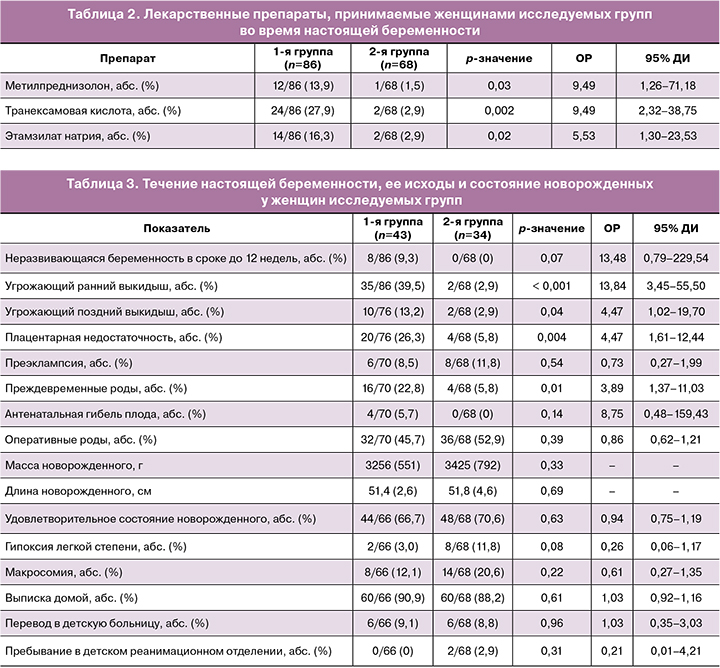
При анализе течения настоящей беременности выявлено, что у женщин с ранним развитием ГСД чаще наблюдаются ранние угрожающие выкидыши (ОР 13,84; 95% ДИ 3,45–55,50; р<0,001), поздние угрожающие выкидыши (ОР 4,47; 95% ДИ 1,02–15,70; р=0,04), плацентарная недостаточность (ОР 4,47; 95% ДИ 1,61–12,44; р=0,004), преждевременные роды (ОР 3,89; 95% ДИ 1,37–11,03; р=0,01).
При анализе антропометрических данных отмечалось увеличение массы (3256 (551) и 3425 (792) г; р=0,33) и длины тела (51,4 (2,6) и 51,8 (4,6) см; р=0,69) новорожденных у женщин 2-й группы, однако данные показатели не были статистически значимыми.
Новорожденные дети обеих групп женщин в равной степени нуждались в переводе и лечении в условиях других отделений и больниц. Полученные результаты представлены в таблице 3.
Женщины обеих групп одинаково редко консультировались у эндокринолога после завершения беременности (11/86 (12,8%) и 14/68 (20,6%); р=0,19) в связи с чем диагноз ГСД был снят у небольшого числа обратившихся (11/86 (12,8%) и 14/68 (20,6%); р=0,19).
Обсуждение
Учитывая полученные результаты, с целью профилактики развития ГСД на прегравидарном этапе и во время беременности необходимо проведение коррекции выявленных нарушений: оптимизация условий труда, консультация психолога, рациональное питание, своевременная профилактика и лечение возникших при беременности осложнений, назначение лекарственных препаратов строго по показаниям, повышение осведомленности врачей и женщин о необходимости послеродового наблюдения после перенесенного ГСД, в том числе диспансеризация с активным вызовом женщин на прием для пересмотра диагноза.
В связи с этим улучшение качества жизни, физического и психологического здоровья может быть достигнуто с помощью различных программ вмешательств путем положительного поведения в отношении контроля, связанного с диабетом. Мы рекомендуем проведение интеграционных программ, включающих телемедицину и образовательные курсы, улучшающих качество жизни пациентов с ГСД, направленных на обеспечение здорового образа жизни у данной категории женщин, что является основой успешного лечения заболевания.
Поэтому рациональным решением данного вопроса является организация школ для женщин с ГСД, целью которых будет повышение качества жизни, обеспечение психосоциальной поддержки, коррекция расстройств пищевого поведения, обеспечение контроля беременными своего заболевания, что будет способствовать снижению частоты осложнений и неблагоприятных акушерских и перинатальных исходов беременности, экономии ресурсов здравоохранения, связанных с негативными сторонами влияния ГСД.
В женских консультациях целесообразно организовать обучение женщин с ГСД по разработанной структурированной программе, включающей общие сведения о заболевании, питании, физической активности, психосоциальной поддержке, качестве жизни, самоконтроле гликемии, инсулинотерапии, послеродовом наблюдении, прегравидарной подготовке к последующей беременности.
Поскольку ГСД является междисциплинарной проблемой, необходимо привлечение к работе школ врачей акушеров-гинекологов, эндокринологов, нутрициологов, психологов, врачей лечебной физкультуры.
Организация «Школ для беременных женщин с ГСД» позволит ликвидировать дефицит знаний пациенток об имеющемся заболевании, контролировать состояние своего здоровья, будет способствовать достижению компенсации обмена веществ, что приведет к снижению уровня осложнений беременности и улучшению ее исходов. Повышение информированности пациентов как результат обучения создаст предпосылки для более активного их участия в процессе лечения, а реализация обучающих программ с участием акушеров-гинекологов и смежных специалистов позволит оптимизировать работу акушерско-гинекологической службы.
Заключение
Выявлено, что женщины с ранним ГСД характеризуются снижением показателей жизненной активности, социального функционирования, психического и психологического здоровья, самочувствия и настроения, более высокими показателями субклинической тревоги и субклинической депрессии, частым нервно-психическим напряжением, наличием самопроизвольных выкидышей по материнской линии, артериальной гипертензией при предыдущей беременности, привычным невынашиванием в анамнезе, приемом метилпреднизолона, транексамовой кислоты, этамзилата во время настоящей беременности, угрожающими ранними и поздними выкидышами, плацентарной недостаточностью, преждевременными родами. Женщины с поздним ГСД характеризуются частым наличием сахарного диабета 1-го типа у родственников 1-й и 2-й линии родства, более поздним менархе, дисменореей в анамнезе. Своевременная коррекция выявленных нарушений определяет акушерский и перинатальный исходы.



