Нормальные роды — своевременные роды одним плодом (роды в 370—416 недель беременности), начав¬шиеся спонтанно, с низким риском акушерских осложнений к началу родов и прошедшие без осложне¬ний, при которых ребенок родился самопроизвольно в головном предлежании, после которых родильница и новорожденный находятся в удовлетворительном состоянии.
Признаками родов являются:
- регулярные сокращения матки с определенной периодичностью (во время активной фазы не менее 3 схваток за 10 минут);
- укорочение-сглаживание-раскрытие шейки матки.
Началом родов считают момент, когда сокращения матки (схватки) приобрели регулярность с интерва¬лом каждые 5 минут в течение более 1 ч. Роды состоят из 3 периодов.
Первый период родов — от начала родов до полного раскрытия маточного зева; состоит из латентной и активной фазы.

Второй период родов — от полного раскрытия маточного зева до рождения плода. Продолжительность второго периода при первых родах обычно не более 3 ч, при повторных — не более 2 ч. Продолжительность может увеличиться еще на 1 ч при эпидуральной анальгезии и составлять 4 ч у первородящих и 3 ч у повторнородящих пациенток.
Третий период родов — время от рождения плода до рождения последа. В 90% случаев третий период родов завершается в течение 15 минут, еще в 7% — в течение 30 минут после рождения плода. С увеличе¬нием продолжительности третьего периода родов более 10 минут повышается риск послеродового крово¬течения. При задержке рождения последа и отсутствии кровотечения ВОЗ рекомендует придерживаться интервала 30 минут до ручного отделения плаценты и выделения последа.
Диагностика
При поступлении в стационар рекомендовано следующее.
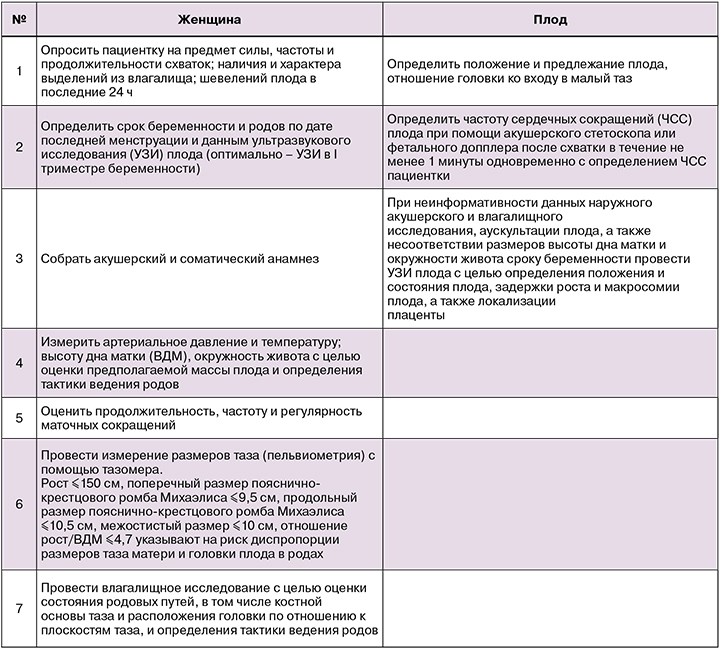
Перечень лабораторных диагностических исследований перед родами должен соответствовать клини¬ческим рекомендациям «Нормальная беременность». При отсутствии исследований, которые необходимо выполнить в III триместре беременности, их выполняют при поступлении пациентки в стационар.
Ведение родов
В процессе ведения первого периода родов рекомендовано:
- с началом активной фазы родов установить венозный катетер;
- не проводить родостимуляцию у пациенток, находящихся в латентной фазе первого периода родов, если состояние матери и плода остается удовлетворительным;
- предлагать подвижность и свободное положение женщины в родах;
- применять немедикаментозные методы обезболивания родов;
- при неэффективности немедикаментозных методов обезболивания родов использовать медикаментозные методы;
- прием жидкости во время родов с целью профилактики обезвоживания и кетоза;
- с целью профилактики обезвоживания и кетоза рекомендовано внутривенное введение 5% раствора дек¬строзы, если пероральный прием жидкости ограничен или недостаточен;
- аускультация плода в родах с целью оценки состояния плода в течение 1 минуты в первом периоде родов после схватки, в латентной фазе — каждый час, в активной фазе — каждые 15—30 минут;
- контроль маточных сокращений в родах с целью своевременной диагностики слабости или бурной родо¬вой деятельности. Подсчет схваток проводится в течение 10 минут. В норме число схваток во время актив¬ной фазы родов составляет 3—5 за 10 минут. Тахисистолия определяется как >5 схваток в течение 10 минут в двух последовательных подсчетах или в течение 30 минут;
- проводить влагалищное исследование:
- каждые 4 ч в активную фазу первого периода родов с целью оценки динамики родов;
- перед назначением медикаментозной анальгезии с целью определения периода и фазы родов для выбора анестезиологического пособия и дозы анестетика;
- после излития околоплодных вод с целью своевременной диагностики выпадения петель пупови¬ны;
- при выявлении нарушений ЧСС плода;
- при ухудшении состояния роженицы или другом изменении клинической ситуации ведение партограммы в родах с целью динамической оценки состояния роженицы, плода и родовой дея¬тельности. В латентной фазе первого периода родов каждые 4 ч проводится учет пульса, АД, температуры тела, мочеотделения, тонуса матки, силы и частоты схваток, характера выделений из половых путей. В активной фазе первого периода родов проводится учет пульса каждые 30 минут, температуры тела — каждые 2 ч, АД и мочеиспускания — каждые 4 ч;
- при выявлении в урогенитальном тракте роженицы стрептококка группы В рекомендована антибактери¬альная профилактика в первом и втором периоде родов;
- не рекомендовано влагалищное родоразрешение пациенткам с ВИЧ-инфекцией при вирусной нагрузке перед родами >1000 копий/мл, неизвестной вирусной нагрузке перед родами или отсутствии противови¬русной терапии во время беременности и/или антиретровирусной профилактики в родах;
- не рекомендовано влагалищное родоразрешение пациенткам, у которых первичный эпизод генитального герпеса возник после 34-й недели беременности или есть клинические проявления генитального герпеса накануне родов;
- не рекомендована ранняя амниотомия как рутинная практика.
При ведении второго периода родов рекомендовано следующее.


При ведении третьего периода родов рекомендовано следующее.

Наблюдение за состоянием матери в первые 2 ч после родов.




