Дистресс плода – клинические и/или лабораторно‑инструментальные признаки, указывающие на нарушение нормального состояния плода, наиболее вероятно обусловленные временной или постоянной кислородной недостаточностью (также не исключены другие причины, например, интоксикация, гиперили гипотермия, медикаментозное воздействие и др.), что может привести к его гипоксии. К таким признакам относятся замедление роста, изменение двигательной активности и сердечного ритма плода, мекониальные воды.
ДИАГНОСТИКА
- После 26 недель беременности ежедневно оценивать характер шевелений плода.
- При субъективном изменении шевелений плода (отсутствие, ослабление или уменьшение двигательной активности) провести тест с оценкой количества шевелений.
- Беременным группы риска в III триместре беременности провести тест оценки количества шевелений плода.
- Всем беременным при отсутствии 6 отчетливых отдельных шевелений плода в течение 2 ч теста оценки их количества немедленно обратиться в родовспомогательный стационар для оценки состояния плода.
Физикальное обследование
- Определение окружности живота, измерение размеров матки, аускультация и пальпация плода при каждом визите беременной пациентки после 20 недель беременности и при поступлении на родоразрешение.
- Изменение АД, гипертермия у роженицы, тахисистолия или гипертонус матки, обильные кровянистые выделения из половых путей являются признаками, которые надо учитывать при определении причины изменения сердцебиения плода.
- Нарушение сердечного ритма плода, мекониальные околоплодные воды указывают на высокую вероятность гипоксии плода. Необходима оценка акушерской ситуации для решения вопроса о дообследовании, методе и времени родоразрешения.
Лабораторные диагностические исследования
- В родах при изменениях кардиотокографических данных использовать результаты пробы скальп‑лактат (в ситуации, когда данных кардиотокографии (КТГ) недостаточно для принятия решения).
- При отсутствии возможности забора скальп‑лактата проводить пальцевую стимуляцию головки плода.
- При дистрессе плода в родах и/или оценке новорожденного по шкале Апгар <7 баллов через 5 минут после рождения исследовать кислотно‑основной состав (КОС) артериальной пуповинной крови.
- Для оценки риска развития неврологической патологии вследствие гипоксии у новорожденного по данным КОС использовать значения pH<7,00 и дефицит оснований (ВЕ) ≥12 ммоль/л.
Инструментальные диагностические исследования
- В группе низкого риска по развитию гипоксии плода КТГ проводить 1 раз в 2 недели, начиная с 33 недель.
- В группе высокого риска индивидуально определять необходимость и кратность проведения КТГ.
- При изменении сердцебиения плода по данным аускультации перейти на запись КТГ.
- В группе высокого риска развития интранатальной гипоксии проводить непрерывную КТГ. Необходимо соблюдать технические условия проведения КТГ плода.
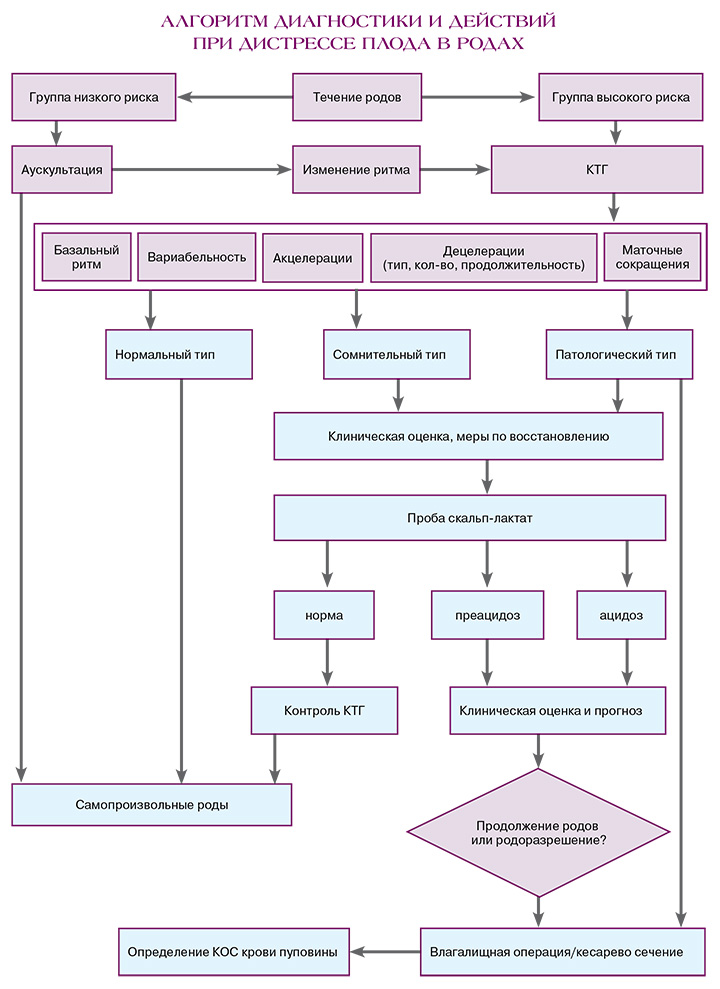
Оценку результатов КТГ проводить по стандартному алгоритму.
Оценивать тип КТГ кривой и его продолжительность для прогноза состояния плода и выработки тактики ведения.
При невозможности правильной регистрации КТГ использовать ЭКГ‑метод регистрации КТГ в родах.
Классификация кардиотокографических кривых (FIGO, 2015)
- Нормальный тип (плод без гипоксии/ацидоза) КТГ характеризуется базальным ритмом 110–160 в минуту, вариабельностью 5–25 в минуту, отсутствием повторных децелераций.
- Сомнительный тип (низкая вероятность гипоксии/ацидоза) характеризуется отсутствием хотя бы одной из характеристик нормального типа кривой, но также отсутствием патологических.
- Патологический тип (высокая вероятность гипоксии/ацидоза) характеризуется базальным ритмом <100 в минуту; снижением вариабельности >50 мин, или повышением вариабельности >30 мин, или синусоидальным ритмом >30 мин; повторными поздними либо пролонгированными децелерациями >30 мин или >20 мин, если снижена вариабельность; или наличием одной пролонгированной децелерации >5 мин.
Наличие акцелераций указывает на отсутствие у плода гипоксии и ацидоза. Отсутствие акцелераций в родах не имеет определенного значения.
Децелерации считают повторными, когда они сочетаются более чем с 50% маточных сокращений.
Интерпретацию кардиотокографических кривых следует осуществлять в комплексе с клинической оценкой таких факторов, как срок беременности, положение матери, показатели состояния ее гемодинамики, температуры тела, особенности течения беременности, родов, проведенное медикаментозное лечение и др.
ТАКТИКА ВЕДЕНИЯ
При выявлении сомнительного или патологического типа кардиотокограммы приступить к лечебно-диагностическим мероприятиям по алгоритму: оценка жалоб пациентки, общего состояния, температуры тела, пульса, уровня артериального давления, тонуса матки, частоты, силы и продолжительности маточных сокращений, характера выделений из половых путей и околоплодных вод, степени раскрытия маточного зева, уровня положения и особенностей вставления предлежащей части плода.
Экстренное родоразрешение при патологическом типе КТГ:
- при выявлении некорригируемой причины (разрыв матки, выпадение петли пуповины, преждевременная отслойка нормально расположенной плаценты и др.);
- критическом нарушении сердечного ритма плода (брадиаритмия, прогрессирующая в течение 5–10 мин);
- отсутствии эффекта от восстановительных мероприятий (обычно в течение 15–20 мин).
Восстановительные мероприятия:
- прекратить действие утеротонических препаратов (остановить инфузию окситоцина или удалить систему вагинальную терапевтическую с динопростоном);
- нормализовать состояние пациентки (в зависимости от клинической ситуации: гипотензии, гипертермии и др.);
- использовать позиционную терапию для предупреждения сдавления пуповины или аорто‑кавальной компрессии;
- с целью регидратации быстрое внутривенное введение раствора для инфузий в объеме 500–1000 мл;
- при наличии персистирующей тахисистолии – кратковременный токолиз;
- во 2‑м периоде родов возможно временное прекращение потужной деятельности для восстановления кислородного питания плода.
При патологическом типе мероприятия по восстановлению сердечного ритма проводить одновременно с подготовкой к экстренному родоразрешению.
Показание к экстренному родоразрешению при сомнительном типе КТГ: отсутствие эффекта от восстановительных мероприятий и очевидное прогрессирование к патологическому типу КТГ при отсутствии условий для быстрого самопроизвольного родоразрешения.
При необходимости объективизировать принятие решения о тактике ведения при сомнительном или патологическом типе КТГ следует использовать результаты пробы скальп-лактат (при возможности и запасе времени).
Следует учитывать, что при определении концентрации лактата различными портативными устройствами полученные результаты отличаются в абсолютных значениях.
При нормальных значениях следует продолжить ведение родов. При наличии преацидоза повторить исследование через 30 минут. При ацидозе рекомендовано экстренное родоразрешение.