МЕТОДОЛОГИЯ
Методы, использованные для сбора/селекции доказательств: поиск в электронных базах данных.
Описание методов, использованных для сбора/селекции доказательств: доказательной базой для рекомендаций являются публикации, вошедшие в Кокрановскую библиотеку, базы данных EMBASE и MEDLINE.
Методы, использованные для оценки качества и силы доказательств:
- Консенсус экспертов;
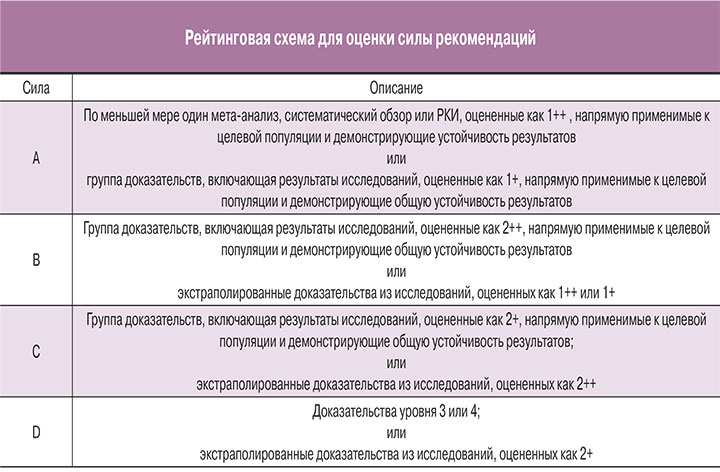
- Оценка значимости в соответствии с рейтинговой схемой (схема прилагается).
Методы, использованные для анализа доказательств:
- Обзоры опубликованных мета-анализов;
- Систематические обзоры с таблицами доказательств.
Методы, использованные для формулирования рекомендаций:
- Консенсус экспертов.
Индикаторы доброкачественной практики (Good Practice Points – GPPs):
- Рекомендуемая доброкачественная практика базируется на клиническом опыте членов рабочей группы по разработке рекомендаций.

Экономический анализ:
- Анализ стоимости не проводился и публикации по фармакоэкономике не анализировались.
Метод валидизации рекомендаций:
- Внешняя экспертная оценка;
- Внутренняя экспертная оценка.
Описание метода валидизации рекомендаций:
- Настоящие рекомендации в предварительной версии рецензированы независимыми экспертами.
- Комментарии, полученные от экспертов, систематизированы и обсуждены членами рабочей группы. Вносимые в результате этого изменения в рекомендации регистрировались. Если же изменения не были внесены, то зарегистрированы причины отказа от внесения изменений.
Консультация и экспертная оценка:
- Предварительная версия была выставлена для обсуждения на сайте ФГБУ «Государственный научный центр дерматовенерологии и косметологии» Минздрава России для того, чтобы лица, не участвующие в разработке рекомендаций, имели возможность принять участие в обсуждении и совершенствовании рекомендаций.
Рабочая группа:
- Для окончательной редакции и контроля качества рекомендации повторно проанализированы членами рабочей группы.
Основные рекомендации:
- Сила рекомендаций (A–D) приводится при изложении текста рекомендаций.
УРОГЕНИТАЛЬНЫЙ КАНДИДОЗ
Шифр по Международной классификации болезней МКБ-10 В37
ОПРЕДЕЛЕНИЕ
Урогенитальный кандидоз – воспалительное заболевание мочеполового тракта, обусловленное дрожжеподобными грибами рода Candida.
ЭТИОЛОГИЯ И ЭПИДЕМИОЛОГИЯ
К грибам рода Candida, вызывающим развитие урогенитального кандидоза (УГК), относятся Candida albicans – доминирующий возбудитель заболевания (выявляется у 90-95% больных УГК), а также представители Candida non-albicans видов (чаще – C. glabrata, C. tropicalis, C. krusei, C. parapsilosis, реже – C. lipolytica, C. rugosa, C. norvegensis, C. famata, C. zeylanoides), выявляемые, как правило, при рецидивирующем УГК, протекающем на фоне сахарного диабета, ВИЧ-инфекции, постменопаузы. Candida spp. – условно-патогенные микроорганизмы, являющиеся факультативными анаэробами и обладающие тропизмом к тканям, богатым гликогеном (например, слизистой оболочке влагалища).
УГК является широко распространенным заболеванием, чаще наблюдается у женщин репродуктивного возраста. Частота регистрации кандидозного вульвовагинита составляет 30-45% в структуре инфекционных поражений вульвы и влагалища. По данным исследователей, 70-75% женщин имеют в течение жизни хотя бы один эпизод кандидозного вульвовагинита, при этом у 5-10% из них заболевание приобретает рецидивирующий характер. К 25 годам около 50% женщин, а к началу периода менопаузы – около 75% женщин имеют хотя бы один диагностированный врачом эпизод заболевания. Кандидозный вульвовагинит редко наблюдается у женщин в постменапаузе, за исключением женщин, получающих заместительную гормональную терапию.
УГК не относится к инфекциям, передаваемым половым путем, однако это не исключает возможности возникновения кандидозного баланопостита у мужчин – половых партнеров женщин с УГК.
К эндогенным факторам риска развития УГК относят эндокринные заболевания (сахарный диабет, ожирение, патологию щитовидной железы и др.), фоновые гинекологические заболевания, нарушения состояния местного иммунитета; к экзогенным факторам риска – прием антибактериальных, глюкокортикостероидных, цитостатических препаратов, иммунодепрессантов, лучевую терапию; ношение тесной одежды, белья из синтетических тканей, регулярное применение гигиенических прокладок, длительное использование внутриматочных средств, влагалищных диафрагм, спринцевания, использование спермицидов.
Вопрос о причинах формирования рецидивирующего УГК не решен окончательно, так как рецидивирующие формы заболевания встречаются и у женщин, не имеющих вышеперечисленных факторов риска. Ведущее значение в развитии рецидивирующих форм УГК придают локальным иммунным нарушениям, обусловленным врожденными качествами эпителиоцитов влагалища.
КЛАССИФИКАЦИЯ
- В37.3 Кандидоз вульвы и вагины
- В37.4 Кандидоз других урогенитальных локализаций
Кандидозный:
- баланит (N51.2)
- уретрит (N37.0)
КЛИНИЧЕСКАЯ КАРТИНА
Клиническая классификация УГК включает в себя острую и хроническую форму заболевания в соответствии с характером его течения.
Рядом экспертов предлагается иная клиническая классификация:
- неосложнённый (спорадический) УГК: как правило, вызывается C.albicans; является впервые выявленным или развивающимся спорадически (менее 4 раз в год); сопровождается умеренными проявлениями вульвовагинита; наблюдается у женщин, не имеющих факторов риска развития заболевания, сопровождающихся подавлением реактивности организма (сахарный диабет, прием цитостатических, глюкокортикостероидных препаратов и др.);
- осложнённый УГК: как правило, вызывается Candida non-albicans; является рецидивирующим (развивается 4 и более раза в год); сопровождается выраженными объективными симптомами вульвовагинита (яркая островоспалительная эритема, отек, изъязвления, трещины слизистых оболочек и кожи перианальной области); наблюдается у женщин, имеющих факторы риска развития заболевания, сопровождающиеся подавлением реактивности организма.
Женщины
Субъективные симптомы:
- белые или желтовато-белые творожистые, густые или сливкообразные выделения из половых путей, как правило, усиливающиеся перед менструацией;
- зуд, жжение на коже и слизистых оболочках аногенитальной области;
- дискомфорт в области наружных половых органов;
- болезненность во время половых контактов (диспареуния);
- зуд, жжение, болезненность при мочеиспускании (дизурия).
Объективные симптомы:
- гиперемия и отечность в области вульвы, влагалища;
- белые, желтовато-белые творожистые, густые или сливкообразные вагинальные выделения, адгезированные на слизистой оболочке вульвы, в заднем и боковых сводах влагалища;
- трещины кожных покровов и слизистых оболочек в области вульвы, задней спайки и перианальной области;
- при рецидивирующем кандидозном вульвовагините может наблюдаться сухость, атрофичность, лихенификации в области поражения, скудные беловатые вагинальные выделения.
К осложнениям урогенитального кандидоза у женщин относятся воспалительные заболевания органов малого таза; возможно вовлечение в патологический процесс мочевыделительной системы (уретроцистит). На фоне урогенитального кандидоза возрастает частота развития осложнений течения беременности, а также увеличивается риск анте- или интранатального инфицирования плода. Кандидоз плода может привести к его внутриутробной гибели или преждевременным родам. В послеродовом периоде у женщин возможно развитие кандидозного эндометрита.
У новорожденных кандидоз может протекать в виде локализованной инфекции (конъюнктивит, омфалит, поражение ротовой полости, гортани, легких, кожи) и диссеминированного поражения, развившегося в результате кандидемии.
Мужчины
Субъективные симптомы:
- покраснение и отечность в области головки полового члена;
- зуд, жжение в области головки полового члена;
- высыпания в области головки полового члена, нередко покрытые белым налетом;
- дискомфорт в области наружных половых органов;
- диспареуния (болезненность во время половых контактов);
- дизурия (зуд, жжение, болезненность при мочеиспускании).
Объективные симптомы:
- гиперемия и отечность в области головки полового члена;
- высыпания в виде пятен, папул или эрозий в области головки полового члена, нередко покрытые белым налетом;
- трещины в области головки полового члена.
ДИАГНОСТИКА
Верификация диагноза урогенитального кандидоза базируется на результатах лабораторных исследований:
- микроскопического исследования нативных препаратов, препаратов с добавлением 10% раствора КОН и препаратов, окрашенных метиленовым синим по Граму (при УГК наблюдается преобладание вегетирующих форм грибов Candida – псевдомицелия и почкующихся дрожжевых клеток). Чувствительность микроскопического исследования составляет 65-85%, специфичность (при наличии клинических проявлений) – 100%;
- культурального исследования с видовой идентификацией возбудителя (С. albicans, C. non-albicans, грибов не Candida родов), которое показано при клинических проявлениях УГК, при отрицательном результате микроскопического исследования на фоне клинических проявлений заболевания, при рецидивирующем течении УГК с целью определения тактики лечения. Необходимость видовой идентификации возбудителя культуральным методом в практическом отношении обусловлена устойчивостью некоторых видов грибов рода Саndidа к антимикотическим препаратам. В случаях неудачи проведенной терапии культуральное исследование может использоваться с целью определения чувствительности выделенных грибов Candida spp. к антимикотическим препаратам;
- для детекции грибов рода Candida могут быть использованы молекулярно-биологические методы, направленные на обнаружение специфических фрагментов ДНК возбудителя, с использованием тест-систем, разрешенных к медицинскому применению в Российской Федерации. Необходимость видовой идентификации возбудителя в практическом отношении обусловлена устойчивостью некоторых видов Саndidа к антимикотическим препаратам.
Консультации других специалистов (гинекологов, гинекологов – эндокринологов, эндокринологов, гастроэнтерологов) рекомендованы в случае частого рецидивирования УГК после проведенного лечения с целью исключения сопутствующих заболеваний (состояний), которые могут способствовать нарушению нормальной влагалищной микробиоты.
ДИФФЕРЕНЦИАЛЬНАЯ ДИАГНОСТИКА
Дифференциальную диагностику урогенитального кандидоза следует проводить с другими урогенитальными заболеваниями, обусловленными патогенными (N. gonorrhoeae, T. vaginalis, C. trachomatis, M. genitalium) и условно-патогенными микроорганизмами (генитальными микоплазмами, факультативно-анаэробными, аэробными и анаэробными микроорганизмами, в том числе ассоциированными с бактериальным вагинозом), вирусом простого герпеса.
ЛЕЧЕНИЕ
Показания к проведению лечения
Показанием к проведению лечения является установленный на основании клинической картины и лабораторных исследований диагноз урогенитального кандидоза.
Выявление элементов Candida spp. при микроскопическом исследовании или культуральной идентификация Candida spp. при отсутствии воспалительных симптомов заболевания не является показанием для лечения, поскольку 10–20% женщин являются бессимптомными носителями Candida spp.
Научными исследованиями, проведенными на основании принципов доказательной медицины, установлено, что частота рецидивов урогенитального кандидоза у женщин не зависит от проведенного профилактического лечения половых партнеров (B) [1, 2]. При развитии у половых партнеров явлений кандидозного баланопостита и уретрита целесообразно проведение их обследования и при необходимости – лечения.
Цели лечения
- клиническое выздоровление;
- нормализация лабораторных показателей (отсутствие элементов грибов и повышенного количества лейкоцитов при микроскопическом исследовании; отсутствие роста или значительное снижение концентрации грибов при культуральном исследовании отделяемого мочеполового тракта);
- предотвращение развития осложнений, связанных с беременностью, послеродовым периодом и выполнением инвазивных гинекологических процедур, неонатального кандидоза.
Общие замечания по терапии
В связи с ростом устойчивости грибов рода Candida к системным антимикотическим препаратам, при лечении острого урогенитального кандидоза предпочтительнее назначать местнодействующие лекарственные средства и только при невозможности их использования – препараты системного действия. Эффективность однократного применения флуконазола 150 мг и местного (интравагинального) лечения сопоставимы (A) [3, 4, 5].
Кремы и суппозитории, используемые для лечения урогенитального кандидоза, изготовлены на масляной основе и могут повредить структуру латексных презервативов и диафрагм.
Целесообразность применения влагалищных спринцеваний для лечения или снижения выраженности клинической симптоматики, а также вагинальных свечей с лактобактериями для нормализации состояния вагинального микроценоза не является доказанной, так как систематические обзоры, рандомизированные, контролируемые исследования, подтверждающие целесообразность их применения, отсутствуют.
Показания к госпитализации
Отсутствуют.
Схемы лечения
Лечение кандидоза вульвы и вагины
— натамицин, вагинальные суппозитории (В) 100 мг 1 раз в сутки в течение 6 дней [6, 7, 8]
или
— клотримазол, вагинальная таблетка (A) 200 мг 1 раз в сутки перед сном в течение 3 дней или 100 мг 1 раз в сутки перед сном в течение 7 дней [3-5, 9]
или
— клотримазол, крем 1% (А) 5 г интравагинально 1 раз в сутки перед сном в течение 7-14 дней [1, 9-13]
или
— итраконазол, вагинальная таблетка 200 мг 1 раз в сутки перед сном в течение 10 дней (С) [3, 14, 15]
или
— миконазол, вагинальные суппозитории 100 мг 1 раз в сутки перед сном в течение 7 дней (B) [11, 16-19]
или
— бутоконазол, 2% крем 5 г интравагинально 1 раз в сутки перед сном однократно (В) [16, 18, 19]
или
— флуконазол 150 мг перорально однократно (A) [4, 5, 13, 20, 21]
или
— итраконазол 200 мг перорально 1 раз в день в течение 3 дней (А) [10, 21, 22].
При наличии выраженных объективных симптомов кандидозного вульвовагинита рекомендовано увеличение длительности интравагинальной терапии препаратами группы азолов до 10-14 дней (D) или увеличение дозы флуконазола: 150 мг перорально дважды с промежутком в 72 часа (D) [3, 23].
Лечение кандидозного баланопостита
— натамицин, 2% крем 1-2 раза в сутки на область поражения в течение 7 дней (D) [24]
или
— клотримазол, 1% крем 2 раза в сутки на область поражения в течение 7 дней (D) [3, 23, 25]
или
— флуконазол 150 мг перорально однократно (В) [13, 20]
или
— итраконазол 200 мг перорально 1 раз в день в течение 3 дней (D) [30].
Лечение хронического рецидивирующего урогенитального кандидоза
Лечение хронического рецидивирующего УГК проводится в два этапа. Целью первого этапа является купирование рецидива заболевания. Для этого используются схемы лечения, указанные выше.
При хроническом рецидивирующем урогенитальном кандидозе, вызванном чувствительными к азолам Candida, рекомендовано применение местнодействующих азольных препаратов курсом до 14 дней (С) или флуконазола: 150 мг перорально трижды с интервалами в 72 часа (С) [3, 23].
При выявлении С. non-albicans целесообразно лечение натамицином: 100 мг интравагинально 1 раз в сутки в течение 6-12 дней (С) [4, 6-8].
После достижения клинического и микробиологического эффекта рекомендуется второй этап терапии – поддерживающей, в течение 6 месяцев одним из препаратов:
— натамицин, вагинальные суппозитории 100 мг 1 раз в неделю (С) [6-8]
или
— клотримазол, вагинальная таблетка 500 мг один раз в неделю (С) [10, 26]
или
— флуконазол 150 мг перорально 1 раз в неделю (C) [27].
При развитии рецидивов заболевания после отмены поддерживающей терапии менее 4 раз в течение года лечение проводится по схемам терапии отдельного эпизода, если рецидивы развивались более 4 раз в год, следует возобновить курс поддерживающей терапии.
Особые ситуации
Лечение беременных
Применяют местнодействующие антимикотические средства.
— натамицин, вагинальные суппозитории 100 мг 1 раз в сутки в течение 3-6 дней (разрешен к применению с 1-го триместра беременности) (С) [6, 28, 29]
или
— клотримазол, вагинальная таблетка 100 мг 1 раз в сутки перед сном в течение 7 дней (разрешен к применению со 2-го триместра беременности) (С) [3, 23]
или
— клотримазол, 1% крем 5 г 1 раз в сутки интравагинально перед сном в течение 7 дней (разрешен к применению со 2-го триместра беременности) (С) [3, 23, 30].
Лечение детей
— флуконазол 2 мг на 1 кг массы тела — суточная доза внутрь однократно (С) [3, 23, 30].
Требования к результатам лечения
- клиническое выздоровление;
- нормализация микроскопической картины и показателей культурального исследования (отсутствие роста культуры грибов на питательной среде или снижение концентрации по сравнению с исходно высокой).
Установление излеченности рекомендуется проводить через 14 дней после окончания лечения.
Тактика при отсутствии эффекта от лечения
Назначение иных препаратов или методик лечения.
В случае УГК, резистентного к стандартной терапии, а также рецидивирующей формы УГК рекомендована видовая идентификация Candida, определение чувствительности к антимикотическим препаратам, а также проведение патогенетического лечения, направленного на исключение факторов, предрасполагающих к поддержанию хронического течения заболевания.



