Имеются противоречивые данные относительно большей подверженности беременных женщин коро-навирусной инфекции из-за изменений в организме (прежде всего, в органах дыхательной и иммунной системы). Первоначально считалось, что COVID-19 не обладает более высокой вирулентностью у женщин во время беременности, родов и в послеродовом периоде [1]. В настоящее время убедительно показано, что заболеваемость у беременных COVID-19 выше, чем в популяции [2, 3].
Установлено, что из-за своих уникальных иммунных характеристик и восприимчивости к респираторным патогенам беременные, инфицированные SARS-CoV-2, должны рассматриваться как группа высокого риска тяжелой заболеваемости и смертности. Многочисленные исследования свидетельствуют о неблагоприятных исходах беременности у пациенток с COVID-19 [2—6].
Цель исследования: систематизировать алгоритмы ведения беременных, рожениц и родильниц с новой коронавирусной инфекцией (НКИ) COVID-19.
Стандартное определение случая заболевания COVID-19 [7]

Клинические особенности COVID-19
Инкубационный период варианта омикрон составляет 2—7 суток, в среднем 3—4 суток (у предыдущих вариантов от 2 до 14 суток, в среднем 5—7 суток).

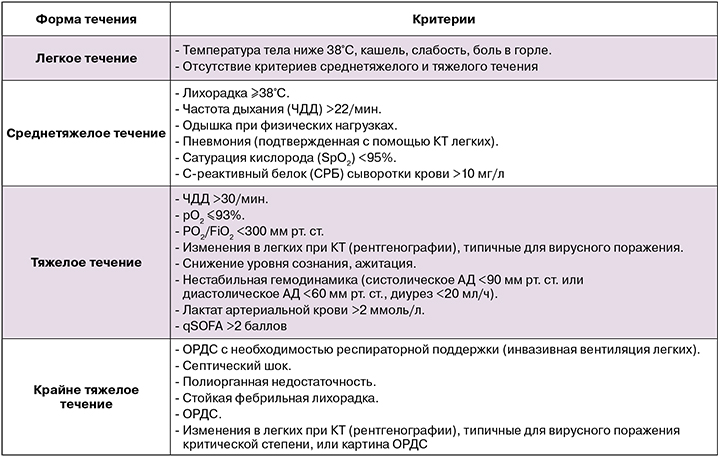
Формы клинического течения заболевания COVID-19
Классификация COVID-19 по степени тяжести [7, 8]
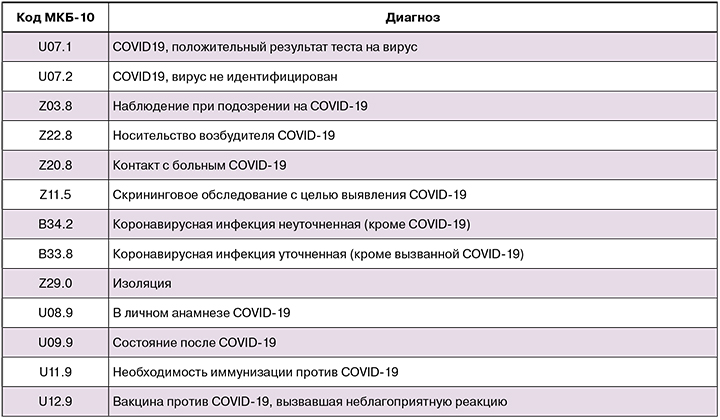
Правила формулировки диагноза, кодирования по МКБ-10 [8]
Примерные формулировки нозологических компонентов диагнозов, связанных с COVID-19.
Примеры формулировки диагноза [7]
1. Беременность 26 недель. Новая коронавирусная инфекция COVID-19 (подтвержденная), среднетяжелое течение (O98.5/U07.1). В случае, если вирус не идентифицирован (COVID-19 диагностируется клинически или эпидемиологически, но лабораторные исследования неубедительны или недоступны), — U07.2.
2. Беременность 11 недель. Подозрение на новую коронавирусную инфекцию COVID-19, тяжелое течение. (O98.5/U07.2). O99.5 Болезни органов дыхания, осложняющие беременность, деторождение и послеродовой период (с признаками пневмонии).
3. Беременность 26 недель. Новая коронавирусная инфекция COVID-19 (подтвержденная), среднетяжелое течение. Внебольничная двусторонняя полисегментарная пневмония без дыхательной недостаточности (O99.5/U07.1). В случае, если вирус не идентифицирован (COVID-19 диагностируется клинически или эпидемиологически, но лабораторные исследования неубедительны или недоступны), — U07.2.
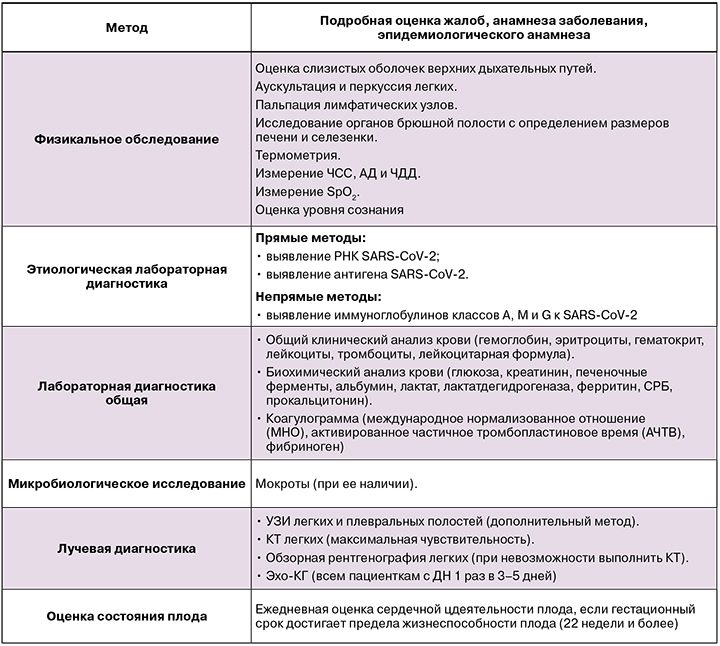
Алгоритм диагностики COVID-19 [7]
Основа диагноза:
- данные эпидемиологического анамнеза;
- клиническое обследование;
- результаты инструментальных и лабораторных исследований.
Подтвержденный случай COVID-19 - это положительный результат на наличие РНК SARS-CoV-2 с при-менением МАНК или антигена SARS-CoV-2 c применением иммунохроматографического анализа вне зависимости от клинических проявлений.
Особенности применения методов диагностики у беременных [7]
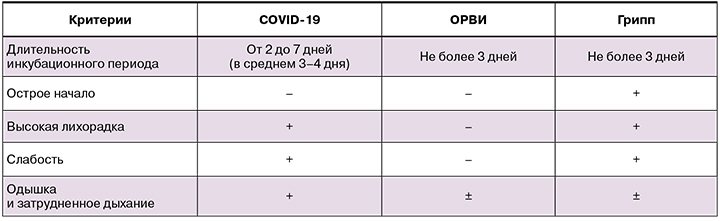
Дифференциальная диагностика COVID-19 [8]
Маршрутизация и лабораторный мониторинг пациентов с COVID-19 или с подозрением на COVID-19 в зависимости от тяжести состояния

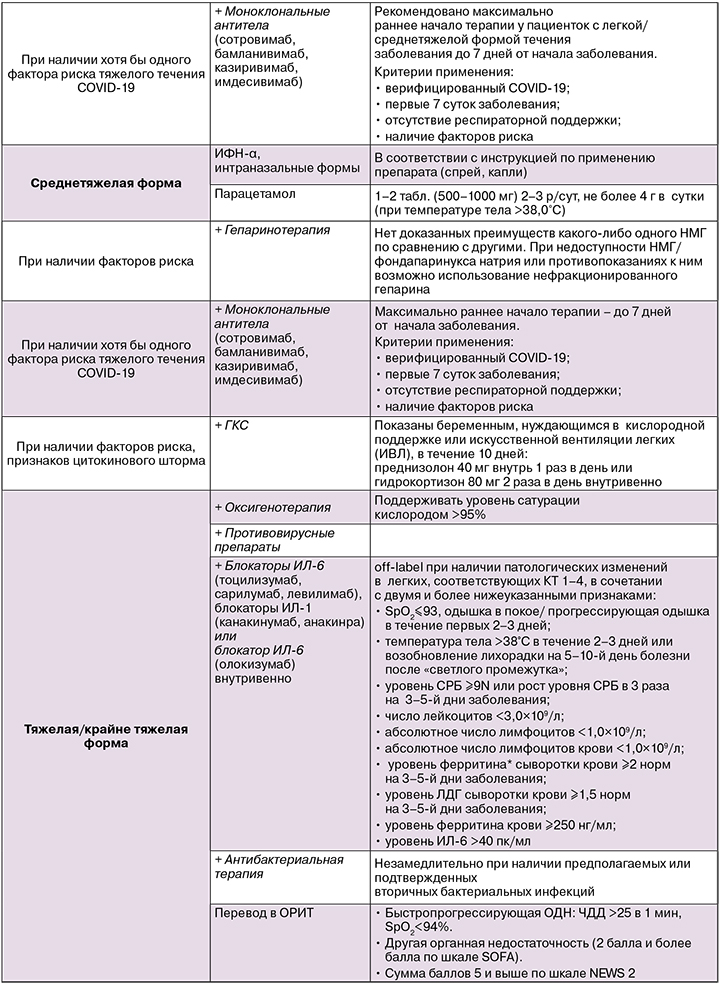
Лечение COVID-19 у беременных [7, 8]
Основной принцип терапии COVID-19 — упреждающее назначение лечения до развития полного сим- птомокомплекса жизнеугрожающих состояний (пневмонии, ОРДС, сепсиса). Лечение COVID-19 в соответствии с ВМР Минздрава России проводится в подтвержденных и вероятных случаях заболевания [7, 8].

Акушерская тактика при COVID-19 у беременных
УЗИ у беременных с подтвержденной инфекцией COVID-19 [7]

Акушерская тактика при COVID-19 у беременных определяется тяжестью состояния пациентки, состоянием плода, сроком беременности [6—8] (рисунок).
Родоразрешение в разгар заболевания сопряжено с увеличением показателя материнской летальности и большим числом осложнений: утяжеление основного заболевания и вызванных им осложнений, развитие и прогрессирование дыхательной недостаточности, возникновение акушерских кровотечений, послеродовые гнойно-септические осложнения [9].
Показания к родоразрешению при тяжелых формах COVID-19 [5]


Принципы ведения родов у пациенток c COVID-19 [5]

Наличие COVID-19 не является показанием для родоразрешения за исключением случаев, требующих улучшения уровня оксигенации крови беременной. При вероятных/подтвержденных случаях COVID-19 в идеале роды должны проходить в изолированном помещении с отрицательным давлением [5].
Критерии выписки из стационара беременных и родильниц [5, 7]

Профилактика НКИ COVID-19 у беременных [5]




