Дефиниция
Бактериальный вагиноз (БВ) – это невоспалительный синдром, характеризующийся дисбиозом вагинальной микробиоты, выраженный в снижении количества лактобактерий (вплоть до их полного исчезновения) и в увеличении количества облигатных и факультативных анаэробных условно‑патогенных микроорганизмов [1].
Кодирование по МКБ-10
Международная классификация болезней 10‑го пересмотра (МКБ‑10) предусматривает следующий вариант кодирования.
N89 Другие невоспалительные болезни влагалища [1].
Эпидемиология
БВ занимает одно из первых мест среди заболеваний влагалища. Частота распространения колеблется от 12 до 80% и зависит от контингента обследованных женщин. БВ развивается преимущественно у женщин репродуктивного возраста: у 80–87% женщин с патологическими вагинальными выделениями и 37–40% беременных [1, 2].
Факторы риска
Эндогенные: гормональные изменения (возрастные – в пубертатном периоде и менопаузе; при патологии беременности; в послеродовом и послеабортном периодах), гипотрофия и атрофия слизистой влагалища, нарушения рецепторной функции вагинального эпителия, антагонизм между вагинальными микроорганизмами, снижение концентрации перекиси водорода в вагинальной среде за счет уменьшения концентрации лактобацилл и др. [1–3].
Экзогенные: инфицирование возбудителями инфекций, передаваемых половым путем, и колонизация половых путей генитальными микоплазмами, лекарственная терапия и лучевая терапия, присутствие инородных тел во влагалище и матке, пороки развития половых органов или их деформации после родов и хирургических вмешательств, нарушение гигиены половых органов, использование интравагинальных контрацептивов [1–3].
Этиология и патогенез
При БВ происходит резкое уменьшение количества Lactobacillus spp. и увеличивается количество факультативных и облигатных анаэробов и микроаэрофилов (Gardnerella vaginalis, Peptostreptococcus, Clostridiales spp., Prevotella spp., Bacteroides, Fusobacterium, Veillonella, Eubacterium, Atopobium vaginae, Mobiluncus spp., Megasphaera, Sneathia, Leptotrichia spp., Sneathia spp., Mycoplasma hominis, Ureaplasma urealyticum, Streptococcus viridans). Ведущая роль в этиопатогенезе БВ отводится Gardnerella vaginalis и Atopobium vaginae [1, 4].
Роль лактобактерий в защитном механизме от патогенных и условно-патогенных микроорганизмов
1. Расщепляют гликоген с образованием молочной кислоты, обеспечивающей кислую среду во влагалище (pH 4,0–4,5), и перекиси водорода – естественного антисептика.
2. Конкурируют с другими микроорганизмами за возможность адгезии к клеткам влагалищного эпителия. Уровень иммунного ответа регулируется степенью интенсивности антигенного раздражения слизистых оболочек ацидофильной микробиотой.
3. Активируют TLR‑рецепторы эпителиальных клеток, распознающие различные микроорганизмы, что приводит к выработке провоспалительных цитокинов для контроля над размножением нежелательной микробиоты [1, 5, 6].
При недостатке лактобактерий:
1. снижается концентрация молочной кислоты, следовательно, pH влагалища сдвигается в щелочную сторону;
2. место лактобактерий занимает G. vaginalis в синергизме с анаэробами;
3. G. vaginalis вырабатывает ваголизин, оказывающий цитотоксическое действие на эпителий влагалища и усиливающий активность гарднерелл более чем в 250 раз;
4. G. vaginalis в ассоциации с Lactobacterium iners вырабатывают цитолизин, разрушающий клетки влагалищного эпителия, и проявляют агрессивные свойства, нетипичные для нормальной микробиоты;
5. вследствие разрушения клеток вагинального эпителия избыточные углеводы становятся субстратом для синтеза жирных кислот с короткой углеводной цепью (C3–C6) – маркерных метаболитов БВ;
6. формируется замкнутый круг: пул свободной глюкозы истощается, запасы гликогена не восполняются, деструкция эпителиальных клеток влагалища усиливается, pH смещается в щелочную сторону [1, 4, 5, 7].
БВ является фактором риска развития осложнений беременности: самопроизвольных абортов, внутриамниотической инфекции, преждевременного излития околоплодных вод, преждевременных родов, рождения детей с низкой массой тела. Женщины с БВ угрожаемы по развитию гнойно‑септических заболеваний пуэрперия [5, 6].
Клиническая картина
Субъективные симптомы:
- гомогенные беловато‑серые выделения из половых путей, часто с неприятным «рыбным» запахом, усиливающиеся после незащищенного полового акта, проведения гигиенических процедур с использованием мыла, после менструации;
- дискомфорт в области наружных половых органов;
- болезненность во время половых контактов (диспареуния);
- редко – зуд и/или жжение в области половых органов;
- редко – зуд, жжение, болезненность при мочеиспускании (дизурия) [1, 3, 4].
Объективные симптомы:
- гомогенные беловато‑серые вагинальные выделения густой консистенции, равномерно распределяющиеся по слизистой оболочке вульвы и влагалища.
Диагностика
Диагноз БВ устанавливается на основании совокупности данных клинических проявлений и данных лабораторного обследования.
Лабораторная диагностика:
1. микроскопическое исследование отделяемого женских половых органов, окрашенного по Граму, – обнаружение «ключевых клеток»;
2. микробиологические исследования и/или определение ДНК Gardnerella vaginalis, Atopobium vaginae, Lactobacillus spp. и общего количества бактерий во влагалищном отделяемом методом ПЦР (количественное исследование), ассоциированных с БВ, в частности, трудно культивируемых, с использованием тестсистем, разрешенных к медицинскому применению в Российской Федерации;
3. проведение pH‑метрии отделяемого влагалища при помощи лакмусовой бумаг. При бактериальном вагинозе pH выше 4,5;
4. проведение аминотеста: появляется или усиливается неприятный «рыбный» запах [1, 2, 3, 7].
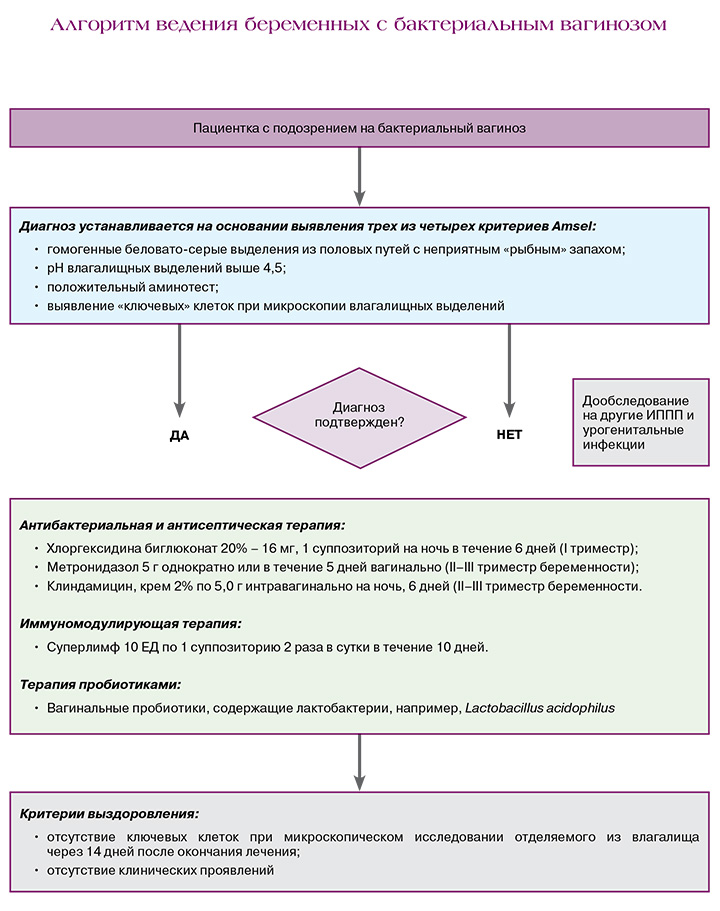
Диагноз БВ устанавливается на основании выявления трех из четырех критериев Amsel:
- гомогенные беловато‑серые выделения из половых путей, с неприятным «рыбным» запахом;
- pH влагалищных выделений выше 4,5;
- положительный аминотест;
- выявление «ключевых» клеток при микроскопии влагалищных выделений [1, 2, 5, 8].
Рекомендации специалистов:
- наблюдение врача акушера‑гинеколога при ведении беременных с БВ и при сопутствующем воспалительном процессе органов малого таза;
- консультация врача‑эндокринолога в случае частого рецидивирования БВ с целью исключения сопутствующих заболеваний (состояний), которые могут способствовать нарушению нормальной вагинальной микробиоты [1].
Принципы терапии бактериального вагиноза при беременности и методы лечения
Цель лечения:
- снижение риска соматических и акушерских осложнений;
- клиническое выздоровление;
- нормализация лабораторных показателей.
Показания для госпитализации
Госпитализация не показана. Лечение БВ осуществляется в амбулаторных условиях.
Методы лечения
- Лечение БВ осуществляется препаратами группы производных нитроимидазола и клиндамицином либо антисептиками местного применения (в I триместре беременности) [1, 5].
- В целях профилактики рецидивов БВ, после проведения терапии рекомендовано применение вагинальных пробиотических препаратов, содержащих лактобактерии, например, Lactobacillus acidophilus [1, 5, 6].
- Иммуномодулирующая терапия препаратом «Суперлимф» проводится в комплексном лечении в целях профилактики рецидивов [9].

Оценка эффективности лечения
Контроль результата микроскопического метода проводится через 14 дней после окончания лечения, при отрицательных результатах обследования пациентки дальнейшему наблюдению не подлежат [1].
Рекомендовано в период лечения и диспансерного наблюдения воздержаться от половых контактов или использовать барьерные методы контрацепции.
Профилактика:
- соблюдение правил личной и половой гигиены;
- исключение случайных половых контактов и частой смены половых партнеров;
- использование средств барьерной контрацепции;
- исключение бесконтрольного и частого употребления антибактериальных, противогрибковых препаратов системного действия и гормональных препаратов системного действия;
- исключение влагалищных душей, спринцеваний;
- исключение длительного использования внутриматочных средств и влагалищных диафрагм;
- отказ от тесного синтетического белья и регулярного использования гигиенических прокладок [1, 4].
Прогноз
Эффективность лечения БВ достигает 80–90%. Прогноз беременности и родов при своевременном выявлении и адекватной терапии благоприятный.