 В настоящее время продолжает активно развиваться направление протезирующей хирургии тазового дна. Согласно данным масштабного популяционного исследования J.M. Wu и соавт. (2014), каждая пятая женщина к 80 годам переносит операцию по поводу стрессового недержания мочи или пролапса тазовых органов [1]. Новым этапом в развитии протезирующей хирургии стало появление имплантатов для установки из одного разреза (англ. – single incision mesh system – SIMS). Данная методика менее инвазивна и позволяет надежно зафиксировать эндопротез непосредственно к связочному аппарату таза «кратчайшим путем» – без слепого проведения троакаров через ишиоректальное пространство или обтураторное отверстие. Однако такой подход имеет важную особенность: фиксация протеза к сакроспинальным связкам и/или обтураторным мембранам осуществляется специальными якорями (гарпунами). Это обусловливает невозможность ослабления натяжения (релаксации) сетки после установки, как это происходило с эндопротезами, имплантируемыми традиционным троакарным методом «без натяжения». То есть существует необходимость окончательной регулировки натяжения ножек (рукавов) протеза во время операции. Кроме того, малый таз имеет обширную сосудистую и нервную сеть в непосредственной близости от зоны «хирургического интереса».
В настоящее время продолжает активно развиваться направление протезирующей хирургии тазового дна. Согласно данным масштабного популяционного исследования J.M. Wu и соавт. (2014), каждая пятая женщина к 80 годам переносит операцию по поводу стрессового недержания мочи или пролапса тазовых органов [1]. Новым этапом в развитии протезирующей хирургии стало появление имплантатов для установки из одного разреза (англ. – single incision mesh system – SIMS). Данная методика менее инвазивна и позволяет надежно зафиксировать эндопротез непосредственно к связочному аппарату таза «кратчайшим путем» – без слепого проведения троакаров через ишиоректальное пространство или обтураторное отверстие. Однако такой подход имеет важную особенность: фиксация протеза к сакроспинальным связкам и/или обтураторным мембранам осуществляется специальными якорями (гарпунами). Это обусловливает невозможность ослабления натяжения (релаксации) сетки после установки, как это происходило с эндопротезами, имплантируемыми традиционным троакарным методом «без натяжения». То есть существует необходимость окончательной регулировки натяжения ножек (рукавов) протеза во время операции. Кроме того, малый таз имеет обширную сосудистую и нервную сеть в непосредственной близости от зоны «хирургического интереса».
Все описанное выше, при отсутствии у хирурга четких представлений об анатомии, может привести к серьезным осложнениям. Наиболее частым из них является задержка мочи, а наиболее грозным– повреждение ветвей внутренней подвздошной артерии (внутренней половой и нижней ягодичной). Так, использование системы Elevate приводит к задержке мочи в 3,9–11,9% случаев, а к серьезным кровотечениям – у 1,4–2,3% больных [2–4].
Для безопасного использования имеющихся и создания новых бестроакарных систем необходима достоверная информация о топографии точек фиксации имплантатов. Существуют данные о корреляции роста пациенток с межостистым и межобтураторным расстоянием [5]. В исследовании H. Azais и соавт. (2014) указывается на оптимальные зоны фиксации эндопротезов для снижения риска повреждения сосудистых структур таза [6]. Однако работы носят единичный характер и не дают полного представления об особенностях прикладной анатомии таза.
Целью данной работы являлось выявление основных анатомических ориентиров для безопасной имплантации сетчатых эндопротезов влагалищным доступом с применением гарпунных устройств фиксации, а также определение оптимальных размеров эндопротезов для достижения необходимого результата у большинства пациенток.
 Материал и методы исследования
Материал и методы исследования
Исследование состояло из двух основных частей. Первая – измерение межостистых и межобтураторных расстояний, выявление их корреляции с антропометрическими данными пациенток. Вторая – оценка результатов компьютерной томографии (КТ) – ангиографии с целью выявления «безопасных зон» для крестцово-остистой и обтураторной фиксации гарпунов (якорей). На завершающем этапе были определены оптимальные размеры сетчатых имплантатов для хирургической реконструкции тазового дна с учетом всех полученных данных.
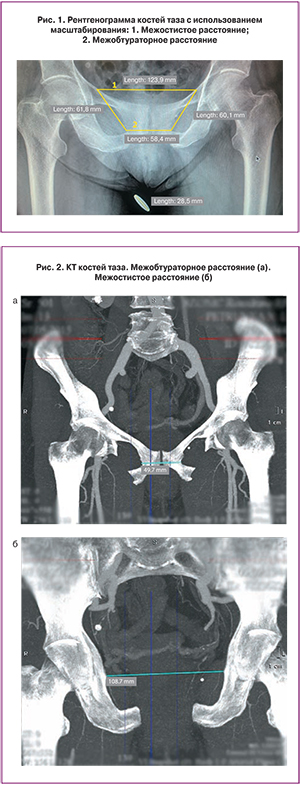
В первой части исследования были задействованы 70 пациенток, прооперированных по поводу пролапса тазовых органов в отделении урологии ФГБУ СПМЦ Минздрава России в период с октября 2014 по март 2015 г. Всем больным перед операцией проводился замер антропометрических данных (рост, вес), далее выполнялась обзорная рентгенография костей таза в прямой проекции. Рентгенографическое исследование проводилось с использованием масштабирования – на теле пациенток фиксировался эталонный объект размером 28,5 мм, на основании которого при интерпретации полученных рентгеновских изображений рассчитывалась погрешность размеров анатомических структур. Для контроля информативности данного исследования первым 10 пациенткам наряду с выполнением рентгенографии костей таза выполнялась КТ органов малого таза.
 На втором этапе для определения оптимальной зоны фиксации эндопротезов выполнялось выявление «бессосудистых зон» в области крестцово-остистой связки и обтураторных отверстий. Ретроспективно были изучены результаты КТ-ангиографии таза 50 пациенток.
На втором этапе для определения оптимальной зоны фиксации эндопротезов выполнялось выявление «бессосудистых зон» в области крестцово-остистой связки и обтураторных отверстий. Ретроспективно были изучены результаты КТ-ангиографии таза 50 пациенток.
Результаты исследования и их обсуждение
В ходе проведенного исследования было выявлено, что точность рентгенографии костей таза с масштабированием сопоставима с КТ (рис. 1, рис. 2). Вместе с тем измерение расстояния по рентгенологическим снимкам без использования эталонного объекта некорректно (погрешность измерения составила 15,24 мм), в то время как при использовании масштабирования погрешность была незначительна (0,04 мм).
Учитывая полученные данные, можно сделать вывод о некорректности полученных данных в исследовании H. Kobayashi и соавт. (2013) [5], где не проводилось масштабирование рентгеновского изображения. Именно этот факт привел к расхождению результатов, полученных нами и японскими коллегами. В ходе обработки информации не обнаружено статистически значимой корреляции между антропометрическими данными пациенток (рост, вес) и расстоянием между обтураторными отверстиями (рис. 3) и седалищными остями (рис. 4).
В то же время было выявлено, что данные расстояния имеют минимальную вариабельность. Так, межостистое расстояние составляло 108,03±5,91 мм (от 96,14 мм до 124,04 мм). Статистическая медиана межостистого расстояния равнялась 107,54 мм. Межобтураторное расстояние составило 61,09±4,71 мм (от 49,20 мм до 71,67 мм), статистическая медиана – 61,19 мм.
При изучении КТ-ангиографий было установлено, что аваскулярная зона для сакроспинальной фиксации расположена на расстоянии 1,5–2,5 см от седалищной ости по направлению к крестцу строго в проекции крестцово-остистой связки, что подтверждает данные исследования S.M. Roshanravan и соавт. (2007) [7]. Наиболее безопасная зона в обтураторном отверстии находится в нижнемедиальном углу, так как сосудисто-нервный пучок проходит в верхнелатеральном углу обтураторного отверстия – полученные данные совпадают с результатами C. Chen и соавт. (2007) [8] (рис. 5а).
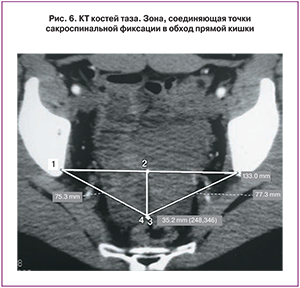 Опираясь на полученные данные, проводили расчет необходимой длины передней и задней фиксирующей части протеза, при котором учитывались особенности расположения находящихся рядом анатомических структур. Так, при расчете оптимальной длины задней части имплантата, соединяющей «безопасные» точки сакроспинальной фиксации в обход прямой кишки, она превышала показатели межостистой дистанции в среднем на 3 см (рис. 6). При определении размеров передней оси имплантата было обнаружено, что длина линии, соединяющей точки межобтураторной фиксации в обход уретры и шейки мочевого пузыря, превышала межобтураторное расстояние на 4 см (рис. 7).
Опираясь на полученные данные, проводили расчет необходимой длины передней и задней фиксирующей части протеза, при котором учитывались особенности расположения находящихся рядом анатомических структур. Так, при расчете оптимальной длины задней части имплантата, соединяющей «безопасные» точки сакроспинальной фиксации в обход прямой кишки, она превышала показатели межостистой дистанции в среднем на 3 см (рис. 6). При определении размеров передней оси имплантата было обнаружено, что длина линии, соединяющей точки межобтураторной фиксации в обход уретры и шейки мочевого пузыря, превышала межобтураторное расстояние на 4 см (рис. 7).
 Заключение
Заключение
При бестроакарной установке сетчатых эндопротезов для исключения обструкции прямой кишки, шейки мочевого пузыря и уретры, а также профилактики хронического болевого синдрома, связанного с избыточным натяжением имплантата, оптимальная длина межостистой части протеза должна составлять 15 см, а межобтураторной – 10 см. В случае выполнения сакроспинальной фиксации наиболее безопасной является зона, находящаяся на расстоянии 1,5–2 см от седалищных остей строго в проекции крестцово-остистой связки, а при установке обтураторных фиксаторов необходимо избегать верхнелатеральной зоны обтураторного отверстия.



